alan sheppard - The GP Summit

www.gpsummit.be
Regardez la vidéo entière sur
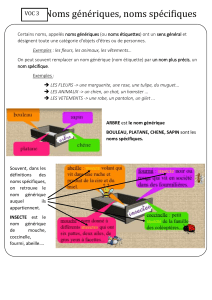
Génériques: la fin de la ruée vers l’or ? | ALAN SHEPPARD
Tout d’abord, j’ai trouvé que Steven nous a fait une excellente présentation. Pour nous, la vieillesse, c’est
une évidence, jusqu’à ce qu’on y arrive, et malheureusement, c’est mon cas maintenant. Et tout d’un coup,
je me dis que je dois agir. Alors je m’intéresse aux recherches qui ont été faites, et je travaille avec Steven
et son équipe.
En premier lieu, merci de m’avoir invité à venir aujourd’hui. J’ai envie de parler un peu des génériques et
de leur contribution à la santé sur le long terme pour la société. Et aussi un peu plus sur la direction que
prend les services de santé. Partout dans le monde, nous avons vu le pouvoir, la capacité et le contrôle
des médecins être réduits. La possibilité pour un médecin de décider quel médicament sera prescrit à un
patient a diminué dans le monde entier. Et c’est inquiétant. Surtout quand on regarde où va le marché des
services de santé.
Le milieu des services de santé change énormément. Nous dirigeons-nous vers des coûts impossibles ? On
le sait bien vu l’environnement économique dans lequel nous vivons aujourd’hui, mais nous espérons que
les mesures d’endiguement des coûts peuvent nous sauver.
Si nous regardons le marché des médicaments en ce moment, les revenus des ventes ont dépassé les 880
milliards en 2010. En 2011, c’est environ 920 milliards.
Et bien sûr, ce que nous observons, c’est l’aspect des nouveaux médicaments. Il existe toujours des
maladies cliniques qui ont des besoins non satisfaits. Il est vital que nous encouragions l’industrie novatrice
à développer de nouveaux médicaments pour répondre à ces besoins. Nous avons été témoin de la
proposition sur les cellules souches en 2002, je crois. Je travaillais dans l’industrie et on m’avait promis que
d’ici 2010 on aurait des thérapies pour les cellules souches. Eh bien, elles ont été reculées et reculées, et
on parle probablement maintenant de 2015. Ces thérapies détiennent des bienfaits innombrables pour les
patients qui sont atteints de certaines maladies. Mais bien sûr, elle seront extrêmement chères.
En plus de cela, nous avons désormais des médicaments personnalisés... et avec ces médicaments très
chers, si nous arrivons à diagnostiquer et à prédire quels patients réagiront à laquelle de ces thérapies
coûteuses, alors nous pourrons réduire les coûts et améliorer les résultats et les coûts thérapeutiques de
l’utilisation de ces médicaments personnalisés grâce aux biomarqueurs, etc.
À cause de tous ces coûts, les services de santé subissent des réformes. C’est le cas dans le monde entier.
Quand je regarde les États-Unis, et je suis aux États-Unis, je dis que c’est un marché en développement.
Il est semblable à celui de l’Inde ou de la Chine. 35 millions des habitants de ce pays n’ont pas accès aux
médicaments. Ils n’ont pas les moyens. Je mets donc les États-Unis dans cette catégorie. Si Obama arrive à
faire ce qu’il veut, alors on verra une explosion de la demande de médicaments aux États-Unis, comme on
Génériques: la fin de la ruée vers l’or ? | ALAN SHEPPARD
CURRENT FUNCTION
Global Head Generics, Thought Leadership at IMS Health
EXPERIENCE
Alan Sheppard has over 40 years extensive experience within the healthcare industry, including innovator pharma-
ceutical, OTC and generic companies, Government departments, law firms and research organisations.
HIGHLIGHTS
Executive Vice-President, Europe Generics, Dr Reddy’s Laboratories Ltd
European Marketing Director, Medeva
AREAS OF EXPERTISE
Market analyses , expert witness on patent litigation issues, pharmaceutical marketing
DIPLOMAS
Master in Chemistry, University of Bradford (1971)
MINI-CV
ALAN
SHEPPARD

Regardez la vidéo entière sur
le voit en Inde, où les dépenses pour les services de santé ont triplé, et en Chine où le marché des produits
pharmaceutiques a augmenté de plus de 25 %. Mais les réformes de santé ne cherchent pas seulement
à améliorer l’accès des patients aux services de santé, mais aussi à endiguer les coûts. C’est ça le plus
inquiétant. Pour l’industrie, et pour tous les dispensateurs de soins qui travaillent dans cet environnement.
La méthode la plus simple pour endiguer les coûts, c’est de réduire les prix. Ça a un effet bénéfique
immédiat sur le budget, mais ce n’est pas sans conséquences. Le coût est important tout comme
l’utilisation de thérapies qui ont un bon rapport coût-efficacité. Et c’est l’un des rôles des génériques, dont
je vais parler dans un moment.
Mais en plus de tout ceci, bien sûr, c’est bénéfique pour le payeur sur le moment et aux médecins qui ont
un budget pour les médicaments. C’est ce qu’on appelle la chute des brevets dans le domaine public. Il
y a un nombre sans précédent de produits vedettes qui vont perdre leur brevet d’ici la fin 2012. C’est le
sommet de la chute des brevets dans le domaine public. Plusieurs médicaments vedettes ont perdu leur
brevet et les génériques sont désormais disponibles pour les remplacer en thérapie.
C’est intéressant pour l’industrie du générique, c’est intéressant pour les payeurs, et ça l’est potentiellement
pour les patients, surtout quand ils doivent participer aux frais, mais bien sûr, ça l’est moins pour l’industrie
novatrice. C’est pour cela que nous voyons en ce moment la ligne s’estomper entre l’industrie novatrice de
la recherche et du développement et l’industrie générique. Nous voyons des entreprises novatrices qui se
développent dans le médicament générique, surtout sur les marchés émergents. Nous voyons aussi des
entreprises génériques qui font tout leur possible pour essayer de devenir des entreprises novatrices de la
recherche et du développement en dépensant sur l’innovation et le développement de thérapies novatrices
et de systèmes de distribution des produits aux patients.
En plus de ça, nous avons un autre gros problème : l’efficacité comparative. Les études cliniques sont
importantes et avec l’apparition des produits biosimilaires – les produits biologiques qui perdent leur
brevet – nous voyons une plus grande demande pour l’efficacité clinique comparative. Ces études sont
chères. Effectuer ces études peut coûter jusqu’à 200 millions de dollars : quand on a 300 patients qui
prennent le produit biologique dont la thérapie coûte 20 000 dollars à l’année. Quand on fait l’étude
clinique comparative, il faut acheter le produit novateur pour effectuer l’étude clinique. C’est une dépense
que l’industrie biosimilaire générique n’a pas connue. Nous commençons également à voir dans ce domaine
la demande de preuves dans le monde réel. Nous ne croyons plus que les études cliniques peuvent
représenter les caractéristiques du produit et son innocuité effective dans ces études. Nous demandons
donc des preuves dans le monde réel sur le long terme avant de pouvoir mettre un produit dans une
catégorie thérapeutique et l’utiliser couramment. C’est une demande qu’on voit dans plusieurs marchés
désormais.
Et bien sûr, la plus grande question, c’est, où en sera l’industrie en 2020 ? Selon les prévisions, à 2 billions
de dollars. Je ne peux pas m’imaginer 2 billions de dollars. Si quelqu’un dans le public peut s’imaginer 2
billions de dollars, j’aimerais vous rencontrer après la présentation et devenir votre ami.
Bien sûr, avec les mesures d’endiguement des coûts, cela pourrait aussi coûter 500 milliards de dollars. En
2015, on peut voir le marché du médicament mondial passer à 1 billion de dollars. C’est déjà assez mauvais
comme ça. Ce qui se passe, c’est que les mesures d’endiguement des coûts, l’expiration des brevets, les
biosimilaires, et la baisse des prix pourraient faire diminuer le marché mondial. On n’en arrivera pas là, donc
l’industrie ne panique pas, mais on pourrait bien arriver entre 1 et 2 billions de dollars.
Pour celui qui paye, c’est un facteur très important. Si nous étudions la croissance du marché mondial,
nous sommes entre 3 et 5 % pour les cinq prochaines années, ce qui revient à 40-50 milliards de dollars
par année sur la facture des médicaments mondiaux. C’est fun si vous êtes un protagoniste du marché des
médicaments mondiaux car il est très attractif. Mais plusieurs pays vont voir leur marché pharmaceutique,
leurs dépenses sur les produits pharmaceutiques diminuer. Des marchés comme ceux du Royaume-Uni, de
la France, et en effet, du Portugal et de l’Espagne.
C’est là que les médicaments génériques ont un rôle à jouer. La plupart des médicaments génériques
donnent une thérapie de référence. Dans sa présentation, Steven nous a montré que pour les maladies
cardiovasculaires et du système nerveux central, les maladies provoquées par le reflux acide, et les
inhibiteurs de la pompe à protons, la plupart des produits vedettes des dix dernières années sont
désormais disponibles en génériques. Et c’est la thérapie de référence. Pas grand-chose d’autre peut les
battre.
Ils permettent un accès aux médicaments pour une grande partie de la population. C’est surtout vrai pour
les cas où le patient doit mettre la main à la poche. Steven vous a montré que les personnes âgées peuvent
se permettre d’acheter les génériques. Mais bien sûr, parmi les personnes âgées, par exemple aux États-
Unis, beaucoup ne vont pas voir leur médecin car elles savent qu’elles n’ont pas les moyens de payer la
thérapie pour leur maladie. Donc, dans le climat économique actuel, beaucoup de patients ne vont pas
voir leur médecin. On a vu un ralentissement des consultations aux États-Unis. C’est également vrai dans
Génériques: la fin de la ruée vers l’or ? | ALAN SHEPPARD
Bekijk de volledige video op
www.gpsummit.be

Regardez la vidéo entière sur
les pays de l’Europe qui ont des problèmes économiques. Les services de santé grecs, s’ils ne sont pas en
danger de faire faillite, sont en train de s’effondrer. Les professionnels de la santé ne sont pas payés. C’est
donc toute l’industrie qui va souffrir. Même en Espagne. Si vous fournissez des médicaments au système
hospitalier espagnol, vous ne serez payé qu’un ou deux ans après. C’est tout ça qui est à l’origine des
génériques. Mais si vous n’avez pas d’argent, peu importe si ce sont des génériques, vous n’avez pas les
moyens d’acheter des médicaments. C’est un des plus grands problèmes. Mais ils permettent à une plus
grande partie de la population de nombreux pays d’avoir accès aux médicaments.
Et bien sûr, il stimule aussi la concurrence dans le secteur. C’est un facteur intéressant pour l’Europe, parce
que de plus en plus de pays européens disent : “Nous allons mettre un prix de référence.” De plus en plus
de pays disent : “Nous allons rendre la prescription des génériques obligatoire.” Et de plus en plus de pays
disent : “Nous allons imposer la concurrence des génériques.” Tout ceci signifie que l’entreprise créatrice,
une fois que le brevet pour son produit a expiré, a deux solutions. Elle peut faire ce qui a été fait, c’est-à-
dire ne rien faire et perdre son marché au profit des génériques. Ou elle peut entrer en concurrence avec le
générique, soit avec un produit générique à elle, soit en baissant le prix du produit d’origine. On se retrouve
alors avec presque pas de différence entre le prix du produit d’origine après l’expiration du brevet et le prix
du générique. C’est une grande menace pour l’industrie générique que je n’aimerais pas voir arriver car
cela retirerait la concurrence sur le marché et on verrait alors de moins en moins de molécules génériques
disponibles.
Cela permet aussi d’avoir un plus grand budget pour les médicaments novateurs. Si vous économisez
sur les génériques, alors il vous reste un plus grand budget à dépenser pour les médicaments novateurs.
Cela va être très important à l’avenir, comme je vais vous le montrer dans un instant. Ce sont aussi des
économies sur la facture de la santé, tout en se rappelant que la proportion des produits pharmaceutiques
sur la facture de la santé sont à environ 12 et 15 %. Sur ces 12 à 15 %, seulement 10 à 12 % sont des
génériques. Alors quand un gouvernement prend des mesures contre les génériques et le tarif des
génériques, cela ne change presque rien à la facture totale. Le réajustement des prix, la baisse des prix
pour les génériques n’est pas la solution pour réduire les coûts.
L’utilisation de produits pharmaceutiques, et plus particulièrement l’utilisation de génériques, peut éviter
l’hospitalisation, et bien sûr le coût d’une hospitalisation est bien plus élevé que les soins primaires. J’ai fait
une erreur là-dessus en Hongrie et en République tchèque, parce que j’ai dit aux gouvernements que les
génériques allaient réduire le nombre de patients à l’hôpital et leur permettraient de faire des économies.
Ils m’ont répondu : “Alan, nos hôpitaux sont financés par l’état, leurs employés sont des fonctionnaires,
si vous réduisez le nombre de patients à l’hôpital, nos hôpitaux devront fermer.” Voilà encore une fois un
exemple. Ce qui est valable dans un pays, efficace dans un pays, peut avoir l’effet inverse dans un autre
pays. C’est pour cela que j’essaie de parler aux payeurs et de leur dire : “Ce qui est efficace dans un pays
ne le sera pas dans un autre. Vous devez analyser et étudier votre système de santé pour voir où vous
pouvez vraiment faire des économies.” C’est différent d’un pays à l’autre. Nous avons vu les soumissions en
Allemagne, et aux Pays-Bas. L’appel d’offres fait baisser les prix au plus bas. Si vous faites un appel d’offres
et ne vous engagez qu’avec un seul fournisseur, dès que celui-ci voit ses réserves épuisées, vous n’êtes
plus approvisionné. On le voit dans de nombreux pays européens. Également aux États-Unis pour d’autres
raisons. Le manque de réserves devient un problème.
Ils génèrent des emplois, entre autres, et sont bien sûr des produits de qualité. On aura tous un patient un
jour qui nous dira : “On m’a passé aux génériques et ça ne marche pas.” Un patient m’a appelé hier pour
me dire : “Je prends du Nexium depuis sept ans, on me donne maintenant un générique et mon problème
d’indigestion est revenu.” Nous savons que certains patients, pour une raison psychosomatique, ou des
raisons inconnues pour le moment, répondront différemment à un produit générique. Mais ce n’est qu’une
minorité. C’est une des raison pour lesquelles le médecin doit avoir la possibilité de continuer à prescrire
le produit de marque en période de mesures d’austérité et de réduction des coûts. On doit faire des écarts
pour certains patients, et il est important de garder cette flexibilité.
Ceci vous montre la prise de médicaments par personne en Europe. Et ici on a le prix en euros par
personne ainsi que l’espérance de vie. Avons-nous des Russes parmi nous ? Si c’est le cas, à mon avis
ils n’ont pas plus de 65 ans. C’est un des problèmes. Essayer de trop faire baisser les dépenses sur les
produits pharmaceutiques a un effet sur les avantages obtenus. Ici, nous avons trois ou quatre groupes
d’entreprises. Quand on les regarde, la Belgique est là, mais elle est proche de la ligne. Le prix des
génériques est généralement plus élevé dans les pays sous la ligne que dans ceux au-dessus de la ligne. On
encourage les médecins des pays au-dessus de la ligne à prescrire des génériques, et proportionnellement,
la prise moyenne de génériques est plus élevée dans ces pays.
Le prix ne fait pas tout et je vais vous montrer dans un instant pourquoi. Comme je l’ai dit plus tôt, les
systèmes de santé évoluent partout dans le monde, et surtout en Europe. Les réformes de santé sont à
Génériques: la fin de la ruée vers l’or ? | ALAN SHEPPARD
Bekijk de volledige video op
www.gpsummit.be

Regardez la vidéo entière sur
l’ordre du jour de tout le monde. On ne peut pas y échapper. Mais ce qui se passe, c’est qu’ils évoluent tous
dans la même direction. Nous passons d’un besoin clinique à un besoin économique. On passe d’un accès
aux médicaments et au remboursement facile à un système d’actionnaires complexe, avec tout ce qui s’en
suit : la gestion des risques, la gestion des technologies de santé, le partage des risques, l’adoption d’un
système de tarification comme celui proposé en Allemagne où on lance un produit avec un prix provisoire,
et au bout de douze mois, si vous avez trop vendu par rapport à vos prévisions, alors le prix peut être
baissé. Mais si vous n’avez pas assez vendu, on vous demandera : “Avons-nous vraiment besoin de ce
médicament ou est-il trop cher ?”
Il existe donc plusieurs technologies et techniques pour essayer de réussir à déterminer le prix du produit.
Nous voyons également en Europe l’apparition dans un avenir assez proche de la prescription d’après
la valeur. Qui donne la valeur du prix d’un produit pharmaceutique si c’est un tout nouveau produit
oncologique ? Si vous êtes un patient atteint d’un cancer et que vous allez bien réagir à ce nouveau
produit, quelle valeur lui donneriez-vous ? Voilà quel sera le dilemme pour les gouvernements et les
payeurs : aborder ceci de patient à patient et de thérapie à thérapie.
La croissance des produits pharmaceutiques en Belgique devrait être faible jusqu’en 2015. C’est une bonne
nouvelle pour les payeurs et le gouvernement, et on voit qu’on est passé de 8 % en 2001-2005 à 5 % ces
cinq dernières années, et qu’on prédit 1 à 3 % à l’avenir. C’est positif pour les coûts du système de santé,
mais si vous essayez de développer une industrie pharmaceutique, alors ça n’encourage pas à investir.
La Belgique est un petit marché. Si vous suivez les réformes de santé de certaines des grandes compagnies
et certains des grands pays, vous découvrirez peut-être que les Belges commencent à perdre des
investissements. Ce qui est également très important pour l’avenir. La marge totale du distributeur sur
le marché belge est environ de 3,2 milliards d’euros. Mais comme je l’ai dit, avec une faible croissance
désormais. Le marché hospitalier est à environ 1,3 milliards d’euros. Ce qui est important ici, c’est que les
génériques sont très peu utilisés dans les hôpitaux. Ce qui est rare en Europe, où en général, l’utilisation de
génériques dans les hôpitaux approche les 60 à 70 %. Mais je vais y revenir dans un instant car cela a des
conséquences pour l’avenir.
La part du marché des génériques en Europe varie grandement. On m’a demandé tout à l’heure combien
était prescrit par les médecins belges. C’est dans les 12 % au niveau de la valeur. Au niveau du marché,
environ 28 % du volume. Au niveau mondial, 50 % de notre marché est approvisionné par des médicaments
génériques. 50 % dans le monde. Aux États-Unis, on est presque à 85 % et on le sera en 2015. Ce qui est
important pour les acheteurs, c’est que 50 % des médicaments génériques ne représentent qu’entre 18 et
20 % de la valeur totale du marché. Les acheteurs économisent donc beaucoup en augmentant l’utilisation
des génériques.
Dans l’ensemble, la pénétration des génériques varie suivant le prix et le remboursement, mais l’important
pour les acheteurs, comme je l’ai dit, c’est vraiment la question des marques qui ont perdu leur brevet, mais
qui détiennent toujours une grande part de marché. Elles ne sont donc pas substituées ou remplacées par
les médicaments génériques. Vous voyez ici, la barre orange montre une utilisation importante des produits
de marque même après l’expiration du brevet. C’est là que les gouvernements et les acheteurs portent
toute leur attention en ce qui concerne les prix. Ils disent : “Nous ne devrions pas payer le prix fort pour
des produits dont le brevet a expiré.” Ils surveillent donc très attentivement les prix et la part de marché de
ces produits.
Le prix des génériques varie grandement en Europe. Ce n’est pas forcément bon d’être trop élevé ni d’être
trop bas, car, encore une fois, le système de santé a tendance à influencer le prix d’un générique dans un
pays. On peut voir les problèmes ici : en Suisse, en Autriche, en France, en Irlande, au Portugal, en Italie
et en Grèce. Si on prend cette ligne, à l’exception peut-être de la Belgique et de la France en ce moment,
la situation économique est très inquiétante en ce qui concerne le coût des médicaments. Et pourtant, le
prix des génériques est élevé. La réponse, c’est que : si le prix des génériques est élevé, leur utilisation est
souvent faible. Mais si le prix des génériques est bas, ça ne veut pas dire que leur utilisation est élevée.
Il faut inciter les médecins à les prescrire, les pharmaciens à les délivrer, et les gouvernements à les
rembourser, ou alors leur utilisation ne va pas augmenter.
Le prix des génériques est souvent comparé au prix moyen des marques. Mais encore une fois, on voit
sur ces marchés, en Allemagne, en Suisse, au Danemark, en Suède, et surtout en Irlande, que le prix de
l’original est également élevé. Et certains pays insistent pour que le prix des génériques soit lié au prix
du produit d’origine. Avec 55 % de décote dans certains pays, en Irlande, on n’est qu’à 6 %. Si on prend
l’exemple de l’Irlande, on voit que le prix de l’original est élevé. Si le générique est 6 % moins cher, son prix
Génériques: la fin de la ruée vers l’or ? | ALAN SHEPPARD
Bekijk de volledige video op
www.gpsummit.be

www.gpsummit.be
Regardez la vidéo entière sur
Génériques: la fin de la ruée vers l’or ? | ALAN SHEPPARD
reste tout de même élevé. Il faut donc comparer le prix de l’original au prix du générique, et votre système
de santé à ce que sera le prix des génériques dans ce pays.
Nous avons pris six domaines thérapeutiques. Nous avons étudié la différence des coûts en raison du
mélange et des prix. Sans y passer trop de temps, dans certains pays, les brevets expirent tôt donc les
génériques sont disponibles très rapidement. Il existe maintenant des marchés d’appel d’offres où les
produits pharmaceutiques sont sous contrat. Nous avons aussi les marchés réglementés à bas prix, qui sont
soient réglementés par le gouvernement ou au prix de l’économie de marché. Par exemple, au Royaume-
Uni, c’est l’économie de marché. Vous voyez que le coût moyen par traitement pour ces six thérapies est
d’environ 40 cents d’euros. Et si on regarde ici, la Belgique n’est pas loin de la norme. Mais ce ne sont que
pour les six thérapies que nous avons choisies.
Je peux dire que c’est l’une des conclusions les plus évidentes de toutes les recherches que j’ai faites. Je
mériterais sûrement le prix Nobel pour ça parce ce que j’ai montré, et c’est très difficile, c’est que si les
médicaments coûtent chers et qu’ils sont beaucoup utilisés, la facture va être élevée. J’ai mis du temps à
trouver ça. Mais c’est important parce que quand les gouvernements pensent qu’ils contrôlent les prix et
l’utilisation, ce n’est pas le cas. On peut contrôler les prix mais comment contrôler leur utilisation ? Ce qui
se passe dans certains pays, c’est le rationnement des médicaments. Les États-Unis et l’Europe, dans bien
des cas, refusent de rembourser les produits coûteux pour le cancer.
C’est bon ou mauvais ? C’est mauvais à bien des égards. Est-ce à cause du prix qu’ils ne veulent pas
rembourser ? Ou est-ce à cause des résultats ? Si les résultats sont bons, qui devrait fixer le prix ? Pour
contrebalancer cela, on a le niveau d’utilisation des génériques et c’est le prix qui va permettre un coût
d’ensemble faible.
Comme je le disais plus tôt, la Belgique, par exemple, n’est pas loin du prix moyen de ces six catégories de
génériques. Mais bien sûr, ils n’utilisent pas assez de génériques pour profiter de ce prix faible. Donc dans
ce domaine, si l’utilisation des génériques en Belgique, comme Steven Simoens vous l’a montré ce matin,
pouvait passer d’ici à ici, un mouvement de 20 %, alors la Belgique ferait beaucoup d’économies sur les
médicaments sans rien faire d’autre. Il est important d’y réfléchir en pensant à l’avenir.
Les temps à venir sont donc importants pour l’industrie des génériques et les prescripteurs américains,
parce que ce que nous allons voir, c’est la chute sans précédent des brevets dans le domaine public.
L’utilisation des génériques, pas seulement l’expiration des brevets, va engendrer des économies sur la
facture des médicaments. De grosses sommes d’argent. 57,4 milliards de dollars dans ces pays les plus
riches. Ainsi que de grosses pertes pour l’industrie novatrice, ce qui explique la pression sous laquelle elle
se trouve. Si on prend celui dont tout le monde parle, l’Atorvastatin, pouvez-vous imaginer le président de
Pfizer... Qui aimerait être le président de Pfizer ? Qui va perdre 13 milliards de dollars de ventes, 11 milliards
de dollars de bénéfices ? Même moi, ça m’empêcherait de dormir la nuit. Comment va-t-il remplacer 11
milliards de dollars de bénéfices ? Il pourrait lancer cinq nouveaux produits, mais nous savons que ça
coûte de plus en plus cher de lancer de nouveaux produits, que c’est plus difficile de les découvrir et de les
mettre sur le marché. C’est plus complexe de les mettre sur le marché. Une fois qu’ils sont sur le marché, il
est difficile de faire accepter un prix, et puis il faut dépenser beaucoup d’argent pour en faire des produits
demandés. En outre, les patients qui se font soigner dans ces nouveaux secteurs sont moins nombreux
qu’avant pour les produits de base et les soins primaires. Alors, même si j’aimerais bien avoir son salaire et
son jet privé, je n’aimerais pas être le président de Pfizer en ce moment.
Ce que nous allons observer dans les économies mûres du monde entier, après 2015, c’est que l’impact du
nom de ces produits vedettes, et leur nombre, va diminuer. Il y aura toujours beaucoup d’opportunités pour
les génériques, mais des opportunités pour de plus petits produits. Les grandes opportunités diminuent.
On voit une croissance ici. Les biologiques et les biosimilaires vont permettre de faire des économies
aux acheteurs et aux gouvernements. Après 2015, les économies faites sur les génériques de base seront
insuffisantes pour parer à la croissance et à l’utilisation croissante des produits biopharmaceutiques.
Les noms qui sont très courants, non seulement dans les hôpitaux, mais aussi dans les soins primaires, vont
perdre la protection de leur brevet dans quelques années.
Mais vous ne verrez pas de biosimilaires pour tous ces produits le jour de l’expiration du brevet. Cela prend
du temps pour que ces produits soient développés. Je vais y revenir dans un instant. Les deux prochaines
molécules que nous allons sûrement voir seront Infliximab et Trastuzumab. Ce sont sûrement les deux
prochaines molécules de l’arène des biosimilaires.
Pour les payeurs, c’est important car quand on regarde l’Europe, on regarde les produits phare. Un, deux,
trois, quatre, cinq, six... Six d’entre eux sont des produits biopharmaceutiques. Ils se développent tous
bien plus rapidement que le marché et que les autres secteurs et produits thérapeutiques aux indices plus
élevés. Donc pour les payeurs, et je parle à des fonds d’assurance du monde entier... Le Canada a fait une
 6
6
1
/
6
100%