Maladie de Crohn : Étude de cas et prise en charge
Telechargé par
monica.nogueiradebastos

MME BROUILLETTE – MALADIE DE CROHN, MALABSORPTION, MALNUTRITION
► Étape1
Mme Mireille Brouillette, 24 ans, est admise à l'unité de
gastro-entérologie de l'hôpital universitaire de 350 lits où vous
travaillez comme infirmière. Mme Brouillette est atteinte d'une
maladie de Crohn, diagnostiquée il y a trois ans. Elle se présente en
phase aiguë avec des douleurs abdominales au quadrant inférieur
droit, de la diarrhée, du mucus et du sang dans les selles, malgré
une prise quotidienne de Pentasa ® (mesalazine). Sa température
est de 38°C buccale. L'histoire vous apprend également que Mme
Brouillette est comptable dans une compagnie d'assurances et
qu'elle vient de perdre son emploi.
Le médecin qui l'a examinée et questionnée à son arrivée
à l'unité a prescrit les examens suivants :
FSC
CRP
Vitesse de sédimentation
Electrolytes sanguins
Protéinémie
Acide folique,
B12 sérique
Fer sérique
Ferritine
Culture de selles x1
Recherche de parasites x3 (
Clostridium difficile
)
Calprotectine fécale
R-X simple de l'abdomen.
Les valeurs de laboratoire sont les suivantes :
K+ 2.7 mmol/L
Na+ 126 mmol/L
Albumines 25 gr/L
Hémoglobine 105 g/L
Ferritine 9 µg/L
Vitamine B12 63 pmol/L
Calprotectine fécale 350 µg/g
Le traitement préconisé inclut :
Régime sans résidus strict (RSRS)
NaCl 0.9 % 2000 ml/24h IV
+ KCl 7.45%, 40 meq/24h, IV
Glucose 5 % 1000 ml par 24h, IV
Solumedrol® (methylprednisolone) 40 mg IV / 6H
► Étape2
Malgré le traitement institué, Mme Brouillette ne peut
tolérer une alimentation per os progressive. La diarrhée, les
saignements et les crampes abdominales ont très peu diminué en
fréquence et en intensité. Sa température buccale est maintenant
à 39°C. Elle est pâle, tachycarde et elle a perdu 2 kg depuis son
admission la semaine dernière, elle présente un IMC/BMI à 18.5.
L’examen clinique de la patiente montre une peau sèche
et fine, quelques rares pétéchies et des œdèmes généralisés
modérés. Ses ongles sont cassants et striés, les sourcils sont
clairsemés, la patiente vous informe qu’elle perd plus de cheveux
que d’habitude. Ses muqueuses buccales et linguales sont
enflammées. Vous apprenez aussi que la patiente est en
aménorrhée depuis environ 6 mois.
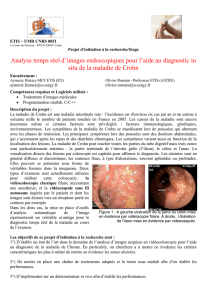
Une coloscopie et une entéro-IRM sont programmés.
Les résultats de ces deux examens montrent un abcès à
l'iléon terminal. Le médecin prescrit des antibiotiques intraveineux
et demande une consultation en chirurgie.
Il prescrit également une alimentation parentérale totale
(APT) qui débutera dans les prochaines 24 heures et les examens
de routine à faire tous les jours :
FSC
CRP
Na
K
Glycémie
Urée
Créatinine
Crase (bilan de coagulation).
► Étape3
Mme Brouillette a subi une résection iléale au site de
l'abcès. L'intervention chirurgicale a donné lieu à une iléostomie
temporaire pour éviter que l'infection ne se propage au côlon. Le
congé de Mme Brouillette est signé. Elle recevra pour quelques
jours encore des antibiotiques intraveineux à domicile.
Introduction d’un traitement d’Infliximab® 5 mg/kg iv, à renouveler
dans 2 et 6 semaines. Puis maintien 5mg/kg toutes les 8 semaines.
Mme Brouillette poursuivra ce traitement en ambulatoire.
Dans la perspective de son retour à domicile, vous devez
enseigner à Mme Brouillette à faire les soins que nécessitera son
iléostomie. Vous lui expliquez également les bénéfices des
recommandations nutritionnelles

Questions
d'examen possibles
- Quels sont les paramètres et observations cliniques qui justifient cette hypothèse de diagnostic ?
Albuminémie très basse - œdème généralisé (anasarque), récente perte pondérale rapide ! - évaluation de l'état
nutritionnel actuel (+Kondrup) vêtements larges ?, BMI à 18,5, aménorrhée, signes de carences, hypotension,
bradycardie
Les 3 complications à craindre : infection, iléus, hémorragie.
Évaluation : dlr, transit (nausées, vomissements, diarrhées, constipation), état nutritionnel (IMC, Q? NRS-Kandrup), état d'hydratation. Examen clinique abdo :
Observation (distendu ?), auscultation (iléus ?), palpation (douleurs augmentées ?, défense ?, ventre de bois ?)
Digestives : diarrhées, douleurs abdo, perte pondérale, stéatorrhées, syndrome obstructif (nausée, vomissement, douleur, distension), malabsorption,
dénutrition, anémie
Extra-digestives : Rhumato (arthrite), Ophtalmo (uvéite), Dermato (érythème noueux), Hépatobiliaire (cholangite sclérosante), Ostéo (ostéoporose), Hémato
(troubles de la crase), Oedème généralisés
Le Pentasa est prescrit pour juguler les poussées aigüe d'intensité de légère à modérée (en diminuant l'inflammation intestinale) ainsi que
pour le traitement symptômatique de la maladie de Crohn.
Les effets secondaires les plus fréquents sont les suivants : diarrhées, nausées, douleurs abdominales, flatulences, céphalées,
vomissements, vertiges, éruptions
cutanées (urticaires, érythèmes) et une hypersensibilité au principe actif (Mésalazine) accompagnée d'une fièvre médicamenteuse.
Les indications à donner à Mme Brouillette concernant la posologie sont les suivantes : il ne faudra pas dépasser 4 prise par jour (4
grammes maximum/24h) à prendre pendant les repas. Si des nausées et vertiges se manifestent, il faudra évaluer l'aptitude à conduire.
Mme Brouillette présente une hypoalbunémie ainsi qu'une protéidémie relativement basse. Cela s'explique par la malabsorption de la vitamine
B9 au niveau intestinal (impossibilité de produire des acides aminées), ainsi que par l'absence de production hépatique d'albumine (nécessité
d'acides aminés et aussi parce que le foie dépense tout son énergie à lutter contre l'inflammation). Cela se traduit par deux mécanismes :
l'augmentation de la perméabilité des capillaires (l'eau s'échappe alors plus facilement de la circulation sanguine), et l'abaissement de la
pression oncotique. Ces deux phénomènes provoquent alors une fuite du liquide plasmatique. Il quitte alors la circulation sanguine pour
s'infiltrer dans les espaces interstitiels. Cliniquement, cela s'observe par des oedèmes généralisés.
9. Expliquez les labos – radios – examens endoscopiques

ScS 2.1 Maladie de Crohn Vignette
Mme Brouillette
Décembre 2018 1 Monica Nogueira
1. Introduction
1.1. Épidémiologie
► F > H
► Apparition (courbe bimodale) : Jeunes adulte (20 ans) et Vieux adultes (60 ans) → atteinte
plutôt côlon
► En Suisse, 1 : 250 personne atteinte ≙ 8'000 personnes
1.2. Étiologie
► Plurifactorielle : génétique, environnement, réponse immunitaire inappropriée (TNF)
1.2.1. Facteurs prédisposants
► ATCD familiaux de MC
► Maladie auto-immune → défaillance de la RIM → MC
1.2.2. Facteurs de risque
► Tabac
► Appendicectomie (rôle dans l’immunité)
► Hyper-hygiénisme alimentaire
► ATCD infections digestives
1.2.3. Facteurs aggravants, précipitant un épisode aigu
► Stress organique → ex : infections ➚ RIM
► Stress psychique
► AINS → ➘ § mucus → altération de la barrière GI
►
Clostridium difficile
1.2.4. Facteurs protecteurs
► Suppléments en vitamine D
► Vivre durant sa première année de vie en milieu rural
2. Physiopathologie
2.1. Définition
► Maladie inflammatoire chronique de l’intestin, maladie auto-immune, inflammation
persistante !
► Évolution par poussée → alternance : phase de crise-rémission
► Pouvant toucher tout le tractus digestif → + fréquent : iléon & côlon
► Atteinte segmentaire et asymétrique → discontinuité
► Atteinte transmurale : toutes les couches sont touchées (→ ulcères profonds → pouvant
traverser complètement la paroi intestinale)
► Ulcération → Fistule/abcès → perforation → péritonite
► Incurable → décès des complications (mortalité : 5-15%)
2.2. Signes et symptômes
2.2.1. Manifestations générales
► Fièvre
► Asthénie
MALADIE DE CROHN

ScS 2.1 Maladie de Crohn Vignette
Mme Brouillette
Décembre 2018 2 Monica Nogueira
2.2.2. Manifestations digestives
► *Diarrhée sécrétoire → présence de mucus (↑§ des sucs digestifs - entérocytes), de
sang
► Troubles électrolytiques → coliques
► *Douleurs abdominales :
► Cadran inférieur-droit (région iléocæcale) → abcès (masse abdominale palpable
parfois)
► Crampes et borborygmes post-prandiales → sténose
► Syndrome d’obstruction : Nausée-Vomissement- Douleur-Distension abdo
(distention del ‘anse en amont de la sténose)
► Saignements rectaux : ulcération, abcès, fissure
► Perte d’appétit ⭪ [lié à l’inflammation et aux douleurs] → dénutrition
► Malabsorption
► *Perte pondérale ⭪ [lié à la perte d’appétit-diminution des apports, à la
malabsorption, aux diarrhées]
► Aménorrhée : œstrogènes stockés dans le tissu adipeux → Pas de tissu
adipeux, pas de menstruations
► Carences (B12, B9, protéines, K, A et anémie)
► Stéatorrhées
2.2.3. Manifestations extra-digestives
► Rhumatologiques
► Arthrite
► Arthralgies
► Spondylite ankylosante (mal. auto-immune → inflammation → ossification de la
colonne vertébrale)
► Oculaires
► Uvéite ≙ iritis (inflammation de l’iris)
► Épisclérite (inflammation de l’épisclère ≙ blanc de l’œil)
► Dermatologiques
► Pétéchies ⭪ [trouble de la crase & carence K]
► Lésions aphtoïdes buccales/génitales (➘ l’immunité + région riche en bactéries)
► Alopécie, ongles cassants ⭪ [Carences]
► Pâleur ⭪ [anémie]
► Sécheresse cutanée ⭪ [DH]
► Érythème noueux (inflammation des tissus adipeux sous-cutané)
► Hépatobiliaire
► Cholangite sclérosante (inflammation, fibrose des voies biliaires)
► Lithiase biliaire
► Hépatite
► Ostéologique
► Ostéoporose
► Hématologique
► Troubles de la crase ⭪ [carence K]
► Thrombocytose
► Œdème généralisé ⭪ [↓protéinémie, ↓albuminémie] ⭪ [dénutrition]
2.3. Complications digestives

ScS 2.1 Maladie de Crohn Vignette
Mme Brouillette
Décembre 2018 3 Monica Nogueira
► [Iléus]⭪ *Occlusion intestinale ⭪ [Subocclusion] ⭪ [Sténose (diminution de la lumière
intestinale)] ⭪ [épaississement pariétal] ⭪ [fibrose] ⭪ [ulcération/inflammation]
► Abcès
► Fistule
► Entéro-cutanée
► Vésicale → IFC urinaire
► Vaginale → IFC vaginale
► Entre deux segments du tube digestif
► Anale → écoulement de pus, selles par l’orifice de la fistule
► Perforation → péritonite → septicémie
► Hémorragie digestive haute/basse
► Dénutrition, carence, cachexie
► Cancer du côlon ⭪ [➚ risque] ⭪ [inflammation & TTT immunosuppresseur]→ lésions pré-
cancéreuses
2.4. Anémie et maladie de Crohn
► Étiologie
► Inflammation → anémie des maladies inflammatoires : le fer reste dans les entérocytes
(≠ circulation sanguine)
► [Libération de monokines inflammatoire (comme l’interleukine-6)] → [➚ §
d’hepcidine*] → [➘ libération du fer alimentaire] → [➘ absorption du fer alimentaire]
& [➘ recyclage du fer par les macrophages]
*hepcidine : hormone § par le foie proportionnellement à la quantité de fer
disponible, empêche la ferroportine (protéine de la transferrine) de libérer la
ferritine (fer réduit par l’entérocyte) dans la circulation sanguine.
► Malabsorption
► Ferritine : absorption {jéjunum proximal}
► Vit C : nécessaire à la réduction du fer par la transferrine → ferritine
► B12 : absorption {iléon terminal}
► B9 : absorption {jéjunum proximal-ACTIF & iléon-PASSIF}
≙ acide folique ≙ folate
► B12 & B9 participent à la maturation des érythrocytes. Si l’un ou l’autre IS →
érythrocytes fragiles → hémolyse intramédullaire → ➘ nombre d’érythrocytes
► Dénutrition
► ➘ des apports en fer, B12 et B9
► Pertes hémorragiques
► Liées aux lésions causées par la MC → épuisement des réserves de fer
► Manifestations
► Asthénie, fatigue, intolérance à l’effort (➘ endurance musculaire)
► Dyspnée (de type polypnée : rapide et superficielle) & tachycardie-palpitations : à
l’effort, puis au repos
► Pâleur cutanée
► Céphalées, acouphènes, bourdonnements d’oreilles, phosphènes (mouches volantes),
vertiges → lipothymie (malaise sans perte de connaissance)
► Difficultés de concentration, troubles mnésiques
► Cheveux sec et cassants → chute, sourcils clairsemés
► Ongles cassants, plats
► Sécheresse cutanée, prurit
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%