Une cellulite qui ne guérit pas

Copyright ©
Vente et distribution commerciale interdites
L’utilisation nonautorisée est prohibée. Les personnes autorisées peuvent
télécharger, afficher, visualiser etimprimer une coupie pour leur usage personnel
le clinicien novembre 2010
46
L’infection des tissus mous
L’infection des tissus mous est une raison de consultation fréquente. Qu’il
s’agisse d’un impétigo, d’un érysipèle ou d’une cellulite, ces infections sont
souvent causées par un staphylocoque (dont S. aureus) ou un streptocoque. Ainsi,
la majorité des patients noteront une amélioration de leurs symptômes après
l’amorce d’un traitement à base d’une céphalosporine de première génération ou
d’une pénicilline antistaphylocoque. Cependant, le diagnostic différentiel de la
cellulite est vaste et les germes en cause ne répondent pas tous à ces antibiotiques
de première ligne. En plus de dépister les infections graves, telle une fasciite
nécrosante, le clinicien doit donc reconnaître les facteurs de risque d’une infection
à un germe résistant, notamment le S. aureus résistant à la méthicilline (SARM)
acquis dans la communauté (SARM-AC).
Une cellulite qui ne guérit pas
Dr Alexandre Lafleur,
médecin résident
Dr Patrice Savard,
médecin résident
Dre Louise Côté, M.D., FRCPC
Présenté au Centre
hospitalier de
l’Université Laval
(CHUL), département
d’infectiologie,
octobre 2009.
Le cas de Robert
Robert, un patient de 68 ans
atteint d’un diabète de type 2 et
d’une hépatite B chronique,
souffre d’une cellulite du
membre inférieur gauche depuis
72 heures. Il attribue cette
dernière à une blessure
survenue il y a une semaine.
L’infection ne s’améliore pas
malgré un traitement de
céphalexine per os depuis
48 heures et sa blessure
présente un aspect bulleux
depuis 24 heures. Robert
demeure en bon état général; ses signes vitaux sont stables et il ne souffre d’aucune
douleur. Les globules blancs sont à 11 000 et les enzymes musculaires sont
normales.
Votre questionnaire ciblé vous permet de découvrir les facteurs de risque suivants :
•Il a marché dans un lac d’eau douce près de chez lui le jour où il s’est blessé;
•Il a terminé la journée par un souper d’huîtres fraîches;
•Il possède un chien et ignore si celui-ci aurait pu lécher la blessure;
•Il marche pieds nus dans la maison.
Quelles sont vos hypothèses diagnostiques quant aux germes ayant
possiblement causé l’infection de Robert?
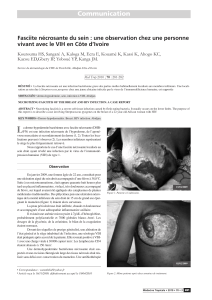
Photographie médicale, CHUL, Dre Louise Côté (2008).
Cependant,le
diagnostic
différentiel de
la cellulite est
vaste et les
germes en
cause ne
répondent
pas tous à ces
antibiotiques
de première
ligne.

47
le clinicien novembre 2010
Une cellulite qui ne guérit pas
Procéder à une investigation adéquate
S’agit-il vraiment d’une cellulite?
La dermite de stase peut parfois être confondue avec une infection cutanée
(Tableau 1). Il est primordial d’orienter l’examen clinique vers la recherche
d’un abcès sous-cutané, d’une bursite infectée ou d’une arthrite septique, car
ces pathologies nécessitent souvent un drainage. En présence d’atteinte du
membre inférieur, une échographie Doppler doit être envisagée selon la
probabilité clinique de thrombose veineuse.
Autre piège à éviter : l’arthrite microcristalline s’accompagne fréquemment
de signes inflammatoires et d’une température corporelle qui miment une
infection des tissus mous.
Serait-ce une fasciite nécrosante ou une gangrène gazeuse?
La fasciite nécrosante et la gangrène gazeuse sont des infections graves asso-
ciées à un risque d’amputation et de mortalité.
La fasciite de type II, souvent causée par un streptocoque bêta-hémolytique
du groupe A, est classiquement associée à une douleur aiguë. La fasciite
polymicrobienne de type I se retrouve chez des patients avec plusieurs comor-
bidités, dont le diabète, et peut se présenter de façon plus sournoise avec une
douleur modérée.
Le dosage des CK s’avère peu sensible pour la détection d’une fasciite, car
celle-ci ne s’accompagne pas systématiquement d’une myosite ou d’un syn-
drome du compartiment. La tomodensitométrie et la résonance magnétique
offrent, quant à elles, peu de spécificité pour le diagnostic.
Une fascite nécrosante ou une gangrène gazeuse présentent des signes sou-
vent tardifs (voir Encadré 1 pour les caractéristiques cliniques); en cas de
doute diagnostique, le clinicien ne doit pas hésiter à demander l’avis d’un spé-
cialiste afin de procéder à une exploration chirurgicale d’urgence.
Est-ce que des germes inhabituels seraient en cause?
Les comorbidités du patient, notamment le diabète de type 2, peuvent sug-
gérer une cause polymicrobienne. Le patient neutropénique, plus sujet à une
infection à Pseudomonas aeruginosa, doit souvent subir un traitement
intraveineux à large spectre. L’utilisation de drogues par voie intraveineuses
doit être recherchée, car elle engendre fréquemment des infections polymicro-
biennes (incluant à SARM-AC) et elle peut s’accompagner d’abcès ou de
thrombophlébites septiques. Le Tableau 2 indique les germes pouvant infecter
une plaie lors d’un contact avec un animal ou de l’eau contaminée.
Infection à SARM-AC
On note en Amérique du Nord une incidence accrue d’infections cutanées à
SARM-AC. Ce germe est retrouvé plus fréquemment chez les populations à
Tableau 1
Diagnostic différentiel de
l’infection des tissus
mous
Encadré 1
Caractéristiques cliniques
suggérant une fasciite
nécrosante ou une
gangrène gazeuse
•Sepsis sévère, tableau clinique de
choc toxique streptococcique;
•Douleur disproportionnée;
•Progression rapide et œdème
dépassant la zone d’érythème;
•Anesthésie du site de l’infection;
•Ecchymoses associées;
•Induration du site;
•Phlyctènes (surtout hémorragiques);
•Emphysème sous-cutané (signe
souvent tardif);
•État post-traumatique avec corps
étrangers ou site opératoire.
Dermite de stase, lipodermatosclérose
Érythème de déclivité de l’insuffisance
artérielle (il blanchit à l’élévation du
membre)
Arthrite ou bursite septique (souvent
olécrânienne)
Arthrite microcristalline ou
inflammatoire
Infection à herpès zoster (zona) ou
simplex (Whitlow)
Pyoderma gangrenosum ou vasculite
cutanée
Réaction allergique, dermatite de
contact, syndrome de Sweet,
syndrome de Stevens-Johnson
Réaction inflammatoire à la suite d’une
piqûre d’insecte, Erythema migrans
(maladie de Lyme)
Thrombose veineuse superficielle ou
profonde

Une cellulite qui ne guérit pas
48 le clinicien novembre 2010
risque énumérées dans l’Encadré 2 et transmis par contact cutané étroit ou
partage de matériel contaminé. Le SARM-AC est souvent associé à un abcès
cutané qui doit faire l’objet d’un drainage et d’une culture, afin d’en
déterminer le profil de sensibilité.
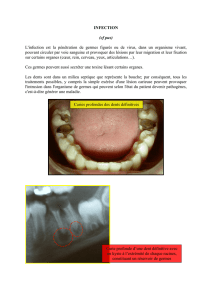
Morsures et autres situations cliniques particulières
Toute morsure humaine doit être traitée empiriquement, et ce, même en
l’absence de signe inflammatoire – rappelez-vous qu’une blessure par coup de
poing au niveau des dents est une morsure indirecte. Les morsures animales
doivent être traitées d’emblée si elles ont une large superficie, si elles sont
associées à une cellulite symptomatique ou si elles touchent un patient
immunosupprimé ou une partie du corps à risque, telle une articulation ou la
main (redoutez alors la ténosynovite). Les mesures de prévention par rapport
Dr Alexandre
Lafleur est médecin
résident en médecine
interne à l’Université
Laval.
Tableau 2
Germes associés aux facteurs de risque d’infection
des tissus mous
Encadré 2
Population à risque
d’infection à
SARM-AC
•Personne ayant un contact étroit
avec un patient infecté à SARM-AC
ou un antécédent personnel
d’infection à SARM-AC;
•Prisonnier;
•Homme ayant des relations
sexuelles avec des hommes;
•Militaire;
•Joueur d’une équipe sportive s’il y
a partage d’équipement sportif ou
sport de contact;
•Utilisateur de drogues
intraveineuses;
•Amérindiens et enfants (dans une
communauté où la prévalence est
élevée).
Facteurs de risque Germes à considérer
Infection du pied chez le diabétique Gram positif (S. aureus)
Gram négatif (entérobactéries, parfois
Pseudomonas)
Anaérobies (Bactéroïdes sp,Peptococcus)
Cirrhose Bacilles gram négatif
Klebsiella pneumoniæ
Escherichia coli
Capnocytophaga canimorsus
Campylobacter fetus
Vibrio vulnificus
Utilisateur de drogues intraveineuses SARM-AC
Streptocoque viridans
Gram négatif (dont P. aeruginosa) et anaérobes
Eikenella corrodens
Eau douce Aeromonas hydrophila
Ingestion de fruits de mer crus (huîtres) Vibrio sp
Eau salée Mycobacterium marinum
Bain et spa (surtout folliculite) Pseudomonas æruginosa
Morsures Grams positifs, gram négatifs, anaérobes
Humaine Eikenella corrodens
Chien Capnocytophaga canimorsus, Pasteurella,
Capnocytophaga cynodegmi
Chat Pasteurella multocida,Hæmophilus felix
Boucher et vétérinaire Erysipelothrix rhusiopathiæ
Dre Louise Côté est
microbiologiste-infectiologue au
Centre hospitalier universitaire de
l’Université Laval.
Dr Patrice Savard est médecin
résident en microbiologie-infectiologie
à l’Université Laval.

49
le clinicien novembre 2010
Une cellulite qui ne guérit pas
au tétanos et à la rage doivent être
appliquées au besoin. Il est aussi impor-
tant de s’assurer de l’absence de tout
corps étranger pouvant empêcher la guéri-
son.
Une ostéomyélite ou une arthrite sep-
tique doivent être recherchées, en parti-
culier en présence d’un ulcère avec con-
tact osseux ou de matériel orthopédique.
Une infection du visage, d’un site opéra-
toire, des organes génitaux ou d’une plaie
de pression doit faire l’objet d’investiga-
tions plus extensives et dans un tel cas,
l’avis d’un spécialiste est souvent
souhaitable.
Retour sur le cas
de Robert
Le diagnostic différentiel de
cette infection bulleuse
comprend les germes
suivants : Streptococcus
pyogenes (fasciite nécrosante),
Clostridium sp. (gangrène
gazeuse), S. aureus dont
SARM-AC, P. aeruginosa,
entérobactéries, Aeromonas
hydrophila,Vibrio sp. et
Pasteurella multocida. Le
patient présente des facteurs
de risque pour l’ensemble de
ces germes, mais plus
particulièrement pour les
trois derniers, étant donné
ses expositions récentes.
Robert est donc admis aux
soins intensifs pour une
observation étroite, tout en
étant conjointement suivi par
une équipe chirurgicale. Un
traitement de pipéracilline-
tazobactam intraveineux
combiné à la doxycycline* est
initié. Le traitement est
ensuite modifié pour inclure
de la ticarcilline-clavulanate,
étant donné les hémocultures
positives pour
P
asteurella
multocida.
La cellulite bulleuse à
Pasteurella est une
manifestation rare d’une
infection généralement
acquise par morsure animale.
Elle nécessite un traitement à
large spectre.
*Ces choix de traitement sont à titre
indicatif. Se référer aux lignes
directrices citées dans la
bibliographie.
Bibliographie :
1. Stevens DL, et coll. Practice guidelines for the diagnosis and management of skin and soft-tissue infections.
Clin infect dis 21 novembre 2005; 41(10):1373-1406.
2. Stevens DL, Eron LL. Cellulitis and Soft-Tissue Infections. Ann intern med 6 janvier 2009; 150(1):ITC 11.
3. Puvanendran R, et coll. Necrotizing fasciitis. Can Fam Physician 2009;(55):981-987.
4. Chambers HF, et coll. Management of Skin and Soft-Tissue Infection. N Engl J Med 4 septembre 2008;
359:1063-1067.
5. Daum RS. Skin and Soft-Tissue Infections Caused by Methicillin-Resistant Staphylococcus aureus. N Engl J
Med 26 juillet 2007; 357-380.
6. Stryjewski ME, Chambers HF. Skin and soft-tissue infections caused by community-acquired methicillin-
resistant Staphylococcus aureus. Clin Infect Dis juin 2008; 46(Suppl 5): S368-77.
À retenir
•Certaines conditions, dont la dermite de stase et la goutte, miment une infection des
tissus mous.
•Un germe inhabituel doit être suspecté en fonction des facteurs de risque du patient et
explique parfois l’absence de réponse au traitement antibiotique de première intention.
•Le SARM-AC est résistant aux antibiotiques habituels contre
S. aureus
et doit être
suspecté en cas d’abcès cutané, d’absence de réponse au traitement et chez les groupes à
risque.
•En cas de symptômes alarmants, l’exploration chirurgicale est la procédure de choix afin
d’écarter la possiblité d’une fasciite nécrosante.
Toute morsure
humaine doit
être traitée
empiriquement,
et ce, même
en l’absence
de signe
inflammatoire
(...).
C
1
/
4
100%