fasciites necrosantes et anti-inflammatoires non

FASCIITES NECROSANTES ET
ANTI-INFLAMMATOIRES NON-STEROIDIENS
(A propos de 8 cas)
A. EL BAKALI, A. YAZIDI, K. SENOUCI, F. BENNOUNA-BIAZ
RESUME
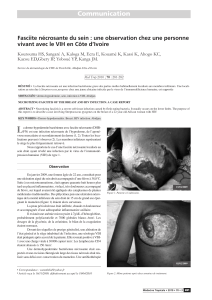
La fasciite nécrosante est une infection rare, mais
gravissime, mettant en jeu le pronostic vital et fonc-
tionnel. Nécessitant un traitement chirurgical en urgen-
ce. Les anti-inflammatoires non stéroïdiens semblent
favoriser ou aggraver ces fascilites. A travers huit cas
de fascilites nécrosantes colligés à la clinique derma-
tologique IBN SINA de Rabat. Nous précisons les signes
cliniques de cette affection, nous insistons sur l'intérêt
d'un diagnostic précoce et nous attirons l'attention sur
le danger des AINS devant des infections inflamma-
toires aiguës des membres.
Mots-clés : fascilites nécrosantes, anti-inflammatoires
non stéroïdiens, traitement.
1 - INTRODUCTION
La fasciite nécrosante se définit comme une inflammation
aiguë d'origine infectieuse et à évolution nécrosante du fas-
cia et du tissu sous cutané.
La nécrose est retardée par rapport à la nécrose du fascia.
C'est une affection qui compromet souvent le pronostic vi-
tal et la fonction du membre.
Les anti-inflammatoires non stéroïdiens semblent favoriser
ou aggraver la fasciite.
Le traitement de l'affection est chirurgical, l'antibiothérapie
systématique seule ne peut la contrôler.
2 - NOS OBSERVATIONS
Médecine du Maghreb 1995 n° 50
Clinique dermatologique, CHU Avicienne - Rabat.
Cas n° Age Dg initial Drogues Délai (j) Siège Evolution
Sexe administrées
1 21/F Erysipèle PeniG + 4 M.I.G. Bonne
Piroxicam
2 80/H Lymphangite PeniM + 6 M.I.G. Bonne
Propionates
3 45/H Erysipèle PeniG + 4 M.I.D. Amputation
Propionates
4 30/F Erysipèle 10 M.I.D. Décès
5 60/H Erysipèle + PeniG + 6 M.I.G. Décès
Pyodermite Indolés
6 73/H Erysipèle PeniM + Amin 6 M.S.D. Bonne
Propion+Indolés
7 100/F Erysipèle+ PeniG + 4 M.I.D. Bonne
brûlure Indolés
8 17/H Erysipèle PeniG + 6 M.S.D. Bonne
Indolés

Signes cliniques
* œdème inflammatoire 8 cas
* plages ecchymotiques 6 cas
* bulles hémorragiques 6 cas
* nécrose cutanée 5 cas
* choc septique 2 cas
3 - COMMENTAIRES
1 - Physiopathologie
Le mécanisme de la fasciite nécrosante n'est pas encore
élucidé, on décrit des réactions d'hypersensibilité (3, 6). On
discute la possibilité d'existence de toxines bactériennes
responsables du syndrome septicémique. Certains auteurs
évoquent un déséquilibre particulier entre l'agent infectieux
et un terrain débilité (6). Certes le rôle de l'ischémie locale,
secondaire à la thrombose vasculaire, joue un rôle dans la
progression de l'infection.
2 - L'aspect clinique
L
a fasciite nécrosante survient le plus souvent chez les su-
jets âgés.
Elle est très rarement retrouvée chez l'enfant (6, 8)., Classi-
quement il n'existe pas une prédominance de sexe C'est une
affection qui siège souvent au niveau du membre inférieur
(1, 4, 10), mais elle peut siéger n'importe où, notamment au
membre supérieur (6).
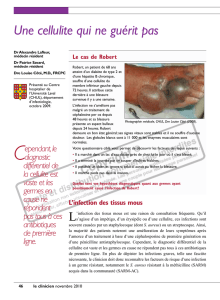
Tout débute par un œdème inflammatoire douloureux et fé-
brile qui fait penser à une cellulite banale, mais l'absence du
bourrelet périphérique et d'adénopathie et l'aggravation ou la
non amélioration sous antibiotiques doit faire reconsidérer ce
diagnostic. La porte d'entrée est souvent minime ou passe
inaperçue (6, 4), très vite apparaissent des plages ecchymoti-
ques puis des décollements bulleux et des phlyctènes à
contenu hémorragique le plus souvent, voire de pla-cards de
nécrose. L'évolution rapide des signes cutanés est impres-
sionnante. Cette affection reste limitée au fascia et à la peau,
mais l'atteinte musculaire reste possible secondaire à une
effraction aponévrotique lors du traumatisme responsable de
la porte d'entrée ou lors des aponévrotomies de décharge (6).
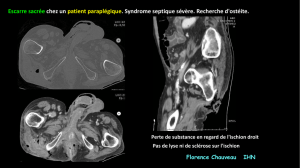
La présence de crépitations et des images gazeuses témoi-
gnent d'une cellulite à anaérobies. Parallèlement aux signes
locaux s'installe un syndrome infectieux qui s'aggrave très
rapidement et donne un tableau de
choc septique.
Dans notre série l'âge moyen est de 53 ans, le siège de la
fasciite est surtout le membre inférieur (6 cas) et le membre
supérieur seulement dans 2 cas.
La plupart des signes spécifiques de la fasciite sont retrou-
vés. Le tableau clinique est compliqué par un choc septique
chez 2 patients.
3 - Facteurs de risque
On retrouve fréquemment chez les sujets présentant une
fasciite nécrosante des facteurs favorisants, en effet de
nombreux auteurs mettent en cause la prise d'A.I.N.S. (2, 9,
10, 11), 71 % des cas de RIMAILHO et coll. (9), 50 % des
cas de RAUHEAY (10), 20 % des cas de BRUN-BUISSON
and all. (2). Ces anti-inflammatoires semblent agir en
diminuant l'inactivation bactérienne par les granulocytes (6).
Parmi les facteurs généraux il faut retenir le diabète (6, 10),
mais de nombreuses pathologies peuvent être retrouvées (6,
10) : la stase veineuse, l'insuffisance rénale, l'obésité, l'éthy-
lisme, le lymphœdème et les artériopathies.
Dans notre série, 7 de nos malades avaient pris des A.I.N.S.
lors de l'apparition des premiers symptômes. La durée de la
prise d'A.I.N.S. avant l'apparition des signes évocateurs de la
fasciite nécrosante était en moyenne de 6 jours.
4 - Biologie
Le diagnostic de la fasciite nécrosante est clinique. Le bilan
sera réalisé en urgence pour évaluer le retentissement géné-
ral, et surtout la recherche de germes en cause pour adapter
l'antibiothérapie en post-opératoire. Cette recherche se fait,
soit par prélèvement local (1, 10), soit par hémoculture.
Le germe le plus souvent isolé est le streptocoque bêta hé-
molytique du groupe A, ce qui concorde avec les premiers
travaux de MELENEY (7) décrivant cette pathologie. Mais
actuellement d'autres germes sont mis en évidence (6) :
streptocoques d'autres groupes, staphylocoque aureus, ente-
robactéries, bactéroïdes, bactéries anaerobies et le pseu-
domonas.
Parfois aucun germe n'est retrouvé malgré des prélèvements
multiples (1, 6), d'où l'intérêt d'une antibiothérapie triple
associant (Pénicilline G, aminoside et un anti-anaerobie).
Dans notre série nous avons isolé le streptocoque bêta hé-
molytique du groupe A dans 2 cas et dans un cas le pseu-
domonas.
5 - Diagnostic différentiel
Seront discutés les diagnostics suivants :
- La cellulite simple : présence d'adénopathie, de lym-
Médecine du Maghreb 1995 n°50
FASCIITES NÉCROSANTES… 7

phangite.
- L'érysipèle : caractérisé par un début brutal, une fièvre
élevée et surtout le bourrelet périphérique.
- La cellulite gangréneuse avec atteinte musculaire.
- La gangrène gazeuse : caractérisée par la présence de
crépitations sous cutanées, l'intensité des signes géné-
raux, l'extension de la nécrose au muscle et la pré-
sence de colostrodium.
- Le pyoderma gangrenosum : d'évolution lente et torpide
avec une bordure bien limitée.
- La gangrène post-opératoire d'évolution plus lente après
une intervention, souvent abdominale.
- La gangrène bactérienne progressive : survenant le plus
souvent chez les immunodéprimés.
6 - Traitement
Tous les auteurs s'accordent sur l'urgence du traitement chi-
rurgical. Le rôle de l'antibiothérapie est de prévenir les sep-
ticémies et les autres localisations viscérales ; elle ne peut à
elle seule contrôler l'infection (7).
Certains auteurs mentionnent l'utilité de la prescription
d'anticoagulants donnés précocement (5, 6, 10). Dans notre
série nous avons eu recours à des excisions des tissus
nécrosés avec des incisions de décharge dans 7 cas et dans
un cas on a eu recours à l'amputation du membre. La per-
sistance de l'infection a nécessité des interventions ité-
ratives dans 4 cas.
Dans tous les cas nous avons associé au traitement chi-
rurgical l'antibiothérapie triple et dans 5 cas les anti-
coagulants.
7 - Evolution
Le pronostic vital de la fasciite nécrosante est mis en cause
la mortalité varie de 20 à 70 % selon les séries (7, 6, 10).
Le décès est dû essentiellement au choc septique et l'em-
bolie pulmonaire (10). L' âge, les tares viscérales, le retard
apporté au diagnostic et au traitement sont des facteurs de
mauvais pronostic. Les séquelles liées à l'excision chirur-
gicale sont fréquentes, d'autres séquelles plus graves peu-
vent se rencontrer (6) : raideur, arthrodèse et amputation.
Dans notre série nous déplorons 2 décès, par choc septique
et un cas de séquelle dûe à l'amputation du membre.
CONCLUSION
Les signes cutanés sont importants pour le diagnostic d'une
fasciite nécrosante. Seuls le geste chirurgical en urgence et
un diagnostic précoce peuvent diminuer la mortalité et la
morbidité de cette affection.
Enfin le recours aux A.I.N.S. devant des infections in-
flammatoires aiguës des membres nous semble dangereux.
Médecine du Maghreb 1995 n° 50
BIBLIOGRAPHIE
1 - BERNARD P.
Les cellulites infectieuses de la jambe.
Rev. Prat. (Paris), 1989, 39, 9.
2 - CHRISTIAN .L., BRUN B., SAADA M., TRUNSET P., RAPIN M.
Haemolytic streptococcal gangrene and non steroidal anti inflammatory-
durgs.
Britch Med. Journal Vol. 290, 15 June 85.
3 - CRICK X.B., BELAICH S.
Les cellulites infectieuses gangréneuses. A propos de deux observations.
Méd.Hyg., 1984, 42, 1401-1406.
4 - DEVASTER J.M., STRUELENS M.J., SCHOULENS G., THYS J.P.,
SERAYS E.
Erysipèle fulminant.
Rev. Méd., Brux., 13, 367-370, 1992.
5 - HAMMAR M., SVERDRUP B., BORGLUND E., BLOMBA CKM
Coagulation and during, de cours of eryzipelas and necrotizing fascilitis
and the effect of heparin.
Acta. Dermatol.Veneraol, 1985, 65, 495-503.
6 - HUBAULI-MARCADE P., HEPNER-LAVERGNE D., PANNIER M.
Fasciite nécrosante du membre sup.
A propos d'un cas.
Ann. Chir. Plast. Esth., 1991, 36, n° 6, 520-526.
7 - MELENE F.
Hemolytic streptococcus gangrene.
Arch. Surg., 1924, 9, 317-364.
8 - PANNIER M., BOUCHOT-HERMOUET B., LAVERGNE-HEPNER
P., HEPNER Y., DAVID A., STALDER J.I.
Fasciite nécrosante à streptocoque B hémolytique chez l'enfant.
Sem. Hôp, Paris, 1991, 67, n° 35, 1573.
9 - RIMALINO A., RIO B., RICHARD Ch., AUZEPY
Fulmin necrotizing fascilitis and non steroidal anti-inflammatory drugs.
J. Infect., 1987, 155, 143-146.
10 - ROUJEAU J.C., SASRGP., BRUN-BUISSON C., TOURAINER R.
Fasciites microbiennes.
Rev. Prat., 1988, 38 14 (5 mai 1988).
11 - SOLOMON I.
Activation of latent infection by indomethacin a report of three cases.
Br. Med. J., 1966, 961-962.
A. EL BAKALI, A. YAZIDI, K. SENOUCI, F. BENNOUNA-BIAZ
8
1
/
3
100%