Développement Psycho-Moteur - Forin

DESC Chirurgie infantile
Session 30 septembre – 2 octobre 2013
Paris Hôpital Trousseau
Développementpsychomoteurdel’enfantenpratiquequotidienne:
que doit connaître le chirurgien pédiatre?
Véronique FORIN
HUEP - site Trousseau
26 avenue du docteur Arnold Netter – 75012 Paris
veronique.forin@trs.aphp.fr
Unité pédiatrique de Médecine Physique et de Réadaptation
Centre de compétences «Spina bifida»
Centre de références MAREP - MOC
Paris – 30 Septembre 2013

DESC Chirurgie infantile
Session 30 septembre – 2 octobre 2013
Paris Hôpital Trousseau
Développementpsychomoteurdel’enfantenpratiquequotidienne:
que doit connaître le chirurgien pédiatre?
PLAN
1- Grandes lignes du développement normal
• Calendrier des acquisitions
• Notion de neuro orthopédie / neuro urologie
2- Situations les plus fréquentes
• Pourl’orthopédistepédiatre
• Pour le chirurgien viscéral pédiatre

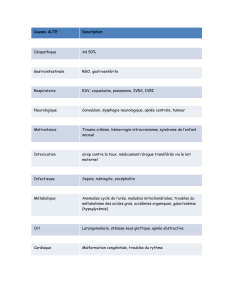
Connaître le calendrier normal des
acquisitions
•Notionde”retard”: ambiguïté du terme
– laissesupposeràtortqu’unrattrapageestpossible
– unretardsimplen’estpastoujourspathologique
–mais un retard peut recouvrir une véritable déficience (mentale)
•Document (Décembre 2005) de la Haute Autorité de Santé
–www.has-sante.fr

Développementmoteurnormal:cequ’ilfautretenir
•NN: hypotonie axiale – hypertonie périphérique
•Acquisition céphalo-caudale du tonus axial
•En périphérie
–disparitiondel’hypertonie
–la motricité se délie:
–alternance de la motricité des membres inférieurs
–les gestes deviennent précis
•Séquence identique pour tous les enfants
•Examiner = Regarder la motricité spontanée

Schémad’évolutiondelamotricité
•Tenue de tête totale: 3 mois
•Retournements horizontaux acquis: 6 mois
•Tient assis seul: 6,5 mois
•S’assoitseul:8– 9 mois
•Quatre pattes: 10 mois
•Marche en se tenant: 9 – 12 mois
•Marche seul: 12 – 14 mois
•Court: 15 – 19 mois
•Escaliers (2 pieds sur chaque marche): 2 ans
•Escaliers en alternant: 3 ans
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
1
/
52
100%