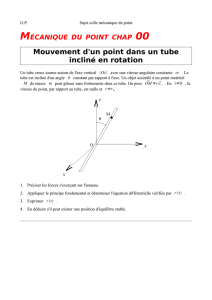
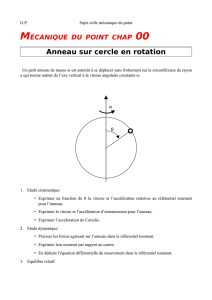
Lire l'article complet

■
Les recommandations de prise en charge de la neurofi-
bromatose de type 1 sont le résultat d’un travail d’experts
du réseau NF-France fondé sur une recherche Medline (1966 à
1999) et sur la consultation d’ouvrages de référence. L’objectif
recherché est une mise au point des connaissances diverses sur
cette maladie et la réalisation d’un consensus permettant de don-
ner aux malades une qualité de soins identique dans les diffé-
rentes structures constituant le réseau.
La neurofibromatose de type 1 (NF1) est une maladie génétique
à transmission autosomique dominante, à pénétrance complète et
dont l’expression phénotypique est la même au sein d’une même
famille. Selon les nouvelles recommandations, le diagnostic est
clinique et il est retenu chez un individu présentant deux au moins
des critères suivants : six taches café au lait, deux neurofibromes,
des éphélides, un gliome des voies optiques, deux nodules de
Lisch, une lésion osseuse, un parent du premier degré atteint de
NF1. Selon l’âge, le diagnostic est plus ou moins facile à mettre
en évidence : chez les enfants, les taches café au lait peuvent être
le seul signe clinique et le diagnostic en l’absence d’autres cri-
tères ne peut être établi. Le diagnostic génétique est difficile et
non fait en routine ; il peut être indiqué dans les formes familiales
avec recherche de délétions par méthode de diagnostic indirect.
Les complications de la NF1 sont fréquentes : neurofibromes
plexiformes ( 30 %), scolioses (3 %), gliome des voies optiques
(15 %), hypertension artérielle (5 %), difficultés d’apprentissage
(33 à 70 %). La plupart de ces complications surviennent pendant
l’enfance, ce qui justifie une surveillance rapprochée et rigou-
reuse. Les difficultés d’apprentissage dans cette pathologie sont
davantage dues à des troubles cognitifs qu’à un retard mental. Il
s’agit de troubles de l’attention, de difficultés de coordination
motrice, de déficit de la mémoire récente, de troubles perceptifs
surtout visuels, de difficultés d’élocution. L’IRM cérébrale montre
chez ces jeunes enfants, des hypersignaux sans effet de masse,
circonscrits ou “objets brillants non identifiés” (OBNI). Sur le
plan endocrinologique, le phéochromocytome est la complication
du sujet adulte, les anomalies pubertaires sont rares, mais une
puberté précoce révèle un tiers des gliomes des voies optiques. Le
gliome des voies optiques, dont la manifestation essentielle est la
baisse d’acuité visuelle, est une crainte des médecins, les évolu-
tions rapides mettant en jeu le pronostic visuel et vital de l’enfant.
On comprend donc la nécessité d’un suivi clinique exhaustif, mul-
tidisciplinaire et à vie, dès le diagnostic de la maladie. La prise de
la tension artérielle, les examens orthopédique, dermatologique,
ophtalmologique... permettront de détecter une complication et
d’orienter le sujet vers des examens complémentaires. Les experts
recommandent une IRM cérébrale chez le patient dont l’examen
ophtalmologique et neurologique est difficile en raison du jeune
âge ou de troubles cognitifs, même en l’absence de signes cliniques,
et ce tous les deux ans jusqu’à la possibilité d’un examen clinique
fiable. S’agissant du gliome des voies optiques, seuls ceux à évo-
lution agressive justifieront le recours à un geste thérapeutique.
En conclusion, l’approche de la NF doit s’appuyer sur la clinique
et non pas sur un “dépistage paraclinique systématique”.
W. El Bakkouri
Neurofibromatose 1 : recommandations de prise en charge
Pinson S et al. •Arch Pediatr 2002 ; 9 : 49-60.
■
Le traitement d’une épistaxis chez un patient atteint d’une
coagulopathie quelconque, congénitale ou acquise, ne va
pas de soi. La cautérisation dirigée sur un point de la muqueuse
nasale peut aggraver l’hémorragie, de même que l’on peut voir
une muqueuse congestive et fragile qui saigne en lac et dont
l’hémostase est difficile. Parmi les moyens mis à notre disposi-
tion pour traiter les épistaxis, l’auteur de l’article décrit l’utilisa-
tion de la colle biologique, dont le composant principal est la
fibrine. Il rappelle que la cascade de la coagulation aboutit phy-
siologiquement à la formation de fibrine, qui permet la constitu-
tion d’un caillot stoppant l’hémorragie.
Vingt-cinq patients saignant du nez dans un contexte de coagu-
lopathie ont bénéficié d’une instillation endonasale de colle bio-
logique plus ou moins guidée sous optique. Parmi ces patients,
21 prenaient des antivitamines K, 2 avaient une insuffisance hépa-
tocellulaire et 2, une hémophilie. Aucune complication locale
n’a été notée après le traitement par la colle biologique : pas de
nécrose, pas de synéchie, pas de réaction allergique. Par ailleurs,
l’hospitalisation a été de courte durée et le traitement substitutif
par vitamine K ou plasma frais congelé a pu être économisé.
À la différence de la maladie de Rendu-Osler, cas dans lequel la
colle de fibrine est injectée en sous-muqueux, dans les épistaxis
dues à une coagulopathie, il suffit d’instiller la colle à la surface
de la muqueuse nasale. Le point qui saigne coagule presque ins-
tantanément et l’hémostase est durable. Malgré un saignement
actif, le néocaillot de fibrine formé reste adhérent à la muqueuse.
P. Walshe conseille l’utilisation d’une forme de colle biologique
à concentration élevée (thrombine 500 plutôt que thrombine 4),
du fait de sa rapidité d’action.
Il conclut en rapportant les bénéfices de la colle biologique : effi-
cacité, faible coût, caractère indolore lors de son application, pos-
sibilité de surseoir à l’utilisation de plasma frais congelé ou autre
traitement de substitution.
W. El Bakkouri
ABSTRACTS
24
La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale - no277 - novembre 2002
Traitement des épistaxis par colle biologique en cas de coagulopathie
The use of fibrin glue to arrest epistaxis in the presence of a coagulopathy. Walshe P •Laryngoscope 2002 ; 112 : 1126-8.

25
La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale - no277 - novembre 2002
■
L’auteur développe dans cet article son expérience dans le
traitement chirurgical endoscopique des sinusites maxil-
laires chroniques d’origine dentaire. L’étude rétrospective s’étend
sur trois ans et concerne 70 patients ayant bénéficié d’une tech-
nique de chirurgie endoscopique micro-invasive par microdé-
brideur. L’intervention chirurgicale, faite sous anesthésie géné-
rale, est menée sous optique. Les parois du sinus maxillaire sont
visualisées sous optique 30oet 70oaprès réclinaison du cornet
moyen, résection du processus unciné, résection de la bulle eth-
moïdale, méatotomie moyenne large. Les polypes de réaction
inflammatoire sont éliminés au débrideur, les corps étrangers
(plombages, aspergillome) sont retirés à la micropince via le méat
moyen. En cas de communication buccosinusienne (39 patients),
le microdébrideur est introduit à travers la communication, assisté
par une optique placée dans le sinus maxillaire. Après nettoyage
de la cavité, la communication est fermée par de la muqueuse
vestibulaire périphérique.
Dans tous les cas, cette technique chirurgicale endoscopique est
suffisante pour le traitement des sinusites maxillaires chroniques,
permettant de retirer les corps étrangers, d’aérer le sinus et
de traiter la communication buccosinusienne quand elle existe.
Les résultats fonctionnels ont été satisfaisants pour 94 % des
patients. Les intérêts avancés par l’auteur sont le moindre trau-
matisme facial et des suites opératoires plus simples qu’avec un
Caldwell-Luc, qui est l’intervention de référence.
W. El Bakkouri
Sinusite maxillaire chronique d’origine dentaire : prise en charge chirurgicale
Chronic maxillary sinusitis of dental origin : is external surgical approach mandatory ?
Lopatin AS et al. •Laryngoscope 2002 ; 112 : 1056-9.
■
Cet article, très technique, nous met au courant des modifi-
cations établies par la AHNS et la AAO-HNS concernant
les curages radicaux et modifiés du cou, les curages fonctionnels
et d’autres techniques de dissection du cou. Le système de classi-
fication établi en 1991 est conservé du fait de sa facilité d’appli-
cation : groupe sous-mento-sous-maxillaire (I), groupe juguloca-
rotidien haut (II), moyen (III) et bas (IV), groupe spinal (V) et
groupe prétrachéal (VI). Mais des modifications ont été apportées
conformément aux nouvelles connaissances sur la progression des
éléments de métastase ganglionnaire des tumeurs ORL. La nou-
veauté consiste en une subdivision en sous-groupes : Ia pour le
groupe sous-mental, Ib pour le groupe sous-maxillaire, IIa et IIb
séparés par le nerf spinal, Va et Vb séparés par le muscle omo-
hyoïdien. Une meilleure connaissance des groupes ganglionnaires
permet théoriquement un meilleur contrôle des exérèses gan-
glionnaires. Par exemple, selon cet article, la dissection du groupe
IIb est inutile en l’absence de ganglions du groupe IIa.
Par ailleurs, les radiologues ont été sollicités dans ce travail de révi-
sion pour définir des points de repère radiologiques en rapport avec
les limites anatomiques des aires ganglionnaires. Dans la nouvelle
classification, on utilise comme repère le plan défini par le bord
inférieur de l’os hyoïde plutôt que la bifurcation carotidienne pour
délimiter les groupes II et III, le plan correspondant au cartilage
cricoïde plutôt que la jonction omohyoïdienne pour séparer les
groupes III et IV. Les définitions des différents types de curages
cervicaux sont inchangées : curage cervical radical, curage cervi-
cal modifié (une structure non lymphatique est préservée), curage
sélectif (une structure lymphatique est préservée), curage cervical
étendu quand d’autres groupes ganglionnaires sont réséqués. Pour
mémoire, le curage cervical radical correspond à l’exérèse de tous
les ganglions cervicaux ipsilatéraux du bord inférieur de la man-
dibule jusqu’à la clavicule et du bord latéral du sterno-cléido-mas-
toïdien en arrière jusqu’à l’os hyoïde et au ventre antérieur du digas-
trique controlatéral ; le nerf spinal, le sterno-cléido-mastoïdien et
la veine jugulaire interne sont réséqués. Dans les curages cervi-
caux sélectifs, les groupes ganglionnaires retirés sont ceux sus-
ceptibles d’être des éléments de métastase d’une tumeur ORL :
groupes II, III et IV pour les tumeurs de l’oropharynx, de l’hypo-
pharynx et du larynx ; groupe VI pour les tumeurs de la thyroïde.
Un curage bilatéral des groupes I à III est indiqué en cas de tumeur
de la cavité buccale localisée sur la ligne médiane de la langue et
sur le plancher. Pour les tumeurs cutanées, le curage dépend de la
localisation de la tumeur primitive : groupes II à V pour les tumeurs
de la partie postérieure du cuir chevelu et la nuque, groupes IIa,
IIb, III et Va pour les tumeurs préauriculaires, de la région paroti-
dienne et de la partie antérieure du cuir chevelu.
En conclusion, les quelques modifications apportées sur la clas-
sification des curages cervicaux concernent les définitions des
limites anatomiques de tel ou tel groupe et non les indications
chirurgicales, tout cela permettant d’avoir une base de commu-
nication entre spécialistes.
W. El Bakkouri
Mise à jour des connaissances concernant les curages cervicaux
Révisions proposées par la Société américaine tête et cou
et l’Académie américaine de chirurgie ORL tête et cou
Neck dissection classification update. Revisions proposed by the American Head and Neck Society and the American
Academy of Otolaryngology-Head and Neck Surgery. Robbins KT et al. •Arch Otolaryngol Head Neck Surg 2002 ; 128 : 751-8.

ABSTRACTS
26
La Lettre d’Oto-rhino-laryngologie et de chirurgie cervico-faciale - no277 - novembre 2002
■
Des amygdales d’allure asymétrique chez l’enfant font
généralement évoquer par le médecin traitant le diagnos-
tic de lymphome, de dyslipidémie ou d’histiocytose X. Le débat
posé par l’auteur de cet article concerne l’attitude à adopter face
à cette constatation. Doit-on faire subir une amygdalectomie à
tous les enfants présentant des amygdales asymétriques, en bon
état de santé par ailleurs ? L’auteur tente de répondre à cette ques-
tion par une étude prospective concernant 258 enfants âgés de
2à18ans, vus pour une indication classique d’amygdalectomie
(infections récurrentes, gêne respiratoire). Il n’a pas été constaté
de différence significative de volume entre les deux amygdales
(mesurées selon la méthode de Brodsky). L’asymétrie apparente
résultait d’une loge amygdalienne plus profonde d’un côté que
de l’autre. Cliniquement, ces enfants n’avaient pas d’organomé-
galie et l’examen histologique ne retrouvait pas de cellules
malignes. Une hypertrophie amygdalienne asymétrique dans le
cadre d’une maladie hématologique est très rarement isolée. On
observe habituellement une dysphagie, une otalgie, des adéno-
pathies cervicales. Dans une étude de Berkowitz et Mahadevan,
aucun enfant asymptomatique avec asymétrie amygdalienne
n’avait de lymphome. Inversement, 86 % des enfants sympto-
matiques avaient un lymphome lorsque les amygdales étaient
asymétriques.
En conclusion, l’hypertrophie amygdalienne asymétrique est le
résultat d’une hypertrophie bénigne quand elle existe, mais le
plus souvent il s’agit d’une loge amygdalienne plus profonde
d’un côté. Une rapide augmentation de taille d’une amygdale et
un cortège symptomatique (adénopathies, hépatosplénomégalie,
fièvre...) doivent faire redouter un lymphome. En revanche, les
autres cas ne justifient pas d’une intervention en dehors des indi-
cations classiques d’adénoamygdalectomie.
W. El Bakkouri
Amygdales asymétriques chez l’enfant
Asymmetric tonsil size in children. Harley EHH •Arch Otolaryngol Head Neck Surg 2002 ; 128 : 767-8.
■
La tuberculose ganglionnaire est une entité clinique par-
ticulière sur plusieurs points : c’est la forme extrapul-
monaire la plus fréquente, toujours d’actualité, surtout depuis
l’apparition de l’infection par le VIH, les formes bactériolo-
giques sont généralement bactériostatiques et une association
médicochirurgicale semble être nécessaire dans le traitement
de cette pathologie. C’est à partir de ces points de réflexion que
l’auteur de l’article a établi son travail : il s’agit d’une étude
rétrospective colligeant 81 dossiers de patients couvrant les
années 1980 à 1999 au CNHU de Cotonou. Tous les patients
avaient une adénopathie chronique cervicale principalement
jugulocarotidienne uni- ou bilatérale (46 %). Rarement, on
notait une toux associée, une dyspnée ou un amaigrissement.
L’intradermoréaction à la tuberculine était positive dans tous
les cas. L’histologie était le premier critère d’inclusion dans
l’étude ; elle était évocatrice du diagnostic, chez tous les
patients. Sur le plan thérapeutique, un traitement médical pre-
mier de 8 ou 12 mois était prescrit, associant quatre antituber-
culeux pendant 2 mois, puis deux antituberculeux. Les patients
à bacille de Koch négatifs ont bénéficié du traitement de 12
mois par diatébène et streptomycine. Le traitement chirurgical,
réalisé sur 38 patients, était indiqué dans les cas où les adéno-
pathies formaient un macroconglomérat avec formation d’une
coque fibreuse étanche aux antibiotiques.
Quarante-huit patients ont été déclarés guéris à l’issue du traite-
ment médical de courte durée, associé ou non au traitement chi-
rurgical. Il y a eu 20 échecs thérapeutiques et 13 patients guéris
après une antibiothérapie de seconde ligne.
L’adénite tuberculeuse cervicale continue de sévir en Afrique,
mais elle est retrouvée dans tous les pays du monde et notam-
ment en Occident (219 cas en Angleterre en 5 ans). Elle prédo-
mine chez les moins de 40 ans. Son traitement est avant tout médi-
cal ; l’exérèse chirurgicale reste un traitement complémentaire
dans les formes résistant aux antibiotiques.
En conclusion, il faut toujours penser à l’étiologie tuberculeuse
devant une adénopathie cervicale chronique, même sans aucun
signe général.
W. El Bakkouri
81 cas de tuberculose ganglionnaire du cou en ORL au CNHU de Cotonou
Vignikin-Yehouessi et al. •Revue de la Société française d’ORL et de chirurgie de la face et du cou 2002 ; 73 : 13-7.
1
/
3
100%