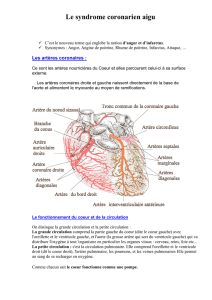
I N F O R M A T I O N...

INFORMATIONS
La Lettre du Cardiologue - n° 334/335 - septembre 2000
8
TRIGLYCÉRIDES : UN “NOUVEAU” FACTEUR DE RISQUE
CARDIOVASCULAIRE ?
(E. Bruckert)
Une méta-analyse de Hokanson fait apparaître les triglycérides
(TG) comme un facteur de risque à part entière, et ceci particu-
lièrement chez la femme. Les TG entraînent la progression des
lésions d’athérosclérose par le biais de particules riches en TG,
et qui sont les IDLc provenant du catabolisme des lipoprotéines
VLDL.
Ces IDLc présentent une forte affinité aux protéoglycanes de l’in-
tima de la paroi artérielle, entraînant une libération de radicaux
libres, une cytotoxicité directe sur l’endothélium, un relargage
accru de cholestérol aux macrophages, une activation plaquet-
taire responsable d’une modulation de NF-kB incriminée dans
l’adhésion plaquettaire, et une augmentation des médiateurs de
l’inflammation.
L’étude VA-HIT montre que les patients présentant une hyper-
triglycéridémie ont un taux significativement plus bas de réci-
dives d’événements cardiovasculaires sous 1 200 mg/j de gemfi-
brozil. Ainsi, cette étude relance le débat sur l’intérêt de
l’utilisation des fibrates au moment où les statines font “fureur”.
AVEC QUELLE RAPIDITÉ DOIT-ON RÉDUIRE LE CHOLESTÉROL
APRÈS LES SYNDROMES CORONARIENS AIGUS ?
(J. Dupuis)
Après la publication des grandes études de prévention secondaire
des maladies cardiovasculaires par statines (études 4S, CARE et
LIPID), il paraît incontestable que l’abaissement du taux de cho-
lestérol par les statines chez des patients coronariens permet une
diminution significative de la mortalité coronarienne et de la mor-
talité globale, et que ces médicaments devraient de ce fait être
prescrits largement. Malheureusement, il n’en est rien, puisqu’une
étude suédoise (PREVENIR) montre que seulement 36,5 % des
patients coronariens sortent de l’hôpital avec un traitement par
statines et qu’à six mois cette proportion augmente très faible-
ment, à 45,7 %. Les raisons de la sous-prescription de ces sta-
tines et du retard dans leur initiation sont multiples.
Certains évoquent la non-validité du bilan lipidique effectué lors
d’un accident aigu coronarien, d’autres le fait que la réduction
des événements coronariens dans les grandes études n’apparaît
qu’après un an et qu’il n’y a donc pas d’urgence à commencer ce
traitement. Étant donné que la majorité des événements récidi-
vants surviennent dans le premier mois suivant un événement
aigu, une étude canadienne s’est intéressée à évaluer l’effet de la
diminution rapide du cholestérol avec la pravastatine sur la fonc-
tion endothéliale coronaire six semaines après un syndrome coro-
narien aigu (étude RECIFE). Cette étude a démontré que la réduc-
tion précoce du cholestérol avec la pravastatine améliore rapide-
ment la fonction endothéliale après un syndrome coronarien aigu,
et que le cholestérol mesuré dès l’admission à l’hôpital est fiable.
De nombreuses études sont actuellement en cours (MIRACLE,
PACT, PROVE II, PRINCESS).
TRAITEMENT ANTIHYPERTENSEUR : JUSQU’OÙ ET COM-
MENT ?
(J.M. Mallion)
D’après les dernières recommandations de l’OMS et du JNC VI 99,
un sujet est considéré comme hypertendu dès lors que sa pres-
sion artérielle mesurée au repos est supérieure à 140/90 mmHg.
L’hypertension artérielle seule, ou a fortiori si elle est associée à
d’autres facteurs de risque cardiovasculaire, est responsable d’une
augmentation de la morbimortalité cardiovasculaire. Par ailleurs,
si le bien-fondé de la normalisation de la pression artérielle est
reconnu par tous, on note que seuls 25 à 30 % des patients hyper-
tendus en Europe ont une pression artérielle satisfaisante. Il s’agit
donc pour les médecins de savoir jusqu’où faire baisser la PA et
comment y parvenir.
Jusqu’où doit-on aller ?
Il est souhaitable d’obtenir des chiffres de PA inférieurs à
140/90 mmHg et de savoir qu’il n’y a aucun risque à trop les faire
baisser.
Comment y parvenir ?
Il existe actuellement plus de six familles de traitements antihy-
pertenseurs en monothérapie ainsi que de nombreuses associations.
D’après les recommandations internationales, on peut adopter
deux attitudes différentes :
✔La première consiste à entreprendre un traitement en mono-
thérapie en le choisissant parmi les six classes thérapeutiques, et
en commençant par une faible dose. On doit alors juger de son
efficacité au bout d’un mois ; selon les cas, on peut soit changer
de monothérapie, soit augmenter la posologie en surveillant la
survenue d’éventuels effets indésirables.
✔La deuxième consiste à commencer par la prescription d’une
association fixe faiblement dosée.
À savoir : les dernières études menées récemment, en particulier
les études HOT, CAPP, UKPDS et STOP 2 ont montré, que dans
60 à 70 % des cas, l’obtention d’une normalisation de la pression
artérielle nécessitait une bi- ou une trithérapie.
Journées internationales de cardiologie

La Lettre du Cardiologue - n° 334/335 - septembre 2000
9
INFORMATIONS
QUEL BÉNÉFICE ATTENDRE DE L’ARRÊT DU TABAC CHEZ LE
PATIENT CORONARIEN ?
(D. Thomas)
Le tabac est un fléau mondial responsable de 60 000 décès par an en
France, ce qui représente 11 % des décès. Entre 30 et 49 ans, le risque
d’avoir un infarctus du myocarde est multiplié par 5 chez le taba-
gique, et, entre 45 et 64 ans, 28 % des décès chez l’homme et un tiers
des cancers sont liés au tabac. En somme, un fumeur sur deux meurt
de son tabagisme, dans 50 % des cas avant l’âge de 70 ans.
Les épidémiologistes évaluent le nombre de décès à 165 000 par
an en 2025, avec une multiplication par 2 des décès masculins
et par 10 des décès féminins. De nombreuses études chez le
coronarien ont montré l’effet néfaste de la poursuite du tabac,
avec une progression des lésions coronariennes 2 fois plus
rapide, un risque de réintervention par pontage aortocoronarien
multiplié par 2,5 ainsi qu’une augmentation d’incidence des
troubles du rythme ventriculaires. Il existe, de plus, un béné-
fice rapide de l’arrêt du tabac par son action sur la thrombose
et sur la vasomotricité coronaire, avec un coût négligeable et
l’absence d’effet délétère (de 12 à 53 décès évités pour
1000 coronariens arrêtant de fumer). La prise en charge de ce
facteur de risque cardiovasculaire doit donc être une priorité et
considérée comme un acte thérapeutique, en particulier par les
cardiologues.
Figure 1. Échocardiographie d’une femme de 79 ans souffrant d’hypertension.

Plusieurs approches thérapeutiques sont jugées efficaces :
–La substitution nicotinique par des patchs, avec un risque infime
chez le coronarien comparativement à la poursuite du tabac (docu-
menté par de nombreuses études), ce qui devrait aboutir à une
actualisation des mentions légales d’utilisation de ces substitu-
tifs nicotiniques.
–Les thérapies comportementales et cognitives basées sur l’au-
tocontrôle et la gestion du stress, encore très mal connues.
–Les antidépresseurs, particulièrement les inhibiteurs de la recap-
ture de la sérotonine, dont le bupropion, qui sera prochainement
commercialisé en Europe.
Le tabagisme est donc à considérer comme une maladie et doit
être pris en charge comme telle.
ÉCHOCARDIOGRAPHIE
Une femme hypertendue de 79 ans est hospitalisée à H2 d’un
infarctus du myocarde antéro-septo-apical en voie de constitu-
tion.
Une angioplastie primaire avec mise en place d’un stent est effec-
tuée. La ventriculographie réalisée au décours de la désobstruc-
tion met en évidence une akinésie antéro-septo-apicale avec
hyperkinésie réactionnelle de la base. La FEVG est estimée à
50 %.
Un traitement associant aspirine, ticlopidine et IEC est institué.
La situation se dégrade dans les jours suivants avec l’apparition
d’un gros souffle systolique. Une échocardiographie est pratiquée
en urgence (voir figure 1, p. 9), mettant en évidence une akiné-
sie antéro-septo-apicale avec bourrelet sous-aortique obstructif
responsable d’un gradient intra-VG à 90 mmHg.
Un traitement par bêtabloquants a été institué en urgence per-
mettant une amélioration clinique rapide et une disparition du
gradient intra-VG.
Il s’agit donc d’une cardiomyopathie obstructive révélée par une
hyperkinésie compensatrice de la collerette basale en réponse à
une akinésie des autres parois secondaire à un IDM antéro-septo-
apical.
Le traitement de cette complication rare survenant après un IDM
antéro-septo-apical consiste en l’administration en urgence de
bêtabloquants à forte dose. Il est évidemment contre-indiqué
d’utiliser des inotropes positifs, des dérivés nitrés ou des IEC.
N. Ait Said
HÉPARINE DE BAS POIDS MOLÉCULAIRE EN UNE INJECTION
DANS LA MALADIE THROMBOEMBOLIQUE
(F. Parent)
Il est désormais bien démontré que l’administration des héparines
de bas poids moléculaire (HBPM) en deux injections par jour est
aussi efficace que l’administration d’héparines non fractionnées
(HNF) dans le traitement de la maladie thromboembolique
(MTE). Elles présentent en effet une meilleure pharmacociné-
tique, une meilleure biodisponibilité, une demi-vie plus longue
et une efficacité antithrombotique plus prévisible. Deux études
ont évalué l’efficacité des HBPM en une injection quotidienne.
L’étude THESEE (N Engl J Med 1997 ; 337 : 663) a comparé
la tinzaparine en une injection par jour à l’HNF dans le traite-
ment des embolies pulmonaires (EP) aiguës symptomatiques. Le
critère principal de jugement, qui combinait le nombre de réci-
dives thromboemboliques, le nombre d’hémorragies graves et de
décès, était comparable dans les deux groupes (3 %) à J8 et à J90.
Les HBPM n’ont cependant pas encore l’AMM dans cette indi-
cation. L’étude FRAXODI (Thromb Haemost 1998 ; 79 : 897)
a comparé l’efficacité de la nardroparine administrée en une ou
deux injections par jour dans le cadre du traitement d’une throm-
bose veineuse profonde (TVP) prouvée par phlébographie. Le
critère d’évaluation (récidives de TVP, EP non mortelle et décès)
était comparable dans les deux groupes, ainsi que la fréquence
des hémorragies mineures et majeures.
Ces deux études montrent donc l’intérêt de l’HBPM en une injec-
tion quotidienne dans le traitement de la MTE. Les indications
des HNF se réduisent actuellement au traitement des femmes
enceintes, des insuffisants rénaux sévères et des sujets obèses, en
post-thrombolyse, et aux situations où une demi-vie courte est
nécessaire.
HÉPARINE DE BAS POIDS MOLÉCULAIRE DANS LE TRAITE-
MENT DE L’ANGOR INSTABLE
(A. Vahanian)
Les syndromes coronariens aigus constituent un ensemble allant
de l’angor instable à l’infarctus, et ont pour mécanisme physio-
pathologique commun la rupture de la plaque athéromateuse
entraînant la formation d’un thrombus. Plusieurs essais rando-
misés permettent actuellement d’apprécier le bénéfice apporté
par les HBPM dans le traitement de l’angor instable ou de l’in-
farctus non Q.
L’étude FRISC (Lancet 1996 ; 347 : 561) comparait la daltépa-
rine au placebo chez des patients inclus dans les 72 heures après
un événement clinique et présentant des modifications ECG. Elle
comportait une phase de traitement hospitalier de six jours pen-
dant laquelle les patients recevaient deux injections quotidiennes
de daltéparine par voie sous-cutanée ou un placebo et une
deuxième phase dite chronique consistant en un traitement ambu-
latoire avec une seule injection quotidienne de daltéparine ou de
placebo. Le critère principal de jugement associait décès et réci-
dive d’infarctus dans les six premiers jours. Les critères secon-
daires comportaient les récidives d’infarctus et les décès évalués
à J40 et J150. Sous daltéparine, le critère principal à six jours est
réduit de 63 %, cette diminution n’étant plus significative à
six mois.
L’étude FRIC comparait la daltéparine à l’HNF dans une popu-
lation de patients hospitalisés pour un angor instable ou un infarc-
tus non Q. Les taux de décès, d’infarctus du myocarde ou de réci-
dive d’angor étaient proches dans les deux groupes à J6 et J45.
L’étude ESSENCE randomisait de manière plus précoce une
population de 3 171 patients hospitalisés dans les 24 heures d’un
angor instable ou d’un IDM non Q répartis en deux groupes, l’un
recevant de l’énoxaparine en deux injections sous-cutanées,
l’autre une HNF. Les décès, infarctus et récidives ischémiques
au cours des 14 premiers jours étaient moins fréquents sous
La Lettre du Cardiologue - n° 334/335 - septembre 2000
10
INFORMATIONS
.../...

La Lettre du Cardiologue - n° 334/335 - septembre 2000
12
INFORMATIONS
énoxaparine que sous HNF. La méta-analyse de TIMI 11 B/
ESSENCE montre que l’énoxaparine est efficace dès le
deuxième jour et entraîne une diminution du taux de décès et
d’événements ischémiques de 20 %. La plus grande partie du
bénéfice provient de la diminution de l’angor récurrent et du
besoin de revascularisation.
Ces études ont inclus près de 10 000 patients et montrent une effi-
cacité au moins équivalente des HBPM par rapport aux HNF. Le
bénéfice paraît d’autant plus grand que la population considérée
est sévère (jugée sur la troponine). Néanmoins, il ne semble pas
exister d’intérêt à une prescription prolongée au-delà du sixième
jour. Enfin, il est noté une augmentation du risque d’hémorragie
mineure sous HBPM. Aucune étude ne permet actuellement d’af-
firmer un éventuel effet de classe.
FIBRILLATION AURICULAIRE ET MÉTHODES ABLATIVES
(M. Haïssaguerre)
Les méthodes ablatives font partie des méthodes non pharmaco-
logiques permettant un traitement définitif de l’arythmie com-
plète par fibrillation auriculaire (AC/FA). L’insinuation du muscle
myocardique au niveau des veines pulmonaires est à l’origine de
foyers ectopiques qui peuvent dégénérer en FA. Le facteur déclen-
chant d’une FA est le plus souvent une extrasystole auriculaire
(ESA) à couplage court ou un bigéminisme auriculaire.
L’ablation du substrat atrial par radiofréquence s’est inspirée des
méthodes chirurgicales et notamment de l’opération de Maze, qui
consistait à réaliser de longues lignes d’ablation dans l’oreillette
droite (suppression de la FA dans 25 % des cas) ou dans
l’oreillette gauche (suppression de la FA dans 65 % des cas), au
prix cependant d’une procédure longue et difficile.
L’ablation débute par un cathétérisme transseptal, puis une
cartographie est réalisée, permettant de localiser au niveau des
quatre veines pulmonaires les éventuels foyers arythmogènes. On
procède ensuite à la cautérisation, qui a pour but de déconnecter
les faisceaux musculaires du reste du myocarde. La principale
complication est représentée par le risque de sténose pulmonaire
(4 %), qui est peu symptomatique si une seule veine pulmonaire
est touchée. Cette complication est très précoce et peut être immé-
diatement détectée par la pratique d’une angiographie. Le risque
est diminué lorsqu’on utilise une puissance de radiofréquence de
30 W, la même efficacité étant conservée.
Chez 220 patients ainsi traités, 96 % des foyers arythmogènes
provenaient de l’oreillette gauche, le plus souvent des veines supé-
rieures droite et gauche. Le taux de réussite global est de 65 %,
mais varie en fonction du nombre de veines pulmonaires aryth-
mogènes (90 % pour une veine, 67 % pour deux veines et 25 %
pour trois veines). Cette technique est indiquée chez des patients
présentant une FA paroxystique au moins hebdomadaire, et qui
récidive malgré le traitement antiarythmique (amiodarone le plus
souvent). Elle reste perfectible, notamment par l’adaptation et le
perfectionnement du cathétérisme.
APPROCHE PRONOSTIQUE DU PATIENT SYNCOPAL
(E. Pruvot)
On distingue trois groupes : les syncopes indéterminées (30 %),
les syncopes d’origine cardiovasculaire (25 %) et les syncopes
non cardiovasculaires (45 %). Le pronostic d’une syncope dépend
de la fonction ventriculaire gauche, et le cardiologue doit donc
s’attacher à dépister une cardiopathie sous-jacente.
Middlekauff (Am Heart J 1993 ; 125 : 121), dans une série de
88 syncopes, retrouve 9 morts subites, dont 8 chez des patients
ayant une FEVG inférieure à 30 %. Cette étude montre, que quels
que soient l’origine de la syncope et les résultats du bilan exten-
sif [épreuve électrophysiologique (EEP) comprise], le seul fac-
teur prédictif de la mortalité est la fraction d’éjection ventriculaire
gauche. Dans le cas d’une syncope indéterminée (épreuve élec-
trophysiologique négative et bilan extensif négatif), on note 50 %
de décès si la FEVG est inférieure à 30 % et 8 % de décès si la
FEVG est supérieure à 30 %. Si l’EEP est positive, on ne retrouve
aucun décès lorsque la FEVG est supérieure à 30 %, et 30 % de
décès si la FEVG est inférieure à 30 %. Middlekauff montre aussi
que dans une population d’insuffisants cardiaques la mortalité est
de 45 % dans le groupe ayant présenté une syncope, contre 12 %
dans le groupe sans syncope. La syncope représente donc un fac-
teur de mauvais pronostic chez l’insuffisant cardiaque.
À partir d’une anamnèse, de l’ECG et de l’examen clinique, il est
possible d’identifier une population présentant une cardiopathie
sous-jacente et susceptible de bénéficier d’une hospitalisation
en urgence. En présence d’une anamnèse, d’un ECG et d’un
examen clinique normal, le pronostic du patient syncopal est
comparable à celui de la population générale, et les investigations
peuvent s’envisager sur un mode ambulatoire.
S. Ederhy
.../...
Les articles publiés dans “La Lettre du Cardiologue”
le sont sous la seule responsabilité de leurs auteurs.
Tous droits de reproduction, d'adaptation
et de traduction par tous procédés
réservés pour tous pays.
© mai1983 - EDIMARK S.A.
Imprimé en France - Differdange S.A. - 95110 Sannois
Dépôt légal 3etrimestre 2000
1
/
4
100%