Lire l'article complet

208 | La Lettre de l’Hépato-gastroentérologue • Vol. XV - n° 5 - septembre-octobre 2012
DOSSIER THÉMATIQUE
Prolapsus rectal et rectocèle
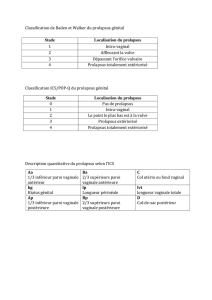
Image 1. Prolapsus total du rectum.
Prolapsus rectal et rectocèle :
aspects cliniques classiques
et plus trompeurs
Rectal prolapse and rectocele: classical clinical features
and misleading presentations
Agnès Senéjoux*
*Centre hospitalier Privé,
Rennes, Saint-Grégoire.
L
e prolapsus rectal et la rectocèle font partie
des troubles de la statique pelvienne, au même
titre que les prolapsus génito-urinaires qui
sont fréquemment associés chez la femme, cible
principale de ces affections. Le diagnostic d’un
prolapsus total du rectum est souvent très facile,
mais certaines formes cliniques, moins évidentes,
nécessitent un interrogatoire et un examen clinique
soigneux pour arriver au diagnostic. De même, si
une plainte clinique portant sur une boule vaginale
amène facilement à rechercher une rectocèle, ce
diagnostic n’est pas toujours si simplement suspecté.
Prolapsus rectal
Défini comme une invagination endoluminale de tout
ou partie de la paroi rectale, le prolapsus rectal peut
être limité à la cavité rectale (prolapsus rectal interne
ou intussusception) ou s’engager dans le canal anal et
s’extérioriser (prolapsus total du rectum). L’invagina-
tion naît le plus souvent à 8 cm de la marge anale à
l’occasion d’un effort de poussée. Les contraintes méca-
niques induites par le prolapsus sur la paroi rectale elle-
même peuvent entraîner des lésions traumatiques et
ischémiques se traduisant macroscopiquement par un
aspect inflammatoire, par une ou plusieurs ulcérations.
Le prolapsus rectal a plusieurs modes
d’expression symptomatique
Outre l’extériorisation intermittente, plus ou moins
importante, à l’effort ou spontanément, d’une
“boule”, il peut se manifester par une constipation
(9 à 78 % des cas), une dyschésie (12 à 78 %), des
sensations d’évacuation incomplète (34 à 91 %), un
syndrome rectal caractérisé par l’émission de glaires
et de sang (27 à 67 %), des douleurs pelviennes péri-
néales et hypogastriques (22 à 78 %), et, enfin, par
une incontinence fécale pour les selles liquides (25
à 48 %) associée à l’émission passive de glaires ou
de mucus (1, 2).
Le diagnostic de prolapsus rectal extériorisé est un
diagnostic clinique imposant la participation active
du patient (efforts de poussée). Lorsque le prolapsus
est peu volumineux ou difficile à faire s’extérioriser,
il est plus facilement diagnostiqué par l’examen du
malade en position accroupie, en lui demandant
de pousser et en s’aidant au besoin d’un miroir. Il
faut bien distinguer le prolapsus rectal externe de
la maladie hémorroïdaire. Le prolapsus rectal est un
bourrelet cylindrique à base rectale, il est caractérisé
par ses striations faites de plis circulaires concen-

La Lettre de l’Hépato-gastroentérologue • Vol. XV - n° 5 - septembre-octobre 2012 | 209
Points forts
Image 3. Rectocèle.
Image 2. Prolapsus hémorroïdaire.
»
Le diagnostic d’un prolapsus total du rectum est souvent très facile, mais certaines formes cliniques,
moins évidentes (constipation terminale, syndrome rectal, incontinence anale), nécessitent un interrogatoire
et un examen clinique soigneux pour parvenir à le poser.
»De même, si une plainte clinique évoquant un type de boule vaginale conduit facilement à rechercher
une rectocèle, ce diagnostic n’est pas toujours si simplement suspecté.
»L’examen clinique en position gynécologique et accroupie doit compléter l’examen en position genu-
pectorale ou en décubitus latéral.
Mots-clés
Prolapsus rectal
Rectocèle
Ulcère solitaire
durectum
Highlights
»
Diagnostic of rectal prolapse
is very often easy but some
clinical presentations are
misleading (terminal consti-
pation, rectal syndrome, fecal
incontinence) and require
careful interrogatory and
physical examination to reach
diagnosis.
»
Similarly, when a vaginal
mass is described by the
patient, it is easy to evoke
rectocele but this diagnosis
is sometimes more difficult to
suspect.
»
Physical examination in
gynecologic position and squat-
ting are necessary to complete
genupectoralis and lateral posi-
tion.
Keywords
Rectal prolapse
Rectocele
Solitary rectal ulcer
triques de longueur variable (image 1). Le prolapsus
hémorroïdaire se caractérise par une répartition en
“paquets” congestifs de coloration rouge violacé
recouverts d’une muqueuse avec des stries verti-
cales et non horizontales (image 2). Le prolapsus
rectal s’associe fréquemment, lorsqu’il est réduit, au
moins à une hypotonie sphinctérienne de repos et
un canal anal court au toucher rectal, sinon à une
béance anale et à des suintements glaireux péri-
anaux. Le toucher rectal peut, en cas de prolapsus
non extériorisé, démasquer celui-ci, en faisant
pousser le malade sur le doigt rectal introduit, et
en accompagner l’extériorisation. L’anuscopie et la
rectoscopie apprécient l’état de la muqueuse rectale
et recherchent une invagination de la paroi rectale
au retrait de l’appareil.
Le prolapsus du rectum survient aux âges extrêmes
de la vie et plus volontiers chez le jeune homme ou
la femme âgée. Il est classique de retenir les facteurs
de risque que sont un long passé de constipation,
des antécédents de chirurgie périnéale, qu’elle soit
gynéco-obstétricale ou proctologique (3). Certaines
anomalies anatomiques favorisent l’apparition du
prolapsus rectum : une faiblesse ou une élongation
des moyens de fixation du rectum, un cul-de-sac de
Douglas profond, une faiblesse des muscles périnéaux
liée à une neuropathie d’étirement, à une amyotro-
phie ou un défaut de développement (dénutrition,
anorexie mentale). D’autres troubles de la statique
pelvienne sont fréquemment associés au prolapsus
rectal (périnée descendant, rectocèle, entérocèle,
prolapsus génito-urinaires). Ils doivent être recher-
chés, le traitement des prolapsus pelviens nécessitant
une prise en charge globale, pluridisciplinaire.
Les complications
Les complications du prolapsus rectal sont, outre la
gêne et l’incontinence fécale :
➤
l’étranglement, qui constitue une urgence théra-
peutique rare (2 à 4 %), marquée par des douleurs
vives, le caractère irréductible et très œdémateux
du prolapsus, qui prend une teinte violacée ;
➤
le saignement par ulcérations muqueuses, le plus
souvent peu abondant mais répété.
Rectocèle
La rectocèle survient quasi exclusivement chez la
femme. C’est une protrusion de la paroi rectale
antérieure refoulant la paroi vaginale postérieure ;
elle se manifeste par une tuméfaction faisant saillie
à la vulve (image 3).
La constatation d’une rectocèle de petite taille
(moins de 2,5 cm) est fréquente chez les femmes
ne présentant aucune gêne fonctionnelle (4) ; elle
peut être considérée comme physiologique.

210 | La Lettre de l’Hépato-gastroentérologue • Vol. XV - n° 5 - septembre-octobre 2012
DOSSIER THÉMATIQUE
Prolapsus rectal et rectocèle Prolapsus rectal et rectocèle : aspects cliniques classiques
et plus trompeurs
Les manifestations cliniques de la rectocèle sont
de deux types :
➤
gynécologique, avec la perception d’une boule
vaginale avec une pesanteur périnéale gênante
(surtout en fin de journée), une irritation vulvaire et
un frottement désagréable dans les sous-vêtements ;
➤
anorectale, avec une dyschésie, une sensation
d’évacuation incomplète (nécessité de recourir à
des manœuvres digitales endovaginales pour réduire
la rectocèle facilitant ainsi l’évacuation), voire un
suintement fécal responsable de souillures (“incon-
tinence par débordement”).
Le diagnostic de rectocèle repose sur un examen
clinique dynamique qui consiste à demander à la
personne examinée de pousser. Pour le diagnostic
des affections anorectales, la position gynécolo-
gique est préférable à celle genupectorale fréquem-
ment utilisée, qui sous-estime l’importance de la
rectocèle. L’examen constate un déroulement de
la paroi vaginale postérieure (dénommé colpocèle
postérieure) qui peut être plus ou moins prononcé
(spontané, à l’effort plus ou moins extériorisé par
rapport à la vulve) et un allongement de la distance
anovulvaire. L'on notera qu’une colpocèle postérieure
peut contenir d’autres éléments qu’une rectocèle
(une entérocèle ou une sigmoïdocèle, par exemple).
L’examen clinique recherche aussi d’autres troubles de
la statique pelvienne : cystocèle ou descente de vessie
dépistée par une saillie anormale de la paroi vagi-
nale antérieure (ou colpocèle antérieure), prolapsus
utérin, etc.
Les facteurs favorisants des rectocèles sont les
efforts chroniques de poussée défécatoire (liés à
une constipation de transit ou à un anisme), l’âge (5),
les accouchements par voie vaginale (6), la surcharge
pondérale (7), l’hystérectomie par voie basse ou la
cure d’un prolapsus urinaire.
Conclusion
Les diagnostics de prolapsus rectal et de rectocèle
sont cliniques. Certains symptômes doivent les faire
rechercher par un examen attentif, si nécessaire
en utilisant des positions d’examen auxquelles le
gastroentérologue est moins habitué (position
gynécologique ou accroupie). Les examens para-
cliniques, in fine, ont surtout pour rôle d’appré-
cier l’intrication des troubles des différents étages
(génito-urinaire et anorectal) et de rechercher des
anomalies de diagnostic clinique moins aisé, telles
qu'une entéro cèle. ■
1. Mellgren A, Bremmer S, Johansson C et al. Defecography.
Results of investigations in 2,816 patients. Dis Colon Rectum
1994;37(11):1133-41.
2. Gourgiotis S, Baratsis S. Rectal prolapse. Int J Colorectal
Dis 2007;22(3):231-43.
3. Felt-Bersma RJ, Tiersma ES, Cuesta MA. Rectal prolapse,
rectal intussusception, rectocele, solitary rectal ulcer
syndrome, and enterocele. Gastroenterol Clin North Am
2008;37(3):645-68, ix.
4. Shorvon PJ, McHugh S, Diamant NE, Somers S,
Stevenson GW. Defecography in normal volunteers: results
and implications. Gut 1989;30(12):1737-49.
5. Murad-Regadas S, Peterson TV, Pinto RA, Regadas FS,
Sands DR, Wexner SD. Defecographic pelvic floor abnorma-
lities in constipated patients: does mode of delivery matter?
Tech Coloproctol 2009;13(4):279-83.
6. Dietz HP, Steensma AB. The role of childbirth in the aetio-
logy of rectocele. BJOG 2006;113(3):264-7.
7. Kudish BI, Iglesia CB, Sokol RJ et al. Effect of weight change
on natural history of pelvic organ prolapse. Obstet Gynecol
2009;113(1):81-8.
Références bibliographiques
1
/
3
100%