Lire l'article complet

A
u mois de mars 2000 s’est déroulé à Marseille le
congrès intitulé “Le choix des armes”, qui a fait
le point sur les techniques de chirurgie vaginale
et de chirurgie endoscopique appliquées à la colpocèle antérieure,
la cystocèle et l’incontinence d’urine chez la femme.
GÉNÉRALITÉS
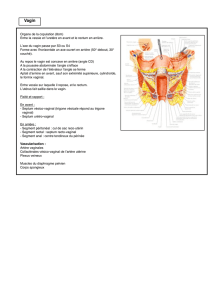
L’anatomie pelvipérinéale de la femme
(Dr B. Fatton, Clermont-Ferrand)
Elle répond à trois types de mécanismes :
– la suspension, sous la dépendance des ligaments viscéraux ;
– la cohésion, sous la dépendance des fascias ;
– le soutènement, sous la dépendance des muscles.
Le bassin osseux, qui encadre ces structures, sert de point de fixa-
tion lors des gestes chirurgicaux.
Les ligaments viscéraux sont organisés autour des axes vascu-
laires : utéro-sacrés, paramètres, paracervix.
Les fascias sont organisés en fascias pariétal et viscéral. Le fas-
cia pariétal est une lame tendue des vertèbres sacrées à la sym-
physe pubienne. Il est situé au-dessus du plan des releveurs.
Le plancher pelvien est constitué par les muscles élévateurs de
l’anus (dont on distingue la portion sphinctérienne et la portion
paramédiane). Il n’est pas complètement plan, mais présente une
convexité crânienne et médiane.
Les organes contenus à l’intérieur du bassin sont tassés par le
biais de la station debout ; ils sont disposés selon des angulations
ou caps, sous l’influence du tonus de base des muscles élévateurs
de l’anus.
Les systèmes qui fondent l’anatomie pelvipérinéale de la femme
doivent être à la fois souples (pour permettre la défécation,
l’accouchement, etc.) et résistants ; ils doivent avoir une capa-
cité de mémoire pour un retour à la normale après certains
événements (comme l’accouchement). Selon De Lancey, le
pivot de tous les points d’ancrage est le vagin : les techniques
actuelles de stabilisation chirurgicale (paravaginal repair, TVT)
ont pour objet de restaurer l’équilibre et le soutènement assuré
par le vagin.
Les troubles urinaires associés au prolapsus
(Pr D. Rossi, Marseille)
Il s’agit de :
– la dysurie, liée à l’effet pelote et à la carence hormonale ;
– l’instabilité vésicale vraie : elle est très rare, et répond à une
définition urodynamique précise. Ses causes sont urologiques,
hormonales, urétrales (par obstacle) ;
– la pseudo-instabilité vésicale : le symptôme est présent, mais
le bilan urodynamique ne retrouve pas de trouble. Sont en cause
la pollakiurie de précaution et le résidu postmictionnel en cas de
cystocèle ;
– l’insuffisance sphinctérienne (ou insuffisance du tonus urétral) :
elle est très fréquente chez les femmes multi-opérées d’un pro-
lapsus. La difficulté lors de l’analyse du bilan urodynamique
est la suivante : quelle valeur exacte attacher à la pression de
clôture ?
– l’incontinence urinaire d’effort, qui peut être patente ou mas-
quée. Le défaut de transmission n’est peut-être pas un élément
primordial dans la physiopathologie des troubles de la continence.
Les explorations paracliniques
Le bilan urodynamique
(Pr L. Boubli, Marseille)
La dissociation fréquente entre troubles fonctionnels et troubles
anatomiques a conduit à chercher un arbitre dans le conflit : ce
rôle a été attribué au bilan urodynamique. Celui-ci comprend trois
examens de base :
– la cystomanométrie : elle explore la fonction de compliance au
remplissage de la vessie, avec mesure des pressions en cours de
remplissage et calcul des volumes de besoin ;
– la sphinctérométrie (ou profil urétral) : elle enregistre les pres-
sions dans la vessie et le système de clôture urétral. Le profil uré-
tral dynamique s’effectue dans les conditions qui déclenchent
habituellement les fuites (poussée, toux) ;
ACTUALITÉ
Colpocèle antérieure, cystocèle et incontinence d’urine
chez la femme
Le choix des armes, Marseille, 9-11 mars 2000
●
L. Cravello*
9
La Lettre du Gynécologue - n° 252 - mai 2000
* Service de gynécologie-obstétrique B du Pr Bernard Blanc, hôpital de la
Conception, 147, bd Baille, 13005 Marseille.

– la débitmétrie mictionnelle.
Faut-il faire systématiquement un bilan urodynamique devant
des troubles mictionnels ?
Pour :
– le trouble mictionnel est un trouble complexe et purement
fonctionnel ;
– il existe souvent une sous-évaluation clinique (dans l’inconti-
nence d’effort, dans les urgences mictionnelles) ;
– le bilan urodynamique permet d’adapter la stratégie théra-
peutique et d’informer la patiente des échecs prévisibles du
traitement chirurgical.
Contre :
– l’examen est coûteux, inconfortable, grevé d’artéfacts (liés à
la douleur par exemple), et présente un risque infectieux sou-
vent sous-estimé (1,8 % selon Klingler) ;
– l’adaptation thérapeutique peut être injustifiée, en particulier
si l’on se base sur un défaut de transmission isolé ;
– il existe des échecs non prévisibles malgré un bilan urodyna-
mique préopératoire.
La place de l’IRM
(Dr V. Juhan, Marseille)
L’IRM est un examen reproductible, bien toléré, qui autorise
une étude multicompartimentale grâce à une bonne différencia-
tion tissulaire. L’IRM permet une étude morphologique sta-
tique et maintenant dynamique (grâce aux séquences courtes
de 10 secondes). Toutefois, une des limites de l’examen est sa
réalisation en position couchée. La ligne de référence utilisée
est la ligne pubo-sacrée (partie inférieure du pubis – jonction
sacro-coccygienne). Sont étudiés la position du col vésical, la
morphologie de la face postérieure de la vessie, l’angle urétro-
vésical et l’angle pubo-urétral.
L’IRM ne doit pas être systématique, ne serait-ce qu’en raison
de son coût. En préopératoire, elle est indiquée dans les prolap-
sus complexes. En postopératoire, elle est indiquée en cas de
complications ou de récidive.
LES COLPOCÈLES ANTÉRIEURES ET CYSTOCÈLES
Le paravaginal repair
Le paravaginal repair par voie vaginale
(Pr D. Raudrant, Lyon)
Les colporraphies par voie vaginale (de tous types) corrigent la col-
pocèle centrale et transverse, mais la correction latérale est plus dif-
ficile. Les colposuspensions ont un point d’ancrage trop antérieur
(pubis, Cooper, paroi abdominale). La fixation paravaginale laté-
rale n’a pas l’inconvénient de plaquer la paroi vaginale antérieure
très en avant. La suture latérale doit intéresser l’arc tendineux et le
fascia iléo-coccygien pour les points postérieurs et le fascia obtura-
teur pour les points antérieurs. Cet abord se fait après ouverture des
fosses paravésicales, par effondrement du fascia puis exploration
digitale de l’espace de Retzius. Au niveau du vagin, les points doi-
vent amarrer le fascia de Halban et la muqueuse vaginale de façon
non transfixiante. Le paravaginal repair permet de replacer le fond
vaginal antérieur en bonne situation anatomique.
Une variante de cette technique consiste à amarrer le vagin à l’arc
tendineux par l’intermédiaire d’un agrafage à la pince DFS
(Dr C. Rosenthal, Brive).
Le paravaginal repair cœlioscopique
(Dr J. Hourcabie, Périgueux)
Le principe est identique, mais la voie d’abord très différente. La
dissection du Retzius se fait par voie translaparoscopique transpé-
ritonéale. Elle permet de mettre en évidence dans son intégralité
l’aponévrose pelvienne para-urétrale, paracervicale et paravésicale.
La fixation sur le fascia doit être la plus complète possible pour trai-
ter les hernies latérales. La fixation se fait ensuite au Cooper dans
son ensemble. L’agrafage à l’aide d’une pince à agrafes en titane,
ou de tackers, facilite le geste et assure des prises résistantes.
Le plastron vaginal
(Dr M. Cosson, Lille)
Il consiste à réaliser un soutènement sous-vésical et une suspen-
sion vésicale par un lambeau de vagin solidaire de la vessie fixé
à l’arc tendineux.
Après délimitation d’un lambeau rectangulaire médian, qui sera
laissé au contact de la vessie, le clivage vésico-vaginal est effec-
tué de façon classique, puis les fosses paravésicales sont ouvertes
pour accéder à l’arc tendineux du fascia pelvien. Le plastron est
fixé à ce dernier par trois points de chaque côté. Les fils sont mis
sous tension, ce qui réduit la cystocèle, puis les berges vaginales
sont suturées, ce qui enfouit le plastron vaginal.
Cette technique permet le traitement des cystocèles médianes et
latérales. Elle peut être associée à d’autres gestes effectués par
voie basse lors du traitement d’un prolapsus, en particulier la
spino-fixation.
L’intervention de Lahodny
(Pr D. Dargent, Lyon)
Cette intervention réalise une myorraphie ventrale des muscles
pubo-rectaux. Elle permet une reconstitution satisfaisante du
plancher pelvien antérieur. Elle n’est possible que si le septum
vésico-vaginal et les muscles pubo-rectaux possèdent encore une
certaine trophicité.
L’INCONTINENCE D’URINE :
TRAITEMENT CHIRURGICAL ET RÉSULTATS
Le tension-free vaginal tape
(Pr B. Jacquetin, Clermont-Ferrand, Pr A. Pigné, Paris)
Le TVT (tension-free vaginal tape) est une nouvelle technique
chirurgicale de traitement de l’incontinence d’urine qui connaît
une diffusion croissante.
Les raisons du succès sont liées à la simplicité (apparente ?) de
la technique, à la possibilité d’hospitalisation de courte durée
(voire en ambulatoire si l’intervention est réalisée sous anesthé-
sie locale pure comme le recommandent les auteurs scandinaves),
et aux résultats satisfaisants constatés à l’heure actuelle.
Les Prs Jacquetin et Pigné ont exposé la technique de mise en
place de la bandelette de TVT à l’occasion d’interventions effec-
tuées en vidéotransmission.
ACTUALITÉ
10
La Lettre du Gynécologue - n° 252 - mai 2000

Parmi les risques attendus de la technique du TVT, certains n’ont
pas encore été signalés, tels que le rejet ou le déplacement secon-
daire de la prothèse.
La très bonne tolérance de la prothèse s’expliquerait par :
– la faible tension exercée, induisant une érosion limitée des tis-
sus et peu de phénomènes de nécrose ;
– un temps de mise à nu de la prothèse très bref à l’occasion du
geste chirurgical, car la prothèse est gainée.
Le risque de déplacement est très faible : en effet, le tunnel créé
par la prothèse est étroit, les incisions cutanées sont limitées et
les bords de la prothèse présentent des aspérités.
Le risque de dysurie à long terme est encore une question en sus-
pens. Toutefois, il s’agirait d’une dysurie terminale, qui est mieux
tolérée que la dysurie proximale.
Le Pr Jacquetin a signalé les bons résultats de prothèses placées sans
tension, ce qui pourrait remettre en cause la théorie du réglage systé-
matique à la toux. Toutefois, selon lui, la pose de TVT sous anes-
thésie générale sans réglage de la tension serait une dérive, surtout
en début d’expérience. Il déconseille également le remplissage de la
vessie et l’obtention de fuites par pression manuelle sus-pubienne,
car cela pourrait conduire le chirurgien à créer une tension exces-
sive, avec un risque de rétention ou de dysurie secondaire.
Les principales complications du TVT sont les plaies de vessie
et les plaies vasculaires. Le taux de plaies vésicales varie de 0 à
23 % selon les équipes (congrès de Denver, IUGA 1999), avec
des chiffres moyens de 6 à 8 %. Le risque est réduit si l’on prend
bien soin de raser le bord postérieur du pubis avec le trocart ; il
est augmenté en cas d’antécédent chirurgical pelvien, et le
contrôle cystoscopique doit être systématique.
Le risque de plaie vasculaire concerne essentiellement le pédi-
cule obturateur, mais également les gros vaisseaux fémoraux ou
iliaques (10 cas répertoriés, 1 décès en Grande-Bretagne). Afin
de limiter ce risque vasculaire, il est conseillé de ne pas installer
la patiente les cuisses en hyperflexion.
Chez les patientes âgées, la sécheresse et la finesse du vagin peu-
vent occasionner des difficultés ; les estrogènes locaux en préopé-
ratoire permettent de préparer l’intervention, en assurant une
bonne trophicité du vagin.
11
La Lettre du Gynécologue - n° 252 - mai 2000

Les résultats du TVT doivent être analysés avec soin, car les
critères de guérison ne sont pas précisés clairement dans toutes
les séries. Ainsi, un bon résultat peut correspondre ici à une amé-
lioration du confort de vie, là à une absence totale de fuites uri-
naires. Globalement, les résultats favorables sont de l’ordre de
90 % (IUGA 1999), mais le recul est encore faible et exprimé en
mois. Ulmsten et Olsonn confirment une stabilité des résultats
respectivement à 30 et 36 mois ; Petros signale une légère dété-
rioration avec le temps, les bons résultats étant de 80 % avec un
recul significatif de 45 mois.
Le Pr Pigné a étudié l’influence de la pression de clôture sur les
résultats. Plus la pression de clôture est basse (< 20 cm d’eau),
plus la patiente se dit satisfaite du TVT (probablement parce que
la gêne était importante avant l’intervention).
Le TVT est un traitement de l’incontinence urinaire mécanique ;
il commence à être intégré dans le schéma thérapeutique du pro-
lapsus avec incontinence associée. Après 159 cas, le Pr Jacquetin
retrouve des résultats identiques dans les deux situations.
Quelle place reste-t-il aux cervicocystopexies ?
(Dr M. Cosson)
L’intervention de Burch était la technique de référence dans le
traitement de l’incontinence urinaire d’effort, car elle a été l’objet
d’études randomisées prospectives.
Ces études ont permis une bonne évaluation, qui a confirmé sa
reproductibilité et ses bons résultats. Toutefois, les discussions
autour de la réalisation technique du Burch sont encore d’actua-
lité : elles concernent le nombre de fils utilisés, la tension exercée
sur les fils, les gestes associés.
Le passage à la cœlioscopie a soulevé de nouvelles questions.
Les études randomisées cœlioscopie versus laparotomie sont
rares. Elles montrent un déficit de résultats pour la cœlioscopie,
mais la méthodologie des études est contestable (études lors de
la phase d’apprentissage du Burch cœlioscopique en particulier).
Pour le Dr Cosson, les avantages du Burch sont les suivants :
– reproductibilité ;
– bons résultats au long cours ;
– absence de complications viscérales majeures.
Les inconvénients sont les suivants :
– résultats peut-être surestimés dans certaines publications ;
– risques d’instabilité vésicale à long terme ;
– taux d’élytrocèles postopératoires voisin de 15 %.
Enfin, le Burch par cœlioscopie reste très opérateur-dépendant,
surtout avec la technique fils-nœuds.
■
ACTUALITÉ
12
La Lettre du Gynécologue - n° 252 - mai 2000
1
/
4
100%