lapromontofixation - Groupe Hospitalier Diaconesses Croix Saint

NOTICE D'INFORMATIONS MÉDICALES
Groupe Hospitalier Diaconesses
Croix
Saint-Simon
–
Paris
1
/3
LA PROMONTOFIXATION
Mis à jour le vendredi 20 mai 2016 par le Dr Aminata KANE
Auteur : Dr Aminata KANE
Ce document constitue un complément d’information à votre première consultation au Groupe Hospitalier Diaconesses Croix
Saint-Simon au cours de laquelle une information individualisée vous a été délivrée. Il a été conçu pour tenter de répondre aux
questions que vous pouvez vous poser et vous permettre de mieux comprendre les objectifs et principes de l’intervention qui
vous a été proposée.
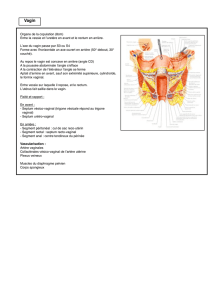
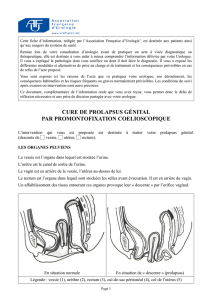
Qu’est-ce qu’un prolapsus ?
Le prolapsus génital communément appelé « descente d’organe est une pathologie fréquente touchant près d’une femme sur
deux. Il s’agit avant tout d’une affection intime souvent mal vécue et cachée pouvant nuire à tous les secteurs de la vie d’une
femme.
Le prolapsus génital correspond à une chute ou à un abaissement des organes du petit bassin (vessie, utérus, vagin et rectum) par
suite du relâchement des muscles du périnée et des moyens de suspension ainsi que des organes pelviens.
Cette « descente d’organe » peut intéresser l’utérus et/ou la vessie et le rectum qui font alors saillis derrière le vagin, on parle
alors de colpocèle antérieure ou postérieure.
La plupart du temps, le prolapsus se manifeste par une gêne ou une « boule » au niveau vulvaire parfois associées à une
incontinence urinaire (fuite d’urine). Ces signes sont accentués par la toux, l'effort, le port de charge lourde...
Si le prolapsus survient le plus souvent après la ménopause il peut également toucher la femme jeune.

NOTICE D'INFORMATIONS MÉDICALES
Groupe Hospitalier Diaconesses
Croix
Saint-Simon
–
Paris
2
/3
Prise en charge chirurgicale
Le traitement du prolapsus génital reste essentiellement chirurgical et la promontofixation constitue la technique de référence
Cette technique consiste à pallier la faiblesse des tissus par interpositions de 2 prothèses en avant et en arrière du vagin, et à
palier le défaut de suspension des organes par fixation de la prothèse située entre le vagin et la vessie, au promontoire (ligament
en avant du disque situé entre la dernière vertèbre lombaire L5 et la première vertèbre sacrée S1).
La promontofixation s’est imposée comme le traitement de choix du prolapsus notamment de la femme jeune en raison de sa
fiabilité et de sa reproductibilité avec des taux de guérisons de 95% à 98%. Il est néanmoins conseillé de ne plus avoir de projet
de grossesse avant de réaliser cette intervention.
Cette intervention est le plus souvent réalisée dans notre équipe par cœlioscopie. On réalise alors classiquement 4
petites incisions de moins d’1 cm par lesquelles sont introduits des trocarts dans lesquels passeront l’optique et les
instruments nécessaires à la réalisation de l’opération. Une hystérectomie (+/- ablation des ovaires) peut être proposée
durant l’intervention elle sera alors sub-totale (en conservant le col de l’utérus) pour diminuer les risques infectieux.
L’intervention pourra également être réalisée par coelioscopie-robot assistée avec plusieurs incisions notamment en cas
de geste associé, de chirurgie pour récidive ou de surpoids.
Enfin une « promontofixation monotrocart » par coelioscopie robot-assistée avec une seule incision péri-ombilicale
pourra éventuellement vous être proposée.
Avant l’intervention
Un bilan pré opératoire comportant un Frottis cervico-vaginal une échographie pelvienne, un bilan urodynamique et un
examen radiologique dynamique du prolapsus (colpocystogramme, colpo-IRM) vous sera le plus souvent demandé.
En cas d’incontinence urinaire associé ou d’incontinence urinaire masquée retrouvée à l’examen après réduction du prolapus
ou lors du bilan uro-dynamique une cure d’incontinence urinaire d’effort par mise de bandelette sous-urétrale pourra être
associée.
Une consultation d’anesthésie est nécessaire.
Hospitalisation : vous serez le plus souvent hospitalisée la veille de l’intervention, un examen des urines sera alors effectué.
Durant l’intervention
Durée opératoire : 2 à 3 heures
L’intervention se déroule sous anesthésie générale. Une sonde vésicale est posée en début d’intervention.
Des petites incisions sont faites par le chirurgien sur la paroi abdominale afin d’introduire les instruments permettant
l’opération. Du gaz carbonique est insufflé dans le ventre afin de créer un espace de travail. Les espaces entre la vessie et le
vagin, puis le vagin et le rectum sont disséqués afin de pouvoir disposer les bandelettes de renfort. Une fois fixée, la
bandelette antérieure est toujours attachée au promontoire permettant une correction anatomique immédiate. En cas de
difficultés pendant l’intervention, le chirurgien peut effectuer une laparo-conversion, c’est-à-dire faire une incision comme
pour une césarienne le plus souvent ou opter pour une voie vaginale.

NOTICE D'INFORMATIONS MÉDICALES
Groupe Hospitalier Diaconesses
Croix
Saint-Simon
–
Paris
3
/3
Après l’intervention
La durée d’hospitalisation post opératoire est généralement de 2 jours. La sonde urinaire est retirée le lendemain de
l’intervention. Des injections sous-cutanées d’anticoagulants seront commencées le lendemain de l’intervention et à poursuivre à
domicile par une infirmière.
Pendant le mois qui suit l’intervention il est déconseillé d’effectuer des efforts et de porter des charges lourdes afin de ne pas
augmenter les pressions dans l’abdomen. La reprise d’une activité normale se fait au-delà d’un mois.
Après l’intervention, il peut survenir des fuites urinaires modérées lors des efforts. Si une bandelette a été posée entre le vagin et
le rectum des troubles de l’exonération surviennent fréquemment. Un traitement laxatif vous sera prescrit.
Conséquences de l’intervention
Certaines complications rares peuvent survenir en post opératoire: infection urinaire, impériosités, hématome ou
infection des bandelettes pouvant exceptionnellement nécessiter leur ablation (notamment en cas d’hystérectomie
associée).
Très rarement, certaines patientes présenteront des conséquences à long terme : fuites urinaires importantes à l’effort
pouvant indiquer une cure d’incontinence urinaire d’effort dans un deuxième temps, infection urinaire à répétition,
dyspareunies (douleurs lors des rapports sexuels), constipation opiniâtre.
Enfin si le risque de récidive est très faible il existe néanmoins, notamment en cas de nouvelle grossesse chez les
patientes jeunes.
1
/
3
100%