Lire l'article complet

Les recommandations de 2003 comportaient un grand nombre de me-
sures concernant le nourrisson à risque allergique : retarder la diversifica-
tion alimentaire (ne pas la commencer avant l’âge de six mois et la réali-
ser très progressivement) ; éviter les aliments très allergisants pendant la
première année (bannir l’arachide et même son huile…) ; retarder l’intro-
duction de l’œuf, des fruits de mer, du kiwi, du céleri, de la moutarde, des
épices après la fin de la première année ; au-delà de un an, introduire de
façon progressive les aliments réputés les plus allergisants (1). Toutes ces
mesures sont devenues pratiquement caduques puisqu’il est maintenant
conseillé que l’alimentation du nouveau-né à risque allergique (un nour-
risson ayant un ou plusieurs antécédents allergiques avérés dans la famil-
le nucléaire : mère, père, fratrie) soit identique à celle du nouveau-né nor-
mal (3). En effet, l’introduction précoce d’aliments comme l’arachide, l’œuf
ou le lait de vache protégerait, en particulier, contre l’apparition des aller-
gies alimentaires par induction de tolérance alimentaire (4-7).
Médecine
& enfance
mai 2014
page 124
P. Pascal précise que les recom-
mandations nouvelles concer-
nent surtout la diversification
alimentaire, qu’il est conseillé
de commencer plus tôt (entre
quatre et six mois) que par le
passé (à partir de six mois).
Par expérience, en particulier
en matière d’alimentation du
nourrisson, les recommanda-
tions d’hier deviennent parfois
les erreurs d’aujourd’hui (et in-
versement…) (voir encadré).
왎
(1) BOCQUET A., BRESSON J.L., BRIEND A. et
al. : « Alimentation du nourrisson et de l’enfant
en bas âge. Réalisation pratique »,
Arch. Pédia-
tr.,
2003 ;
10 :
76-81.
(2) GHISOLFI J., BOCQUET A., BRESSON J.L.
et al. : « Processed baby foods for infants and
young children : a dietary advance ? A position
paper by the Committee on Nutrition of the
French Society of Paediatrics »,
Arch. Pédiatr.,
2013 ;
20 :
523-32.
(3) BROZEK J.L., BOUSQUET J., BAENA-CA-
GNANI C.E. et al. : « Allergic rhinitis and its im-
pact on asthma (ARIA) guidelines : 2010 revi-
sion »,
J. Allergy Clin. Immunol.,
2010 ;
126 :
466-76.
(4) KOPLIN J.J., OSBORNE N.J., WAKE M. et
al. : « Can early introduction of egg prevent
egg allergy in infants ? A population-based
study »,
J. Allergy Clin. Immunol.,
2010 ;
126 :
807-13.
(5) KATZ Y., RAJUAN N., GOLDBERG M.R. et
al. : « Early exposure to cow’s milk protein is
protective against immunoglobulin E (IgE)-me-
diated cow’s milk protein allergy »,
J. Allergy
Clin. Immunol.,
2010 ;
126 :
77-82.
(6) DU TOIT G., KATZ Y., SASIENI P. et al. :
« Early consumption of peanuts in infancy is as-
sociated with a low prevalence of peanut aller-
gy »,
J. Allergy Clin. Immunol.,
2008 ;
122 :
984-
91.
(7) ZUTAVERN A., VON MUTIUS E., HARRIS J.
et al. : « The introduction of solids in relation to
asthma and eczema »,
Arch. Dis. Child.,
2004 ;
89 :
303-8.
néfice nutritionnel serait mini-
mal, et ils sont surtout utiles
lors du sevrage et en complé-
ment à l’alimentation préparée
à la maison » (2).
Alimentation du nourrisson
et de l’enfant jusqu’à trois ans :
du nouveau ?
Notre consœur A.L. Véro
cherche les dernières recom-
mandations en matière d’ali-
mentation du nourrisson et de
l’enfant jusqu’à l’âge de trois
ans. Pour C. Philippe, même si
elles datent de 2003, les re-
commandations pratiques pu-
bliées dans les Archives de pé-
diatrie (1) restent tout à fait res-
pectables. D. Le Houézec fusti-
ge les aliments pour nourris-
sons et enfants en bas âge, pe-
tits pots et plats préparés, qui,
« selon certains documents pro-
fessionnels, assortis de réfé-
rences récentes (2), seraient des
“alternatives à l’alimentation
préparée à la maison”. En fait,
même si ces produits sont sûrs
en termes de sécurité, leur bé-
AU COIN DU WEB
Rédaction : G. Dutau
Dessin : B. Heitz
◗
Alimentation du nourrisson et de l’enfant jusqu’à
trois ans : du nouveau?
◗
Contage tuberculeux avéré : que faire ?
◗
Analgésie par le sucre : et le Canadou®?
◗
Symptôme curieux chez un nourrisson : un bruit
temporal pour l’instant inexpliqué…
◗
Réactions bucco-pharyngées à l’ingestion
d’aliments: syndrome d’allergie orale?

Notre consœur E. Berberides,
suit depuis la naissance un
nourrisson dont les antécé-
dents se résument à un petit
torticolis et à un eczéma dis-
cret. En câlinant leur bébé, les
parents ont été alarmés par un
bruit entendu dans la région
temporale gauche, au-dessus
de l’oreille. Notre consœur a
également perçu ce bruit de fa-
çon intermittente au stéthosco-
pe, à l’endroit indiqué par les
parents. C’est un bruit aigu, en
« va-et-vient ». Que faut-il en
penser ? Faut-il demander un
angio-scanner ?
De nombreux collègues, intri-
gués, évoquent plusieurs possi-
bilités : craniotabès (F. Vié Le
Sage), perforation tympanique
(D. Lemaitre), fistule artério-
veineuse (A. Quesney)… Il y a
quelques années, à l’ausculta-
tion systématique du crâne,
P. Deberdt avait perçu un
souffle intracrânien associé à
un souffle systolique d’hyper-
débit cardiaque : il s’agissait
d’un anévrisme artério-vei-
neux, qui fut diagnostiqué par
angiographie et guéri par em-
bolisation. A la question de
C. Copin sur les caractéris-
tiques de ce bruit, E. Berbe-
rides indique qu’il ne ressemble
pas à un souffle, est sans lien
avec les battements cardiaques
et n’est pas affecté par l’ouver-
ture ou la fermeture de la
bouche. P. Popowski souligne
l’intérêt de l’auscultation systé-
matique du crâne, qu’il pra-
tique depuis trente-cinq ans
chez les nourrissons. Comme
E. Deberdt, il a observé un cas
d’anévrisme artério-veineux
qui soufflait au niveau de la
fontanelle antérieure, égale-
ment associé à un souffle systo-
lique fonctionnel.
Pour M. François le plus pro-
bable, chez cet enfant de cinq
mois, et surtout le plus urgent
à éliminer, est un bruit d’origi-
ne vasculaire, qui pourrait né-
Cochrane, sont intégrées dans
le protocole Pédiadol, récem-
ment mis à jour (1) ». Pourquoi
donner du saccharose à plus de
80 % (Canadou®) (2) si le 24 %
suffit ? Pour notre consœur, les
multiples manipulations du
goulot ne sauraient être accep-
tées aujourd’hui par le CLIN
(Centre de lutte contre les in-
fections nosocomiales)… En
principe, le G30 ou le saccharo-
se à 24 %, associés à la succion
non nutritive d’une tétine (et à
un portage enveloppant, re-
groupement des quatre
membres et peau à peau
Un patient de S. El Yafi, âgé ac-
tuellement de vingt-six mois,
vacciné par le BCG à l’âge de
un mois, aurait été en contact
durant une soirée avec un
adulte chez lequel une tubercu-
lose pulmonaire nécessitant
une hospitalisation a été dia-
gnostiquée peu après.
Plusieurs collègues, dont
F. Vié Le Sage, indiquent que
les cas contacts doivent être
gérés par le CLAT (Comité de
lutte antituberculeuse) local.
Les CLAT ont des critères très
précis pour définir les sujets
contacts à traiter en fonction
de la durée d’exposition et de
l’importance du contact. Un
document de l’Inpes (2009)
fait parfaitement le point sur le
sujet (1).
Même si son incidence baisse
régulièrement en France, la tu-
berculose reste une maladie
contagieuse potentiellement
grave, qu’il ne faut pas négli-
ger. Les retards au diagnostic
souvent constatés ont de
lourdes conséquences, en parti-
culier un risque d’augmenta-
tion du nombre de personnes
contaminées dans l’entourage.
Une vigilance toute particulière
est donc nécessaire, tant pour
le dépistage que pour le dia-
gnostic précoce et la surveillan-
ce, que ce soit pour l’infection
tuberculeuse latente (appelée
aussi tuberculose infection) ou
pour la tuberculose maladie.
Voir aussi le Bulletin épidémio-
logique hebdomadaire (2, 3).
왎
(1) INPES : « La tuberculose. Dépistage et dia-
gnostic précoce (2/2) », coll. Repères pour
votre pratique, 2009 ; www.inpes.sante.fr/
CFESBases/catalogue/detaildoc.asp?
numfiche=1183.
(2) « Actualités de la tuberculose »,
Bull. Epidé-
miol. Hebd.,
2009 ;
12-13 :
105-24.
(3) ROMBY A., MIJATOVIC D., VINCENTI-DEL-
MAS M. : « Investigations croiseées autour de
cas de tuberculose en lycée, Seine-Saint-De-
nis, France, 2009-2010 »,
Bull. Epidémiol.
Hebd.,
2011 ;
39 :
405-9.
Contage tuberculeux avéré :
que faire ?
quelques minutes auparavant)
ou à un allaitement au sein,
ont le même effet antalgique.
Les quantités ont été réduites :
ce qui importe, c’est le goût su-
cré sur la langue, et non que la
solution sucrée soit avalée. Il
est maintenant recommandé
de déposer goutte à goutte la
solution sur la langue.
왎
(1) http://www.pediadol.org/Modalites-d-utili-
sation-du.html.
(2) Le Canadou®est un sirop de sucre concen-
tré à 70 %. L’efficacité et les éventuels effets
secondaires de cette concentration importante
n’ont pas été étudiés. L’utilisation du Cana-
dou®n’est pas préconisée par les recomman-
dations actuelles. Voir : http://pediadol.org/So
lutions-sucrees-de-la-naissance,587.html#q6.
Notre confrère D. Lemaitre,
abordant l’analgésie des nou-
veau-nés par le sucre, se de-
mande pourquoi le site de Pé-
diadol précise que le Canadou®
(qui correspond à du G70)
n’est pas indiqué et qu’il vaut
mieux utiliser du G30. D. Le-
maitre a donc suivi les recom-
mandations de Pédiadol dans
les cliniques où les bébés reçoi-
vent systématiquement le BCG
et le vaccin de l’hépatite B à la
naissance (particularité du ca-
lendrier vaccinal calédonien).
A l’usage, les infirmières ont
observé que 1 ml de Canadou®
était très efficace, alors qu’avec
2 ml de G30 les bébés hurlent
pour l’Engerix B®… Alors,
pourquoi ne pas utiliser le Ca-
nadou®? A la maternité de
Chambéry, M. Robert utilisait
avec succès une compresse im-
prégnée de sucre de canne.
Pour E. Fournier-Charrière,
« les recommandations interna-
tionales, étayées par des di-
zaines d’études ayant déjà fait
l’objet de méta-analyses de la
Médecine
& enfance
mai 2014
page 125
Symptôme curieux chez un
nourrisson : un bruit temporal
pour l’instant inexpliqué…
Analgésie par le sucre :
et le Canadou®?

aliments comme des tomates
ou des pommes crues, chez des
enfants ayant un terrain aller-
gique ou non », sans que cela
aille plus loin dans son expé-
rience. Elle pense qu’il s’agit
d’un syndrome oral ou encore
syndrome de Lessof a minima.
Elle indique un site cana-
dien (1). Un grand nombre de
fruits et de légumes (pulpe et
jus) peut occasionner des érup-
tions cutanées et de la diarrhée,
surtout chez les jeunes en-
fants : les pommes, les raisins,
les oranges, les tomates. Les
fraises causent parfois de l’urti-
caire. Les références sur ce thè-
me sont très nombreuses (2-4).
Toutefois, comme le souligne
notre consœur, ces réactions ne
sont pas toujours associées au
syndrome d’allergie orale
(SAO) (voir encadré). Le traite-
ment est simple : lavage et es-
suyage en cas de symptômes
non allergiques ; rechercher
Notre collègue C. Morlat est in-
trigué par l’observation relati-
vement fréquente d’enfants qui
réagissent localement par des
symptômes cutanés buccaux et
péribuccaux à l’absorption
d’aliments. Il se souvient de ré-
actions péribuccales inflamma-
toires au lait qui coule, à la
mangue, à l’aubergine et aux
noix. Dans ce dernier cas, l’ara-
chide était bien supportée. Il
n’a jamais observé de réactions
plus générales (urticaire, asth-
me, choc). Chez ces patients, il
peut exister (ou non) des anté-
cédents allergiques familiaux.
Comment interpréter cette
réac tion ? Quel est le mécanis-
me (brûlure chimique ou aller-
gie) ? Quelle est la conduite à
tenir (éviction, lavage) et l’évo-
lution ?
J. Joannic a également observé
de telles réactions « en crèche,
limitées au tour de la bouche,
lors de repas comportant des
une allergie alimentaire en cas
de SAO (antécédents atopiques
personnels comme un eczéma
ou une rhinite saisonnière).
왎
(1) http://www.inspection.gc.ca/aliments/
information-pour-les-consommateurs/fiches-
de-renseignements/etiquetage-emballage-et-
entreposage-des-aliments/allergenes/
syndrome-d-allergie-orale/fra/1332351950134/
1332352076501.
(2) AMLOT P.L., KEMENY D.M., ZACHARY C.
et al. : « Oral allergy syndrome (OAS) : symp-
toms of IgE-mediated hypersensitivity to
foods »,
Clin. Allergy,
1987 ;
17 :
33-42.
(3) ORTOLANI C., ISPANO M., PASTORELLO
E. et al. : « The oral allergy syndrome »,
Ann.
Allergy,
1988 ;
61 :
47-52.
(4) NIAID-SPONSORED EXPERT PANEL, BOY-
CE J.A., ASSA’AD A., BURKS A.W. et al. : « Gui-
delines for the diagnosis and management of
food allergy in the United States : report of the
NIAID-sponsored expert panel »,
J. Allergy
Clin. Immunol.,
2010 ;
126 (6 suppl.) :
S1-58.
Le syndrome d’allergie orale
Le SAO a été décrit pour la première fois en par Amlot et Lessof (2), puis
par Ortolani et al. (3), et ensuite par un très grand nombre d’allergologues.
Le SAO se manifeste surtout pour des fruits ou
des légumes (rosacées, bétulacées, ombelli-
fères). Le tableau complet est constitué en
moins de 30 mn (voir tableau) (1). Même si des ali-
ments d’origine animale peuvent être la cause
d’un SAO, la tendance actuelle serait de réser-
ver ce terme aux syndromes associant une al-
lergie pollinique et alimentaire.
Le SAO doit être distingué des réactions d’irri-
tation induites par certains aliments (par
exemple le prurit buccal et les aphtes provo-
qués par certains fromages comme le gruyère)
ou des rougeurs et démangeaisons suite à l’in-
gestion d’aliments histamino-libérateurs (œuf,
fraises, etc.). Exemples : une urticaire provoquée par la consommation
d’une seule fraise est probablement d’origine allergique IgE-dépendante ;
une urticaire faisant suite à l’ingestion d’un bol de fraises est sûrement
due à une histamino-libération non spécifique. Le SAO peut être suivi de
symptômes systémiques dans près de 20 % des cas.
Les symptômes du syndrome d’allergie orale et leur chronologie
d’apparition (d’après (2))
Délai d’apparition Symptômes initiaux Observations
des symptômes après l’ingestion Nombre (%)
de l’aliment
Moins de 15 minutes* Irritation orale 36 (100)
Striction laryngée 30 (83,3)
Gonflement labial/salivation 21 (58,3)
Aphtes 11 (30,6)
15-60 minutes Urticaire 8 (22,2)
Conjonctivite/œdème
des paupières 9 (25)
Asthme 10 (27,8)
Anaphylaxie 3 (8,3)
30-60 minutes Douleurs abdominales 6 (16,7)
Nausées et vomissements 10 (27,8)
Diarrhée 3 (8,3)
Rhinite 3 (8,3)
* Possibilité de flush facial.
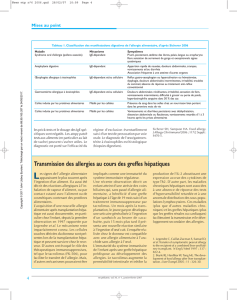
Lésions péribuccales à
type d’urticaire au cours
d’un SAO à la pomme.
cessiter un geste de radiologie
interventionnelle. Les autres
bruits que l’on peut entendre
lorsqu’on met son oreille près
de la tête d’un patient sont :
첸
des myoclonies du voile ou
du muscle du marteau, ou d’un
autre muscle dans la région
(cela fait clic-clic-clic, de ma-
nière intermittente) ;
첸
un bruit d’origine tubaire
(bruit respiratoire qui passe
par la trompe d’Eustache et est
audible à travers un tympan
perforé, le bruit cessant
lorsque le patient se met en
apnée).
E. Berberides est certaine
d’avoir entendu le bruit : elle
réfute l’hypothèse d’un syndro-
me de Münchhausen par pro-
curation. Elle nous donne sur-
tout des nouvelles de son pa-
tient, qui a passé un scanner
avec injection : résultat nor-
mal. On attend avec intérêt le
diagnostic final.
Cette observation, même si elle
n’est pas encore résolue, dé-
montre l’importance de l’aus-
cultation systématique du crâ-
ne chez le nourrisson, à pour-
suivre peut-être jusqu’à la fer-
meture de la fontanelle.
왎
Médecine
& enfance
mai 2014
page 126
Réactions bucco-pharyngées
à l’ingestion d’aliments:
syndrome d’allergie orale?
1
/
3
100%