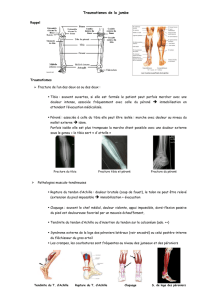
jambe

JAMBE
La jambe relie le genou à la cheville, elle est formée de deux os longs, un os interne
volumineux et résistant, le tibia et un os externe grêle, le péroné. Chez les mammifères ces deux os ont
subi peu de modification.

1. ANATOMIE
1.1 OSTEOLOGIE
+ Tibia
Le tibia forme avec le fémur un angle obtus ouvert en dehors. Il s'articule par son extrémité
supérieure avec le fémur et le péroné, et par son extrémité inférieur avec l'astragale et le péroné. Le
corps du tibia est formé de trois faces, interne, externe et postérieure. La face interne est lisse et
dépourvue d'insertion musculaire dans ses deux tiers inférieurs. A sa partie supérieure elle donne
insertion aux muscles de la patte d'oie (demi-tendineux, droit interne et couturier). Cette face n'est
recouverte que par le tégument.
La face externe donne insertion au jambier antérieur. La face postérieure est séparée dans sa
région supérieure par une crête oblique sur laquelle s'insère le muscle soléaire. La partie interne
délimitée par cette crête donne naissance au poplité. En dessous de la crête et sur son versant externe
s'insèrent le fléchisseur commun des orteils et le jambier postérieur.
+ Péroné
Le péroné s'étend sur le bord externe de la jambe du genou à la cheville. Il s'articule en haut
avec le tibia et en bas avec le tibia et l'astragale. Cet os frêle et peu résistant donne naissance à des
muscles sur la presque totalité de sa surface. On lui reconnaît trois faces, externe, interne et
postérieure. La face externe donne insertion aux muscles longs et court péroniers latéraux. La face
postérieure est entièrement occupée par les insertions du soléaire (tiers supérieur) et du long
fléchisseur des orteils (deux tiers inférieurs). La face interne est séparée par la crête interosseuse. En
arrière de cette crête s'insère le jambier postérieur, tandis que la région antérieure donne insertion au
péronier antérieur et aux extenseurs commun et propre du gros orteil.
1. 2 MUSCLES
Les muscles de la jambe, comme ceux de l'avant bras pour le poignet, ont comme fonction de
mobiliser la cheville et le tarse. Ils sont divisés, suivant leur localisation en muscles antérieurs,
externes et postérieurs. Ces muscles sont situés dans des loges ostéo-aponévrotiques séparées par le
ligament interosseux et deux cloisons intermusculaires.
+ Muscles antérieurs
= Le jambier antérieur est situé le long de la face externe du tibia sur laquelle il s'insère. Au
niveau du cou de pied son tendon passe en dessous du ligament annulaire du tarse (il s'agit du tendon
le plus interne). Il s'insère à la base du premier métatarsien et à la face interne du premier cunéiforme.
C'est un dorsifléchisseur du pied qui associe également un mouvement d'adduction et de rotation
interne du pied.
= L'extenseur commun des orteils naît des deux os de la jambe, de la face profonde de
l'aponévrose jambière et du ligament interosseux. Il descend verticalement sur la face antérieure de la
jambe et donne naissance à un tendon qui s'engage sous le ligament annulaire antérieur du tarse. A ce
niveau il se divise en quatre tendons qui s'insèrent sur les faces dorsales et latérales des deux dernières
phalanges. L'extenseur commun des orteils est dorsifléchisseur du pied, extenseur des orteils et
imprime lors de sa mise en tension un mouvement de rotation externe et d'abduction du pied.


= L'extenseur propre du I est un muscle mince et aplati qui s'insère sur la face interne du
péroné et le ligament interosseux. Son tendon descend verticalement entre l'extenseur commun à
l'extérieur et le jambier antérieur à l'intérieur, coulisse sous le ligament annulaire du tarse et se termine
sur l'extrémité postérieure de la deuxième phalange. Ce muscle est extenseur du gros orteil et
dorsifléchisseur du pied. Parallèlement il lui donne un mouvement de rotation interne.
= Le péronier antérieur est un muscle inconstant qui s'étend du péroné à la face dorsale du
cinquième métatarsien. Il est dorsifléchisseur, abducteur et rotateur externe du pied.
+ Muscles externes
= Le court péronier latéral naît de la face externe du péroné et des cloisons intermusculaires
antérieure et externe. Au niveau de la malléole son tendon glisse dans une gaine rétro-malléolaire en
compagnie du long péronier latéral. Il se termine sur le tubercule du cinquième métatarsien.
= Le long péronier latéral prend naissance sur le péroné, en arrière et en haut du court
péronier. Son tendon passe sous la malléole externe, longe la face externe du calcanéum, passe sous le
tubercule des péroniers pour s'engager dans la gouttière du cuboïde. Après avoir croisé la voûte
plantaire il s'insère sur le tubercule postérieur du premier métatarsien. Le long péronier latéral est
extenseur, abducteur et rotateur externe du pied. Lors de sa contraction il augmente la concavité de la
voûte plantaire.
+ Muscles postérieurs
= Poplité. Le trajet et l'action du muscle poplité sont traités dans le paragraphe consacré au
genou.
= Le long fléchisseur des orteils est un muscle profond, fusiforme qui s'étend de la ligne
oblique du tibia à la base des troisièmes phalanges des quatre derniers orteils. Après être descendu
verticalement le tendon glisse derrière la malléole interne, en arrière du tendon du jambier postérieur.
Il croise le LLI, longe la petite apophyse du calcanéum et gagne la région plantaire. A ce niveau il se
dirige en avant et en dehors et se divise en quatre tendons. A ce niveau il reçoit un faisceau tendineux
court et épais provenant de la chair carrée de Sylvius. Il est fléchisseur des orteils et extenseur
(plantaire) du pied sur la jambe.
= Le jambier postérieur prend naissance sur les deux os de la jambe et le ligament
interosseux. Au tiers inférieur de la jambe il passe en avant de l'arcade formée par le fléchisseur
commun, franchit le bord postérieur de la malléole et va s'insérer sur le tubercule du scaphoïde. Il
envoie également des faisceaux au cuboïde, aux trois cunéiformes et à l'extrémité postérieure des
deuxième, troisième et quatrième métatarsiens. Le jambier postérieur est adducteur et rotateur interne
du pied.
= Le long fléchisseur propre du I est le plus externe des muscles du plan profond. Il s'insère
sur la face postérieure du péroné et sur le ligament interosseux. Son tendon franchit successivement
deux gouttières ostéo-fibreuses, à la face postérieure de l'astragale et à la face interne du calcanéum.
Au niveau du pied il croise le tendon du fléchisseur commun et s'insère sur l'extrémité postérieure de
la deuxième phalange après être passé entre les os sésamoïdes. Il est fléchisseur des deux phalanges du
pouce.
= Le triceps sural est formé des jumeaux et du soléaire. Ces trois muscles se terminent par un
tendon commun, le tendon d'Achille.
. Le soléaire naît de la tête et la face postérieure du péroné et de la ligne oblique du
tibia. Les deux lames tendineuses s'unissent en formant une arcade fibreuse (arcade fibreuse du

soléaire). Les fibres charnues issues de l'aponévrose intramusculaire s'insèrent sur les deux faces de la
lame fibreuse terminale. Celle-ci s'unit à la face postérieure de la lame fibreuse des jumeaux.
. Les jumeaux sont deux muscles biarticulaires prenant naissance sur la face
postérieure des condyles fémoraux. Les deux corps musculaires, interne et externe, descendent
verticalement derrière le soléaire auquel ils se fixent par une lame fibreuse. Le corps charnu du jumeau
interne descend plus bas que celui du jumeau externe. Le tendon d'Achille descend verticalement pour
se fixer sur la face postérieure du calcanéum. Il est séparé de la partie haute du calcanéum par une
bourse séreuse.
Le triceps est un extenseur du pied. Il permet aussi l'adduction et la rotation interne du pied.
. Le tendon d'Achille résulte de la réunion des tendons du soléaire et des jumeaux.
C'est le plus volumineux tendon de l'organisme. Il s'insère sur la moitié inférieure de la face
postérieure du calcanéum. Cette insertion répond chez l'enfant au noyau postérieur du calcanéum dont
la soudure ne sera effective que vers l'âge de 14-15 ans.
= Le plantaire grêle est un muscle inconstant qui s'étend du condyle externe du fémur à la
face postérieure du calcanéum, auquel il se fixe en avant du tendon d'Achille.
Il est extenseur du pied.
2. PHYSIOLOGIE
Si le tibia et le péroné se sont morphologiquement peu modifiés depuis nos ancêtres reptiliens,
leur physiologie a été l'objet de nombreuses adaptations rendues nécessaires par notre mode original
de déplacement. Le tibia, placé sous le fémur assure à lui seul la transmission des forces issues de la
gravitation (30 à 40 kg). L'axe de ces forces passant par le plateau tibial interne, c'est ce dernier qui
assure, en terme de pression, la plus grande partie de la charge qui est transmise en totalité au dôme
astragalien.
Sa crête antérieure présente la forme d'un S italique, reflet de sa rotation interne secondaire
aux contraintes mécaniques. Le péroné, dissocié de l'articulation du genou depuis une période qui doit
se situer à la fin du mésozoïque, ne participe pas, dans sa partie supérieure à la lutte antigravitaire.
Dans sa partie inférieure, il peut être l'objet de forces verticales de faible intensité, qui sont
intégralement transmises au tibia par l'intermédiaire des articulations péronéo-tibiales supérieure et
inférieure. Son rôle reste essentiellement celui d'un point fixe pour les muscles de la loge externe et de
mortaise externe pour l'articulation de la cheville. Sur le plan musculaire, la spécificité physiologique
du membre inférieur (propulsion et lutte antigravitationnelle) a concouru à la perte d'un certain nombre
de muscles (13 pour la jambe, 19 pour l'avant bras) et à la restructuration des insertions pour quatre
d'entre eux.
+ Disparition des muscles de la mobilité
Ce sont le carré pronateur, le court supinateur, le cubital antérieur, l'anconé et les extenseurs
propres de l'index et du petit doigt. Tous ces muscles, chargés de la prono/supination et de l'agilité de
la main, ne trouvent plus au niveau du membre inférieur de fonction équivalente. Leur disparition
correspond au moment de la constitution de la mortaise malléolaire et de la perte de l'articulation
péronéo-fémorale.
+ Restructuration des insertions
Ces modifications sont en rapport avec le développement postérieur du calcanéum (antérieur
au développement des mammifères). Le prolongement de cette apophyse postérieure a interrompu des
muscles de la loge postérieure de la jambe, chargés primitivement de la flexion des orteils ou du tarse.
Ces muscles sont au nombre de quatre, ce sont: le plantaire grêle, le soléaire et les jumeaux.
Le plantaire grêle, en voie de disparition correspond au muscle petit palmaire. Chez certaines espèces
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%