8-inflammation

Kevin CHEVALIER 1
L'INFLAMMATION
I. Introduction
A. Définition
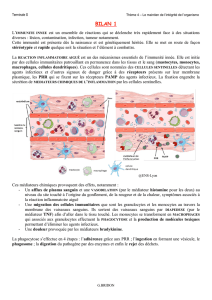
La réaction inflammatoire est la réponse à une agression tissulaire d'origine exogène ou endogène.
L'inflammation est une réponse non spécifique, c'est un processus qui fait partie des mécanismes de
l'immunité innée.
Les buts de l'inflammation sont :
De limiter la lésion au niveau local
D'éliminer la cause, en recrutant différents effecteurs que l'on va concentrer sur le lieu de la
lésion
De réparer le tissu lésé pour retrouver à la fin un tissu normal.
Le processus inflammatoire a des conséquences locales qui se caractérisent par : une rougeur, une
chaleur, un œdème et une douleur.
Il aura aussi des conséquences générales avec :
Au niveau clinique : de la fièvre, une altération de l'état général
Au niveau biologique : un syndrome inflammatoire
On peut avoir une inflammation aigue (quelques minutes ou quelques jours) ou chronique
C'est une réponse qui peut être très agressive et qui doit donc être contrôlée par de multiples
systèmes régulateurs.
B. Principales causes de l'inflammation
1. Agression d'origine exogène
On peut avoir des causes :
Physiques : Traumatisme, chaleur, froid, radiations ionisantes
Chimiques : produits caustiques
Un corps étranger
Des agents infectieux pouvant agir localement ou à distance par l'intermédiaire de toxines :
bactéries, virus, parasites, champignons

Kevin CHEVALIER 2
2. Agression d'origine endogène
On peut avoir :
Des causes trophiques c'est-à-dire des troubles de la vascularisation ou de l'innervation
Des perturbations métaboliques comme les crises de goutte (dépôt de cristaux d'urate qui
vont pousser le système immunitaire à essayer de les éliminer sans succès).
Des "conflits" immunitaires avec des maladies auto-immunes ou un déficit immunitaire
D'autres atteintes "non inflammatoires" comme une tumeur ou de l'athérome.
C. Symptômes de l'inflammation
1. Symptômes locaux
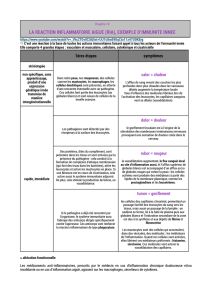
On a les 4 signes cardinaux de l'inflammation : rougeur, chaleur, douleur, tumeur (œdème)
Localement, on a des médiateurs qui vont avoir des effets au niveau de la paroi des cellules
endothéliales qui vont se traduire par une vasodilatation. On a donc un débit sanguin augmenté
donc on aura une rougeur et une sensation de chaleur.
On aura un œdème car on a une augmentation de la perméabilité vasculaire, on a donc une
exsudation plasmatique et de l'infiltrat cellulaire.
La douleur est médiée par des médiateurs allogènes comme la bradykinine ou la PGE2 qui vont
pouvoir transmettre un signal au SNC qui sera interprété comme une douleur.

Kevin CHEVALIER 3
2. Symptômes généraux
Les symptômes généraux sont surtout médiés par les cytokines comme IL-1, IL-6 ou TNF-α. Ils sont
produits au niveau de la lésion et vont circuler dans le sang. Ces cytokines peuvent agir à distance sur
différents organes :
Au niveau du foie. Ils induisent la synthèse de protéines de la phase aigue de
l'inflammation comme la CRP (Protéine C-Réactive de l'inflammation) ou la MBL. Ces
protéines peuvent être mesurées, faisant d'elles des marqueurs biologiques qui nous
informerons sur le syndrome inflammatoire.
Au niveau de l'hypothalamus on a une augmentation de la température corporelle
entraînant une fièvre et une asthénie. La PGE2 peut aussi induire la fièvre en agissant sur
l'hypothalamus
Au niveau des muscles, les cytokines vont mobiliser les protéines musculaires ce qui va se
traduire par un amaigrissement. Ces protéines seront utilisées au niveau du foie pour
produire plus de protéines de la phase aigue de l'inflammation.
II. Les phases de l'inflammation aigue

Kevin CHEVALIER 4
A. Les différentes phases
1. Phase vasculaire
Dans la phase vasculaire, on a un rôle important des cellules endothéliales. C'est cette phase qui
donne immédiatement les 4 signes cardinaux de l'inflammation. On a la production lors de cette
phase de médiateurs locaux.
2. Phase cellulaire
Dans la phase cellulaire, des cellules vont être recrutées sur le site de l'inflammation (on a un
granulome inflammatoire qui est un amas de cellules épithéliales entourées de lymphocytes). Ces
cellules recrutées vont produire des médiateurs solubles qui vont être retrouvés au niveau local
mais aussi au niveau systémique (cytokines)
3. Détersion
Lors de la phase de détersion, on a l'élimination de l'agent responsable de l'inflammation.
4. Résolution
Dans la phase de résolution, on a une cicatrisation pour restaurer le tissu à son état initial.
5. Etapes
La première phase (phase vasculaire) peut être considérée comme l'initiation du mécanisme.
La phase cellulaire peut être considérée comme la phase d'amplification de la réponse immunitaire.
Les deux dernières phases (détersion et résolution) sont donc les phases de résolution.
B. Initiation de la réponse inflammatoire

Kevin CHEVALIER 5
On a souvent une brèche vasculaire qui va mettre en jeu :
Des acteurs solubles : Système de la coagulation, kinines, complément
Des acteurs cellulaires : L'endothélium, les plaquettes, les mastocytes
1. Acteurs solubles
a. Système des kinines
Généralités
Il est activé dès qu'on a une lésion au niveau d'un tissu.
On a des protéases plasmatiques qui sont sous forme de pro-enzymes inactives. On a une cascade
d'activation : une protéase active clive la protéase suivante.
On a la formation de bradykinine (sang) et de (tissu).
Formation des kinines
Dans le sang on a le facteur XII qui va s'activer quand il est en contact avec des composés qui ont
une surface chargée négativement. Or dans la MEC on a des composants électronégatifs.
Ainsi quand on a une lésion le sang rentre en contact avec les constituants de la MEC activant le
facteur XII.
Ce facteur XII activé va lui-même agir sur la pré-kallicréine, qui est une protéase, l'activant en
kallicréine. La kallicréine est une enzyme qui va pouvoir agir sur le killinogène de haut poids
moléculaire (KHPM) qui va donner la bradykinine.
Au niveau du tissu, on a des enzymes protéolytiques qui vont être activées et de la même manière
elles vont agir sur la pré-kallicréine devenant active (kallicréine) donnant le Killinogène de Bas Poids
Moléculaire (KPBM) donnant la kallidine
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
1
/
27
100%