CONGRES DE L’A.M.U.B. 49 La prévention secondaire de l’ostéoporose passe par un circuit

La prévention secondaire de
l’ostéoporose passe par un circuit
multidisciplinaire
Dr. S. CAPPELLE
Service de Gériatrie - C.H.U. Brugmann
Dr. A. PERETZ
Service de Rhumatologie - C.H.U. Brugmann
49e CONGRES DE L’A.M.U.B.
Session OSTEO-ARTICULAIRE
Modérateurs :
Drs J.-L. DE VICQ, T. ILLES, M. SCHETGEN
Vendredi 11 septembre 2015

Conflits d’intérêt en rapport avec la
présentation
Honoraires de conférence :
néant
Participation à un « Advisory Board » :
néant
Etudes cliniques sponsorisées en cours :
néant
Consultance :
néant
Voyages-Congrès :
néant

Le sujet s’inscrit dans un
programme qualité/ sécurité
Contrat entre le SPF santé publique et les
hôpitaux (2007)
Axes principaux
Eveil des hôpitaux à la culture Q/S (cf industrie)
Centré patient
Orientation
Mise en place d’un système de gestion des risque
Déclaration des événements indésirables
Identification des risques à priori
Procédures et processus de soins
Indicateurs

Background
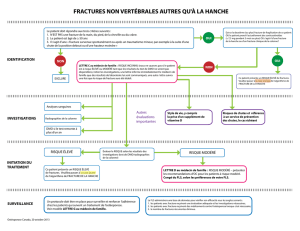
Ostéoporose : maladie fréquente ..
Affecte 75 millions de femmes aux USA, dans
l'UE et au Japon -
> 700.000 femmes en Belgique
> 1 femmes /3 et 1 homme /5 présenteront une
fracture de fragilité après 50 ans
Kanis et al Osteoporos Int., Oct 2012

Background
Ostéoporose : maladie fréquente ..
Affecte 75 millions de femmes aux USA, dans
l'UE et au Japon -
> 700.000 femmes en Belgique
> 1 femmes /3 et 1 homme /5 présenteront une
fracture de fragilité après 50 ans
D’ici 2030: ~25% de la population > 65 ans
(>< ~15 % en 2010 ) Statbel.fgov.be
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
1
/
39
100%