Aspect Médico-légaux en Cardiologie Interventionnelle Dr Cédric GAULTIER

Aspect Médico-légaux en
Cardiologie Interventionnelle
DIU de cardiologie Interventionnelle (14/01/2015)
Dr Cédric GAULTIER
Médecin Conseil - MACSF - Paris
ICVGVM- La Roseraie
cedric.gaultier@macsf.fr

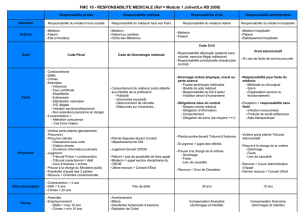
SINISTRALITE MEDECINS
(1991-2010)
(tous exercices et spécialités confondus)
0
0,5
1
1,5
2
2,5
1991
1992
1993
1994
1995
1996
1997
1998
1999
2000
2001
2002
2003
2004
2005
2007
2008
2009
2010
1,53 % en 2010
(2,28% libéraux)
(a) déclarations accidents corporels pour 100 sociétaires / an
Au moins une plainte dans la vie professionnelle d’un cardiologue

Dérive Indemnitaire
•Fréquence stable des accidents médicaux
•Variations des plaintes en cardiologie (3980
cardiologues assurés):
–2 à 4 %
–3,4 en 2012
•Condamnations:
–De plus en plus lourdes : >100.000 Euros: 24% des dossiers
–De plus en plus plus fréquentes

Type de plaintes:
•Réclamation orale ou écrite des patients
•Lettre d’avocat
•Plainte civile avec assignation par huissier
•Plainte pénale (convocation commissariat, ou
juge instruction)
•Plainte CRCI
•Plainte devant le conseil de l’ordre.

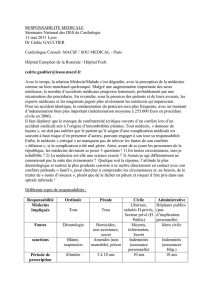
Différents types de responsabilités
Responsabilité
Ordinale
Pénale
Civile/CRCI
Administrative
/CRCI
Médecins
Impliqués
Tous
(Hospitaliers,
via DDASS)
Tous
Libéraux,
Salariés (Hôp.
Privés)
Hôpitaux Publics
Fautes
Déontologie
Homicides, non
assitance
Moyens,
Information
idem
Sanctions
Blâme,
Suspension
Amendes,
Prison (+/-
sursis)
Indemnités
(assurable en
RCP)
Indemnités
(payés par H)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
1
/
45
100%