physiopathologie de la douleur

PHYSIOPATHOLOGIE
PHYSIOPATHOLOGIE
DE LA DOULEUR
DE LA DOULEUR

Comprendre
Comprendre «
«comment
comment ç
ça marche
a marche »
»
Distinguer les diff
Distinguer les diffé
érents types de douleur
rents types de douleur
par exc
par excè
ès de
s de nociception
nociception
par d
par dé
ésaff
saffé
érentation =
rentation = neurog
neurogè
ènes
nes
ou mixtes +++
ou mixtes +++
Pour bien choisir les moyens antalgiques
Pour bien choisir les moyens antalgiques…
…
et souvent les associer .
et souvent les associer .

DEFINITION et principes de base
DEFINITION et principes de base
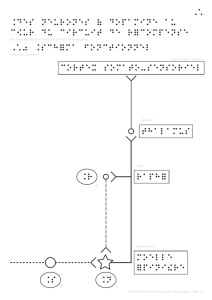
LES VOIES NOCICEPTIVES
LES VOIES NOCICEPTIVES
Les r
Les ré
écepteurs
cepteurs
Les voies ascendantes
Les voies ascendantes
Les m
Les mé
écanismes de contrôle
canismes de contrôle
MODES D
MODES D’
’ACTION DES
ACTION DES
MOYENS ANTALGIQUES
MOYENS ANTALGIQUES

DEFINITION
DEFINITION
et principes de base
et principes de base

D
Dé
éfinition
finition
( International Association for the
( International Association for the Study
Study of Pain)
of Pain)
«
«une
une exp
expé
érience
rience sensorielle et
sensorielle et é
émotionnelle
motionnelle
d
dé
ésagr
sagré
éable, associ
able, associé
ée
e à
àune
une l
lé
ésion tissulaire
sion tissulaire
r
ré
éelle ou potentielle, ou d
elle ou potentielle, ou dé
écrite en termes d
crite en termes d’
’une
une
telle l
telle lé
ésion
sion »
»
variabilit
variabilité
éde la relation entre
de la relation entre «
«l
lé
ésion
sion »
»et
et «
«douleur
douleur »
»
dimensions sensorielle, affective, et cognitive de
dimensions sensorielle, affective, et cognitive de l
l’
’exp
expé
érience
rience
douloureuse
douloureuse
sous la d
sous la dé
épendance de l
pendance de l’é
’état pr
tat pré
éalable du sujet ( biologique, m
alable du sujet ( biologique, mé
édical,
dical,
affectif,
affectif, é
émotionnel, psychologique, sociologique
motionnel, psychologique, sociologique…
…)
)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
1
/
48
100%