Sémiologie des maladies respiratoires

6-000-C-50
Sémiologie
des
maladies
respiratoires
S.
Jouneau,
M.
Kerjouan,
R.
Corre,
P.
Delaval,
B.
Desrues
La
sémiologie
respiratoire
est
riche.
La
connaître
est
important
car
cela
permet
d’émettre
des
hypothèses
diagnostiques
fiables
qui,
confirmées
ou
non
par
des
examens
complémentaires
ciblés,
amèneront
au
diagnostic.
L’interrogatoire
permet
tout
d’abord
de
préciser
l’identité
du
patient,
ses
antécédents
et
son
contexte
de
vie,
préalable
nécessaire.
Ensuite
vient
l’analyse
des
symptômes
principaux
des
affections
res-
piratoires
:
toux,
dyspnée,
douleur
thoracique,
expectoration,
hémoptysie,
sans
oublier
les
signes
associés
qui
ont
une
importance
majeure.
Puis
l’examen
physique,
au
travers
de
l’inspection,
l’auscultation,
la
percussion
et
la
palpation,
conduit
au
dégagement
de
grands
syndromes
cliniques.
Ces
derniers
permet-
tront
enfin
l’établissement
d’hypothèses
diagnostiques.
Ces
étapes
fondamentales
de
l’examen
clinique
pneumologique
seront
successivement
détaillées
dans
cet
article.
©
2015
Elsevier
Masson
SAS.
Tous
droits
réservés.
Mots-clés
:
Toux
;
Expectoration
;
Hémoptysie
;
Dyspnée
;
Douleur
thoracique
;
Inspection
;
Vibrations
vocales
;
Percussion
;
Crépitants
;
Sibilants
Plan
■Introduction
1
■Interrogatoire
1
Motif
de
consultation
1
Antécédents
2
Traitements
2
Mode
de
vie
2
Histoire
de
la
maladie
3
■Examen
physique
7
Inspection
7
Palpation
9
Percussion
9
Auscultation
9
■Conclusion
10
Introduction
La
sémiologie
est
l’élément
fondamental
de
la
pratique
médi-
cale.
En
effet,
les
informations
recueillies
avec
méthode
et
rigueur
lors
de
l’interrogatoire,
renseignant
sur
le
terrain,
les
signes
fonctionnels
et
généraux,
combinées
aux
données
de
l’examen
cli-
nique,
doivent
permettre
d’émettre
les
hypothèses
diagnostiques
au
sein
desquelles
émergera
le
diagnostic
final.
Seront
abordées
successivement
les
données
de
l’interrogatoire
et
de
l’examen
clinique.
Le
plan
d’observation
proposé
dans
cet
article
est
par-
tial,
et
chaque
clinicien
l’adaptera
en
fonction
de
ses
habitudes,
l’essentiel
étant
d’être
le
plus
exhaustif
possible.
Interrogatoire
Outre
son
rôle
essentiel
dans
la
démarche
diagnostique,
cette
étape
est
importante
car
c’est
au
cours
de
l’interrogatoire
que
va
s’établir
le
lien
de
confiance
avec
le
patient.
L’interrogatoire
per-
met
de
recueillir
le
motif
de
consultation,
les
données
en
rapport
avec
le
terrain
(antécédents,
traitements,
mode
de
vie),
et
de
retra-
cer
l’histoire
de
la
maladie
en
analysant
les
signes
fonctionnels
dont
se
plaint
le
patient.
Motif
de
consultation
Le
plus
souvent
il
s’agit
d’un
ou
plusieurs
signes
fonctionnels
rapportés
par
le
patient
(détaillés
ci-dessous)
ou
plus
rarement
par
son
entourage.
Le
patient
peut
consulter
à
la
suite
de
la
découverte
fortuite
d’une
anomalie
sur
une
radiographie
thoracique
(médecine
du
travail)
ou
un
scanner
réalisé
pour
une
autre
indication
(bases
pul-
monaires
visibles
sur
les
coupes
hautes
d’un
scanner
abdominal,
coroscanner,
etc.).
La
présence
de
signes
d’altération
de
l’état
général,
d’une
fièvre
au
long
cours,
d’un
syndrome
inflammatoire
inexpliqué
peut
jus-
tifier
la
recherche
d’une
cause
respiratoire.
EMC
-
Pneumologie 1
Volume
0
>
n◦0
>
xxx
2015
http://dx.doi.org/10.1016/S1155-195X(14)56561-9

6-000-C-50 Sémiologie
des
maladies
respiratoires
Antécédents
La
connaissance
du
passé
médical
des
patients,
respiratoire
et
extrarespiratoire,
est
indispensable
et
peut
apporter
des
éléments
diagnostiques
déterminants
en
relation
avec
le
problème
actuel.
Antécédents
personnels
On
doit
considérer
:
•
les
antécédents
médicaux
:
la
difficulté
est
le
recueil
le
plus
exhaustif
possible
car
certaines
pathologies
chroniques
comme
le
diabète,
l’hypertension
artérielle,
l’insuffisance
coro-
narienne,
voire
la
notion
d’une
infection
par
le
virus
de
l’immunodéficience
humaine
(VIH)
peuvent
sembler
pour
le
patient
éloignées
du
problème
actuel
et
risquent
de
ne
pas
être
mentionnées.
Par
ailleurs,
des
maladies
de
l’enfance,
comme
l’eczéma,
l’asthme,
les
infections
respiratoires
à
répé-
tition
ou
la
tuberculose
risquent
d’être
oubliées
par
les
patients
âgés.
On
devra
rechercher
un
éventuel
examen
radiologique
thoracique
antérieur
afin
de
le
comparer
à
l’imagerie
actuelle
et
ainsi
orienter
la
prise
de
décision
(sta-
bilité
d’un
nodule
avec
recul
de
nombreuses
années [1]).
Il
faudra
rechercher
des
antécédents
d’allergie
en
particulier
médicamenteuse
du
fait
de
sa
valeur
médicolégale.
Un
rash
cutané,
un
œdème
de
Quincke
ou
un
choc
anaphylactique
sont
des
contre-indications
absolues
à
la
réintroduction
du
traitement
incriminé
alors
qu’une
diarrhée,
une
mycose
ou
des
vomissements
évoquent
une
intolérance
et
non
une
aller-
gie.
Le
syndrome
de
Widal
associe
une
allergie/intolérance
à
l’aspirine
à
un
asthme
et
une
polypose
nasosinusienne.
En
pneumologie,
les
allergènes
inhalés
ou
pneumallergènes
(pol-
lens,
acariens,
poils
d’animaux,
etc.)
doivent
être
recherchés
du
fait
de
leur
rôle
important
dans
l’asthme
et
la
rhinite
chronique
allergique
alors
que
les
allergènes
alimentaires
(tro-
phallergènes)
peuvent
être
impliqués
mais
dans
une
moindre
proportion
;
•les
antécédents
chirurgicaux
:
toute
chirurgie
doit
être
préci-
sée
(nom
du
chirurgien,
date
et
lieu
de
l’intervention)
afin
de
rechercher
le
compte-rendu
opératoire.
Certaines
chirurgies
vont
s’accompagner
de
traitements
médicaux
au
long
cours
comme
une
anticoagulation
en
cas
de
remplacement
valvu-
laire
par
une
valve
mécanique
ou
un
collyre
bêtabloquant,
responsables
de
bronchospasme
chez
l’asthmatique [1],
en
cas
de
glaucome
;
•les
antécédents
gynéco-obstétricaux
:
la
notion
de
fausses
couches
à
répétition
peut
orienter
vers
un
syndrome
des
anti-
phospholipides,
une
stérilité
vers
une
dilatation
des
bronches
(DDB)
sur
dyskinésie
ciliaire.
La
ménopause
est
un
facteur
de
risque
d’ostéoporose
et
de
syndrome
d’apnée
du
sommeil.
Antécédents
familiaux
Certaines
maladies
comme
la
tuberculose
se
transmettent
au
sein
d’une
famille.
Ainsi,
il
faudra
rechercher
les
notions
de
séjour
en
sanatorium
ou
en
préventorium,
de
«
voile
au
poumon
»,
de
point
de
pleurite
chez
un
membre
de
la
famille.
Certains
traits
ou
maladies
génétiques
peuvent
également
être
communs
comme
le
terrain
atopique
(eczéma,
asthme,
rhinite
chronique
allergique)
ou
la
mucoviscidose.
Traitements
La
recherche
exhaustive
des
traitements
est
essentielle
pour
trois
raisons.
Ils
vont
«
révéler
»
des
pathologies
«
oubliées
»
par
le
patient
car
pour
lui
sans
lien
apparent
avec
son
problème
respi-
ratoire
(par
exemple,
l’aspirine
à
faible
dose
en
rapport
avec
une
cardiopathie
ischémique
stentée
ou
une
artériopathie
oblitérante
des
membres
inférieurs).
Ils
peuvent
induire
une
pathologie
respi-
ratoire
(le
site
www.pneumotox.com
est
dédié
aux
complications
respiratoires
des
médicaments).
Enfin,
ils
pourront
interagir
avec
les
traitements
que
l’on
souhaite
proposer.
L’idéal
est
de
dispo-
ser
des
ordonnances
afin
de
prendre
connaissance
de
l’intégralité
des
médicaments
et
de
leurs
posologies.
Quand
on
ne
dispose
pas
de
ces
informations,
il
faut
reconnaître
que
l’enquête
peut
être
difficile
car
les
traitements
pris
de
fac¸on
routinière
depuis
des
années,
comme
les
sprays,
les
topiques
cutanés
ou
les
collyres
bêtabloquants,
sont
facilement
«
oubliés
».
De
plus,
certains
trai-
tements,
en
lien
avec
une
pathologie
considérée
par
le
patient
comme
«
honteuse
»
(non
mentionnée
spontanément
d’ailleurs)
peuvent
aussi
être
«
cachés
»
(antidépresseurs,
somnifères,
médi-
caments
favorisant
l’érection,
etc.).
Enfin,
il
faudra
rechercher
les
médicaments
en
vente
libre
tels
que
les
anti-inflammatoires
non
stéroïdiens.
Mode
de
vie
Il
faut
aborder
systématiquement
de
nombreux
aspects
de
la
vie
du
patient,
en
particulier
la
profession,
d’éventuelles
intoxications
ou
addictions,
le
statut
marital,
l’habitat,
les
loisirs,
en
particulier
les
voyages
et
les
animaux
au
domicile.
«Curriculum
laboris
»
Il
ne
faut
pas
se
contenter
de
la
dernière
profession
exercée
et
il
faudra
faire
préciser
l’ensemble
du
parcours
professionnel
et
faire
décrire
les
conditions
de
travail
de
métiers
peu
connus
qui
pourraient
être
liés
à
une
exposition
particulière
tant
les
aérocon-
taminants
potentiellement
responsables
de
maladies
respiratoires
(et
en
règle
professionnelles)
sont
variés
(les
plus
connus
:
silice,
amiante,
métaux
lourds,
isocyanates
mais
aussi
poussières
organiques
chez
les
agriculteurs).
Certaines
pathologies
comme
les
pneumoconioses,
les
asthmes
et
les
cancers
bronchiques
doivent
faire
envisager
le
recours
aux
services
de
patholo-
gies
professionnelles
afin
d’initier
d’éventuelles
mesures
de
reconnaissance.
Statut
marital
Il
doit
être
connu.
En
effet,
on
hospitalisera
un
patient
isolé
alors
qu’il
aurait
pu
rester
à
domicile
avec
un
conjoint
valide.
On
pourra
donc
être
amené
à
s’assurer
de
l’état
de
santé
des
personnes
de
l’entourage [2,
3].
Origine
géographique
et
voyages
L’origine
géographique
peut
orienter
vers
certaines
pathologies,
notamment
infectieuses.
L’Afrique,
l’Asie,
l’Europe
de
l’Est
sont
des
zones
de
forte
endémie
tuberculeuse
et
de
risque
de
souches
multirésistantes.
Il
faut
connaître
la
zone
de
résidence
ou
de
vie
dans
l’enfance,
le
pays
où
a
été
effectué
le
service
national
ou
d’éventuels
voyages
professionnel
ou
pour
les
loisirs.
Addictions
et
intoxications
Tabagisme
On
précisera
l’âge
de
début,
la
durée,
la
date
de
sevrage
éventuel.
L’intoxication
tabagique
est
mesurée
en
nombre
de
paquets-
années
(PA)
:
un
paquet
de
20
cigarettes
(20
g
de
tabac)
par
jour
pendant
un
an
correspond
à
1
PA.
Si
l’on
a
fumé
dix
cigarettes
par
jour
pendant
20
ans,
puis
40
cigarettes
par
jour
pendant
dix
ans,
on
totalisera
10
+
20
soit
30
PA.
Cette
intoxication
conditionne
le
développement
de
nombreuses
pathologies
respiratoires
dont
la
bronchopneumopathie
chronique
obstructive
(BPCO)
post-
tabagique
et
les
cancers
bronchiques.
Alcool
L’intoxication
alcoolique
est
mesurée
en
grammes
par
jour.
Une
unité
d’alcool
(un
verre
de
vin
de
10
cl
ou
5
cl
d’alcool
fort)
repré-
sente
10
g.
Une
consommation
est
considérée
comme
excessive
si
elle
dépasse
30
g
d’alcool
par
jour,
tous
les
jours.
Autres
intoxications
La
consommation
de
cannabis
est
en
progression,
en
particu-
lier
chez
les
jeunes.
Il
peut
être
fumé
sous
forme
de
joint,
inhalé
massivement
sous
forme
de
«
bang
».
La
quantification
se
fait
en
«
joint-année
»
calqué
sur
le
PA
:
un
joint
par
jour
pendant
un
an
correspond
à
un
joint-année.
Cocaïne,
héroïne,
ecstasy,
LSD
doivent
aussi
être
recherchés,
ainsi
que
leur
voie
d’administration.
2EMC
-
Pneumologie

Sémiologie
des
maladies
respiratoires 6-000-C-50
Animaux
La
présence
d’animaux
peut
être
responsable
d’allergies
respira-
toires
et
décompenser
ou
révéler
un
asthme.
Les
oiseaux
peuvent
induire
soit
une
pneumonie
atypique,
la
psittacose,
d’évolution
parfois
fatale [4],
soit
une
pneumopathie
d’hypersensibilité [5],
le
poumon
d’éleveur
d’oiseaux,
liée
à
l’inhalation
aiguë
ou
chro-
nique
d’allergènes
en
lien
avec
les
déjections
d’oiseaux
ou
les
plumes.
Loisirs
En
fonction
du
motif
de
consultation
ou
du
tableau
clinique,
la
revue
des
loisirs
peut
être
importante
:
la
pratique
du
kayak
peut
exposer
à
la
leptospirose.
L’utilisation
d’un
jacuzzi
expose
au
risque
de
pneumopathie
d’hypersensibilité
(hot
tub
lung)[5].
Histoire
de
la
maladie
Elle
repose
sur
l’analyse
des
cinq
principaux
signes
fonctionnels
(ou
symptômes)
respiratoires
:
toux,
expectoration,
hémoptysie,
douleur
thoracique
et
dyspnée,
ces
deux
derniers
étant
partagés
avec
la
sémiologie
cardiovasculaire.
Étape
relativement
simple
chez
un
patient
sans
antécédent
particulier
consultant
pour
une
symptomatologie
aiguë
bien
caractérisée,
elle
peut
être
plus
difficile
à
retracer
chez
un
patient
aux
lourds
antécédents
patholo-
giques
et/ou
présentant
une
pathologie
évoluant
depuis
plusieurs
mois,
pour
laquelle
il
a
rec¸u
de
nombreux
traitements.
Dans
ce
cas,
il
est
d’abord
essentiel
de
retracer
de
fac¸on
précise
la
chrono-
logie
des
faits
à
cause
du
risque
de
confusion
entre
les
événements
récents
et
plus
anciens.
L’analyse
rigoureuse
des
signes
fonction-
nels
est
déterminante
et
oriente,
dans
la
majorité
des
cas,
vers
les
hypothèses
diagnostiques
les
plus
vraisemblables.
Toux
La
toux
est
un
acte
réflexe,
neurogène,
de
défense
de
l’appareil
respiratoire [6].
Mécanisme
Elle
comporte
trois
phases
:
•une
phase
inspiratoire
;
•
une
phase
d’expiration
active
à
glotte
fermée
puis
;
•une
phase
d’expiration
lors
de
l’ouverture
subite
de
la
glotte
assurant
une
expulsion
à
très
fort
débit
de
l’air
et
des
sécré-
tions
contenues
dans
l’arbre
trachéobronchique.
Elle
est
le
plus
souvent
involontaire
mais
peut
être
commandée.
L’arc
réflexe
est
le
suivant
:
•
des
récepteurs
(surtout
à
l’irritation)
et
des
nerfs
afférents
(principalement
le
nerf
vague
ou
X)
provenant
en
particulier
des
régions
pharyngolaryngées,
trachéobronchiques
(éperons
de
bifurcation
des
grosses
bronches)
et
pleurales
mais
aussi
de
l’oreille
moyenne,
du
médiastin
voire
d’organes
sous-
diaphragmatiques,
envoient
les
informations
à
;
•des
centres
bulbaires
(avec
connexions
corticales)
qui
activent
;
•des
nerfs
moteurs
efférents
à
destinée
glottique,
intercostale,
diaphragmatique
et
musculaire
abdominale.
La
musculature
abdominale
joue
un
rôle
majeur
dans
le
caractère
actif
de
l’expiration
forcée.
Analyse
•
Chronologie
:
la
toux
peut
être
aiguë
(<
trois
semaines),
subai-
guë
(trois
à
huit
semaines),
le
plus
souvent
liée
à
une
pathologie
infectieuse
bronchique
ou
des
voies
aériennes
supérieures
(VAS)
(ou
une
otite
chez
le
petit
enfant)
ou
chronique
(>
huit
semaines),
imposant
toujours
la
réalisation
d’une
radiographie
thoracique.
Il
faut
en
évaluer
la
périodicité
:
annuelle
ou
en
lien
avec
les
saisons,
hebdomadaire,
pouvant
être
améliorée
le
soir
ou
les
week-ends,
suggérant
un
lien
avec
l’habitat
ou
l’activité
professionnelle,
et
l’horaire
:
matinale,
nocturne,
etc.
•
Circonstances
de
survenue
:
à
l’occasion
de
changements
de
position
(reflux
gastro-œsophagien
[RGO]
ou
pathologie
pleu-
rale)
;
lors
de
la
déglutition
(fausses
routes)
;
secondaire
à
une
irritation
pharyngée,
avec
sensation
d’écoulement
nasal
posté-
rieur
;
liée
à
l’effort,
aux
changements
de
température
(asthme).
•
Caractères
objectifs
:
elle
peut
être
productive
(toux
grasse),
de
timbre
humide,
produisant
une
expectoration
qui
peut
être
déglutie,
ce
qui
est
la
règle
chez
la
femme
et
l’enfant
(cette
toux
peut
être
inefficace,
nécessitant,
pour
permettre
l’issue
des
sécrétions,
des
manœuvres
de
kinésithérapie)
;
sèche,
de
timbre
plus
aigu,
sans
expectoration,
souvent
par
quintes
faites
de
secousses
répétitives,
asthéniantes
comme
dans
la
coqueluche
(son
caractère
irritatif
peut
autoriser
la
prescrip-
tion
d’antitussifs,
ce
qui
ne
doit
jamais
être
le
cas
pour
une
toux
productive
ou
chez
l’insuffisant
respiratoire) [7] ;
émétisante,
compatible
avec
la
coqueluche [8] ;
douloureuse,
s’accompagnant
d’un
point
de
côté
;
obnubilante,
entraînant
une
perte
de
connaissance
(on
parle
aussi
de
toux
syncopale).
Le
timbre
doit
être
analysé
:
toux
éteinte,
rauque,
bitonale,
ainsi
que
le
rythme
:
secousses
espacées
ou
quintes
pénibles.
Conséquences
de
la
toux
La
toux
peut
être
à
l’origine
de
complications
urinaires
(incon-
tinence,
surtout
chez
la
femme),
cutanées
(pétéchies
et
purpura),
digestives
(RGO,
hernie
inguinale,
rupture
de
cicatrice
chirur-
gicale),
musculosquelettiques
(fractures
costales,
augmentation
des
créatines
kinases
sériques,
rupture
des
muscles
grands
droits
de
l’abdomen),
cardiovasculaires
(perte
de
conscience
par
hypo-
tension
artérielle,
rupture
des
veines
conjonctivales
ou
nasales),
neurologiques
(céphalée
post-tussive).
Valeur
sémiologique
et
orientation
diagnostique
La
toux
des
maladies
pleurales
est
sèche,
douloureuse
aux
chan-
gements
de
position,
augmentée
à
l’inspiration
profonde.
La
toux
de
la
coqueluche
est
faite
de
quintes
prolongées,
très
pénibles,
avec
reprise
inspiratoire
bruyante
(le
«
chant
du
coq
»).
La
toux
des
maladies
laryngotrachéales
est
faite
de
quintes
sèches
et
de
timbre
rauque.
La
toux
chronique
de
la
DDB
est
ancienne
(remonte
souvent
à
l’enfance)
et
productive
(purulente).
La
toux
sèche
chronique
du
cancer
bronchique
apparue
quelques
semaines
auparavant
chez
un
patient
fumeur
peut
rame-
ner
une
expectoration
hémoptoïque.
La
toux
quinteuse,
productive
en
rapport
avec
l’alimentation
survient
soit
lors
de
troubles
de
la
déglutition
(atteinte
neurolo-
gique)
soit
en
cas
de
fistule
œsotrachéale,
le
plus
souvent
dans
un
contexte
de
cancer
de
l’œsophage.
Principales
étiologies
des
toux
chroniques
Les
trois
principales
étiologies
des
toux
chroniques
de
l’adulte [6]
sont
:
l’écoulement
nasal
postérieur,
la
toux
équivalent
d’asthme,
le
RGO.
Expectoration
Il
s’agit
de
sécrétions
anormales
par
leur
abondance
ou
par
leur
composition,
d’origine
sous-glottique,
extériorisées
lors
d’un
effort
de
toux.
Il
ne
faut
pas
confondre
l’expectoration
avec
un
crachat
salivaire
ou
avec
un
raclement
de
gorge
ramenant
des
sécrétions
d’origine
pharyngée
ou
nasosinusienne.
Mécanisme
La
remontée
des
sécrétions
bronchiques
se
fait
physiologique-
ment
en
dehors
de
la
toux
grâce
au
tapis
mucociliaire
aboutissant
à
une
déglutition
automatique
(d’où
la
valeur
du
tubage
gastrique
dans
la
recherche
des
bacilles
tuberculeux).
Analyse
•
Chronologie
:
la
date
d’apparition
(récente
ou
très
ancienne)
et
l’horaire
(diurne,
ou
à
prédominance
matinale)
seront
recher-
chés.
•
Circonstances
de
survenue
:
spontanée
ou
provoquée
par
cer-
taines
positions
ou
par
l’effort.
•
Caractères
objectifs
:
l’abondance
allant
de
quelques
crachats
espacés
jusqu’à
la
vomique
qui
est
l’issue
subite
d’un
flot
de
pus
due
à
l’effraction
dans
une
bronche
d’une
collection
purulente,
à
partir
d’un
abcès
du
poumon
le
plus
souvent.
Cette
vomique
peut
être
fractionnée.
D’aspect,
elle
est
:
EMC
-
Pneumologie 3

6-000-C-50 Sémiologie
des
maladies
respiratoires
◦
translucide
ou
blanche,
filante
et
aérée
:
elle
évoque
la
salive
;
◦
transparente
et
fluide
:
elle
est
dite
séreuse
;
◦
blanche
ou
grisâtre,
plus
épaisse
:
muqueuse
;
◦
blanc
rosé,
mousseuse,
saumonée
dans
l’œdème
pulmonaire
;
◦
jaunâtre
:
mucopurulente
;
◦
verte
:
purulente
;
◦
rouge,
sanglante
aérée
:
hémoptoïque.
L’odeur
est
absente
ou
fétide,
faisant
évoquer
alors
une
infection
à
germes
anaérobies.
Conséquences
de
l’expectoration
Libératrice,
c’est
la
«toilette
bronchique
»
des
patients
atteints
de
DDB
;
suffocante
lors
des
grandes
vomiques.
Valeur
sémiologique
et
orientation
diagnostique
Il
s’agit
d’un
symptôme
banal.
Après
avoir
éliminé
un
écoulement
nasal
postérieur
en
rapport
avec
une
pathologie
nasosinusienne,
une
expectoration
bien
décrite
peut
être
très
évo-
catrice
de
certaines
pathologies
:
•
dans
la
DDB,
elle
est
chronique,
matinale,
provoquée
par
les
changements
de
position,
très
abondante
(bronchorrhée
matinale
de
plusieurs
dizaines
de
mililitres
par
jour),
mucopu-
rulente,
parfois
hémoptoïque
;
•
dans
la
pneumonie
franche
lobaire
aiguë
à
pneumocoque,
elle
est
peu
abondante,
nummulaire,
de
couleur
«
rouille
»,
vis-
queuse,
chez
un
adulte
jeune
venant
de
ressentir
un
point
de
côté
violent
suivi
d’un
grand
frisson
et
d’un
pic
fébrile
à
40 ◦C
;
•
dans
l’asthme,
elle
prend
parfois
l’aspect
d’une
expectoration
muqueuse
abondante,
aiguë,
aérée
dans
laquelle
on
voit
des
grains
opalescents,
«
tapioca
cuit
»
:
c’est
le
«
crachat
perlé
»
de
Laënnec,
qui
termine
une
grande
crise
de
dyspnée
avec
siffle-
ments
expiratoires
;
•
dans
l’œdème
aigu
du
poumon
cardiogénique,
elle
est
aiguë,
abondante,
aérée,
rose
saumonée,
accompagnant
une
crise
dys-
pnéique
croissante,
angoissante,
survenant
chez
un
patient
en
orthopnée
;
•
dans
la
bronchite
chronique,
elle
est
peu
abondante,
muqueuse
(parfois
mucopurulente),
chez
un
patient
tabagique
se
plai-
gnant
d’une
toux
et
d’une
expectoration
plus
de
trois
mois
par
an,
plus
de
deux
années
consécutives.
Toute
modification
durable
de
la
toux
ou
de
l’expectoration
doit
alerter
et
faire
rechercher
un
cancer
bronchique.
Hémoptysies
C’est
le
rejet
par
la
bouche,
lors
d’un
effort
de
toux,
de
sang
provenant
de
l’étage
sous-glottique
de
l’arbre
respiratoire [9].
Mécanisme
On
oppose
les
saignements
d’origine
artérielle
pulmonaire,
à
basse
pression,
rarement
abondants,
et
les
saignements
plus
fréquents
d’origine
systémique
à
haute
pression
(artères
bron-
chiques),
faits
de
sang
rouge
vif,
pouvant
être
abondants
et
mettre
en
jeu
le
pronostic
vital.
Analyse
•Chronologie
:
on
en
précisera
l’ancienneté
et
l’horaire.
•
Circonstances
de
survenue
:
brutalement
ou
annoncée
par
des
prodromes
:
chatouillements
laryngés,
sensation
de
chaleur
rétrosternale,
saveur
métallique
dans
la
bouche,
angoisse,
lipo-
thymies.
•
Caractères
objectifs
:
l’abondance
doit
être
précisée
en
s’aidant
d’objets
simples
de
quantification
:
cuillère
à
café,
cuillère
à
soupe,
verre,
bol,
etc.
L’hémoptysie
de
petite
abondance
(<
50
ml)
est
la
plus
fréquente,
elle
est
d’aspect
variable
:
rejet
d’une
petite
gorgée
de
sang
rouge,
simples
stries
sanglantes
dans
un
crachat
muqueux
ou
purulent,
crachat
hémoptoïque
noirâtre
et
visqueux.
Même
unique
et
minime,
ce
saignement
impose
le
même
bilan
étiologique
qu’une
hémoptysie
plus
abondante.
L’hémoptysie
de
moyenne
abondance
correspond
à
un
rejet
de
50
à
200
ml
de
sang
environ.
Il
est
rutilant,
spumeux,
aéré,
plus
ou
moins
mêlé
de
crachats.
L’examen
physique
peut
montrer
un
patient
pâle,
angoissé,
couvert
de
sueurs
et
tachycarde.
L’hémoptysie
de
grande
abondance
est
d’installation
brutale
mais
parfois
précédée
d’épisodes
moins
abondants.
Son
volume
est
supérieur
à
200
ml/h
ou
supé-
rieur
à
500
ml/j.
Il
existe
des
signes
d’encombrement
voire
d’asphyxie.
Un
traitement
d’urgence
s’impose,
reposant
prin-
cipalement
sur
l’embolisation
artérielle
qui
consiste
à
obturer
par
voie
endovasculaire
les
vaisseaux
responsables
du
saigne-
ment.
L’hémoptysie
cataclysmique
est
mortelle
en
quelques
secondes.
Conséquences
La
majeure
partie
des
hémoptysies
est
de
faible
ou
moyenne
abondance.
L’hémoptysie
est
un
signe
angoissant
qui
inquiète
et
fait
généralement
consulter
rapidement.
L’insuffisance
res-
piratoire
aiguë
est
exceptionnelle,
et
est
secondaire
soit
à
la
grande
abondance
de
l’hémoptysie
soit,
en
cas
d’hémoptysies
moins
abondantes,
à
une
insuffisance
respiratoire
chronique
associée.
Le
patient
ne
peut
pas
être
en
état
de
choc
hémorra-
gique
car
il
sera
auparavant
asphyxique
et
décédera
avant
de
se
choquer.
Diagnostics
différentiels
d’une
hémoptysie
Il
faut
s’assurer
de
la
réalité
de
l’hémoptysie
et
éliminer
une
hématémèse
survenant
lors
d’efforts
de
vomissements.
Le
sang
est
plus
noir,
non
aéré,
mêlé
de
caillots
et
d’aliments.
L’hémoptysie
peut
être
précédée
de
prodromes
digestifs
(nausées,
douleurs
épi-
gastriques)
et
sera
suivie
d’un
melæna
mais
celui-ci
peut
aussi
être
observé
après
une
hémoptysie
abondante
en
partie
déglu-
tie
;
d’une
épistaxis
en
faisant
préciser
au
patient
s’il
a
ressenti
un
écoulement
pharyngé
postérieur
précédant
l’extériorisation
de
sang
par
la
bouche
et
s’il
y
a
eu
un
véritable
effort
de
toux.
L’examen
de
la
sphère
ORL
est
indispensable
;
une
hémosialor-
rhée
qui
est
la
présence
de
traces
de
sang
dans
la
salive,
par
plaie
ou
ulcération
au
sein
de
la
cavité
buccale,
dont
l’inspection
est
indispensable
devant
toute
suspicion
d’hémoptysie.
Ce
diagnos-
tic
différentiel
n’est
pas
toujours
facile.
On
peut
être
en
présence
d’une
hémoptysie
abondante
en
partie
déglutie
et
vomie
ou
d’une
hématémèse
inhalée
et
expectorée.
La
survenue
dans
les
jours
suivant
l’hémoptysie
de
quelques
crachats
de
moins
en
moins
abondants
passant
du
rouge
rutilant
initial
à
un
aspect
noirâtre
(la
queue
de
l’hémoptysie)
a
une
grande
valeur
rétros-
pective.
Quoi
qu’il
en
soit,
une
hémoptysie
nécessite
toujours,
sauf
circonstances
particulières,
la
réalisation
d’une
endoscopie
bronchique.
Causes
d’hémoptysies
Les
principales
causes
d’hémoptysies
sont
:
aspergillose,
bacille
de
Koch
(BK)
(tuberculose),
cancer
bronchique,
DDB,
embolie
pul-
monaire
(EP).
En
France,
le
cancer
bronchique
doit
être
évoqué
en
premier,
surtout
s’il
s’agit
d’un
patient
fumeur.
Le
plus
sou-
vent,
les
hémoptysies
sont
répétées,
mêlées
à
une
expectoration
mucopurulente.
La
deuxième
cause
à
envisager
est
la
tuberculose
pulmonaire,
l’hémoptysie
pouvant
en
être
révélatrice.
Le
diagnos-
tic,
suspecté
devant
des
anomalies
radiographiques
prédominant
en
règle
aux
sommets,
est
confirmé
par
la
découverte
de
mycobac-
téries
tuberculeuses
dans
les
prélèvements
(expectoration,
tubage
gastrique
ou
lavage
bronchiolo-alvéolaire
[LBA]).
Les
expectora-
tions
purulentes
de
la
DDB
s’accompagnent
parfois
d’hémoptysies
qui
peuvent
être
très
abondantes.
Dans
l’EP,
on
peut
observer
un
crachat
sanglant
noirâtre
(jus
de
pruneau)
dans
les
heures
qui
suivent
des
manifestations
aiguës
respiratoires
(douleur,
dys-
pnée,
etc.)
chez
un
patient
alité,
un
opéré
ou
une
accouchée.
Il
existe
de
nombreuses
autres
causes
comme
l’aspergillose,
mycé-
tome
aspergillaire
développé
dans
des
cavités
parenchymateuses
détergées
(emphysème,
tuberculose,
séquelles
fibrosantes
de
sar-
coïdose,
etc.),
les
pneumonies
nécrosantes,
etc.
Aucune
cause
n’est
retrouvée
dans
15
%
des
cas.
On
dit
qu’elle
est
cryptogénétique.
Un
angioscanner
thoracique
et
une
fibroscopie
bronchique
sont
réalisés
en
urgence
afin
de
localiser
le
territoire
hémorragique,
de
déterminer
le
diagnostic,
et
de
cartographier
les
artères
bron-
chiques
en
vue
d’une
éventuelle
embolisation.
Douleur
thoracique
Définition,
mécanisme
Les
poumons
n’ayant
pas
d’innervation
sensitive,
les
douleurs
thoraciques
sont
liées
à
des
atteintes
de
la
paroi
(muscles,
os
ou
4EMC
-
Pneumologie

Sémiologie
des
maladies
respiratoires 6-000-C-50
articulations),
de
la
plèvre,
du
cœur
et
des
gros
vaisseaux
(péri-
carde,
myocarde,
aorte),
de
l’œsophage,
voire
à
la
projection
de
douleurs
d’organes
sous-diaphragmatiques
(vésicule
biliaire,
esto-
mac,
pancréas,
reins,
appendice
iléocæcal).
Analyse
•Chronologie
:
on
précisera
le
caractère
aigu,
l’heure
pouvant
être
précisée
tant
l’installation
est
subite
;
chronique,
souvent
d’apparition
insidieuse
;
la
durée,
allant
de
quelques
secondes
à
une
douleur
continue
;
l’évolution,
progressive
ou
régressive
ou
fluctuante.
•
Circonstances
de
survenue
:
à
l’effort,
elle
évoque
une
ori-
gine
coronarienne,
surtout
si
elle
régresse
au
repos
ou
à
la
prise
de
trinitrine
sublinguale.
Une
majoration
lors
de
la
toux,
des
mouvements
et
à
l’inspiration
profonde
évoque
une
origine
pleurale.
La
reproduction
ou
l’exacerbation
à
la
palpa-
tion
oriente
vers
une
origine
pariétale
(toutefois,
des
douleurs
pleurales
peuvent
être
modérément
reproduites
à
la
palpa-
tion
ou
à
la
percussion
thoracique).
Une
douleur
associée
à
un
syndrome
fébrile
avec
ou
sans
frissons
évoquera
une
pneumonie.
•
Caractères
objectifs
:
le
siège
devra
être
précisé
si
possible
en
montrant
du
doigt
la
zone
douloureuse.
Les
irradiations
doivent
être
recherchées,
vers
la
mandibule,
les
épaules
;
ou
bien
la
douleur
est
transfixiante,
épigastrique,
etc.
On
précisera
:
◦
le
type
:
douleur
constrictive,
en
coup
de
poignard,
en
éclair,
à
type
de
brûlure
;
◦
l’intensité
:
en
évaluant
la
douleur
à
l’aide
d’une
échelle
numérique
ou
visuelle
analogique.
Il
faut
préciser
si
elle
est
responsable
de
réveils
nocturnes
ou
nécessite
la
prise
d’antalgiques
et
leur
type
(palier
1,
2
ou
3
de
l’Organisation
mondiale
de
la
santé).
Valeur
sémiologique
et
orientation
diagnostique
Hormis
les
poumons,
non
innervés,
toutes
les
structures
thora-
ciques
sus-diaphragmatiques
peuvent
être
à
l’origine
de
douleurs.
Il
faut
ajouter
à
cela
les
douleurs
induites
par
des
organes
sous-diaphragmatiques.
Ces
douleurs,
en
particulier
d’origine
car-
diaque,
seront
détaillées
dans
la
sémiologie
se
rapportant
à
ces
organes.
Bien
décrite,
la
douleur
thoracique
(ou
point
de
côté)
a
l’intérêt
de
désigner
le
côté
atteint,
d’être
un
des
principaux
signes
révélateurs
d’une
maladie
respiratoire,
comme
le
«coup
de
poignard
»initial,
brutal
de
la
pneumonie
franche
lobaire
aiguë
ou
de
certaines
embolies
pulmonaires
(réaction
pleurale
associée
à
ces
affections)
;
le
point
de
côté
aigu,
parfois
atroce
et
durable
des
maladies
de
la
plèvre
à
leur
phase
de
début
(pneumothorax,
pleurésie
ou
pleuropneumonie)
;
le
point
de
côté
lancinant
et
lentement
progressif
de
certains
cancers
bronchopul-
monaires
ou
pleuraux
(mésothéliome).
Les
affections
pariétales,
fréquentes,
sont
évoquées
devant
une
anomalie
évidente
à
la
palpation.
Noter
que
la
toux,
en
particulier
aiguë,
peut
être
à
l’origine
de
douleurs
pariétales,
plutôt
d’origine
musculaire.
Une
douleur
dorsale
et
médiane
fera
rechercher
une
anomalie
vertébrale.
Dyspnée
Elle
se
définit
comme
une
gêne
respiratoire
subjective
ressentie
par
le
patient
et
entraînant
des
modifications
visibles
de
la
ven-
tilation.
La
respiration
normale
comporte
une
inspiration
active
et
une
expiration
passive,
un
peu
plus
longue
que
l’inspiration
;
ces
cycles
se
succèdent
à
la
fréquence
de
12
à
16
par
minute,
sans
pause.
Analyse
•
Chronologie
:
on
distingue
la
dyspnée
aiguë,
récente,
paroxys-
tique,
posant
souvent
un
problème
de
prise
en
charge
urgente
;
la
dyspnée
chronique,
permanente,
ancienne.
On
précisera
d’éventuelles
modifications
récentes,
l’horaire
et
la
périodicité.
•
Circonstances
de
survenue
:
on
recherchera
en
particulier
les
liens
avec
l’effort,
un
état
infectieux,
un
écart
récent
de
régime
hyposodé,
un
traumatisme,
la
position,
une
inhalation
toxique
ou
allergénique.
Tableau
1.
Classification
de
la
New
York
Heart
Association
de
la
dyspnée.
Classe
I
Aucune
limitation
des
activités
physiques
Classe
II
Dyspnée
lors
d’activités
physiques
importantes
Classe
III
Dyspnée
lors
des
efforts
de
la
vie
courante
Classe
IV Dyspnée
au
repos,
accentuée
par
le
moindre
effort
•
Caractères
objectifs
:
◦
l’apnée
est
un
arrêt
respiratoire
;
◦
la
bradypnée
un
ralentissement
du
rythme
respiratoire
;
◦
la
tachypnée
une
augmentation
de
la
fréquence
respiratoire
(FR)
;
◦
l’hyperpnée
une
augmentation
de
la
ventilation
par
minute
;
◦
la
polypnée
une
respiration
rapide,
éventuellement
superfi-
cielle
;
◦l’orthopnée
une
dyspnée
survenant
en
décubitus
dorsal
complet,
améliorée
par
la
verticalisation
du
thorax
;
◦
l’intensité
doit
être
quantifiée
par
rapport
à
l’effort
(nombre
d’étages
ou
de
marches
montés,
marche
en
terrain
plat,
mon-
tée
des
côtes,
efforts
de
la
vie
courante).
Pour
une
dyspnée
de
décubitus,
on
peut
préciser
le
nombre
d’oreillers
néces-
saires
pour
être
soulagé.
Afin
de
standardiser
son
intensité
en
fonction
de
l’effort,
plusieurs
échelles
de
dyspnée
ont
été
élaborées
comme
la
classification
de
la
New
York
Heart
Association
(NYHA)
(Tableau
1)
;
◦
la
FR
est
mesurée
sur
un
minimum
de
30
secondes
en
évitant
que
le
patient
ne
parle
et
en
évitant
de
le
prévenir
de
cette
mesure
(risque
de
modification
liée
à
l’anxiété).
On
peut
la
mesurer
à
la
fin
de
l’auscultation
cardiorespiratoire
ou
chez
un
patient
allongé,
en
observant
la
cinétique
abdominale
;
◦
le
temps
ventilatoire
:
on
distingue
la
dyspnée
inspira-
toire
en
rapport
avec
un
obstacle
à
la
pénétration
de
l’air,
s’accompagnant
souvent
de
bruits
inspiratoires
spontané-
ment
audibles
:
cornage
laryngé,
bruit
inspiratoire
intense,
plutôt
de
tonalité
grave
;
wheezing
ou
stridor,
sifflement
ins-
piratoire
plutôt
de
tonalité
aiguë
;
◦une
dyspnée
expiratoire
se
traduit
par
une
expiration
active,
un
temps
expiratoire
allongé.
Elle
peut
être
associée
à
une
hyperinflation
thoracique
;
◦
le
timbre
peut
être
sifflant
(sibilant)
ou
rauque
;
◦
les
signes
d’accompagnement
possibles
sont
la
cyanose,
les
troubles
de
la
voix,
des
signes
de
détresse
respiratoire
:
pincement
(battement)
des
ailes
du
nez,
signes
de
tirage
(dépression
inspiratoire
sus-sternale,
de
mise
en
jeu
des
muscles
sus-claviculaires
et
intercostaux).
Valeur
sémiologique
et
orientation
diagnostique
C’est
un
signe
fonctionnel
retrouvé
dans
de
très
nombreuses
maladies
pouvant
toucher
l’appareil
respiratoire,
l’appareil
circu-
latoire,
l’appareil
neurologique
(commande
ventilatoire),
ou
le
sang
(anémie).
C’est
donc
un
signe
d’alarme
important
mais
de
signification
très
générale.
•
La
dyspnée
aiguë
inspiratoire
est
la
dyspnée
des
obstacles
hauts
situés
(larynx,
trachée,
voire
grosses
bronches).
Dans
les
causes
ORL,
elle
est
souvent
d’origine
laryngée,
avec
un
rythme
normal
ou
ralenti.
Tirage,
et
surtout
cornage
et
modi-
fications
de
la
voix
(dysphonie)
orientent
vers
une
atteinte
du
larynx.
Chez
l’enfant,
les
causes
sont
principalement
les
laryngites
virales,
la
rougeole,
l’inhalation
d’un
corps
étran-
ger
et,
exceptionnellement
maintenant,
la
diphtérie
(croup
laryngé).
Chez
l’adulte,
l’œdème
de
Quincke
(allergique)
et
la
pathologie
tumorale
(cancer
du
larynx)
sont
les
deux
princi-
pales
causes.
Dans
les
causes
sous-glottiques,
elle
est
d’origine
trachéale
avec
sifflement
(wheezing).
On
recherche
alors,
par
endoscopie,
une
sténose
(souvent
postintubation)
ou
un
can-
cer
comprimant
ou
envahissant
la
trachée
ou
les
bronches
principales.
•
La
principale
cause
de
dyspnée
aiguë
expiratoire
est
l’asthme
paroxystique,
mais
la
dyspnée
y
est
aussi
inspiratoire.
Il
s’y
asso-
cie
des
râles
sibilants
à
l’auscultation.
La
répétition
des
crises
est
caractéristique.
EMC
-
Pneumologie 5
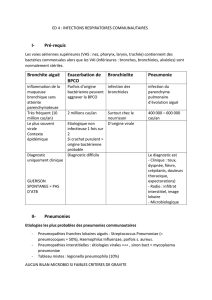
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%