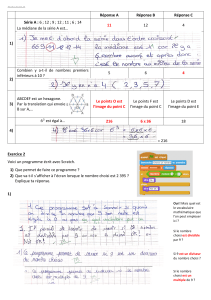
Diapositive 1

1
Asthme pédiatrique
Dr I. Rochat
Unité de Pneumologie pédiatrique
Hôpital des Enfants, Genève
26.03.2009
Plan
S’agit-il d’un asthme? Définition(s)
Des phénotypes asthmatiques à la temporalité des
symptômes
Comment investiguer?
Comment traiter?
Recommandations de la SGPP/SAPP 2004
Conclusions
Définition
Absence d’une définition idéale et exhaustive
Définition clinique:
•Présence de symptômes: toux, wheezing, dyspnée
•Obstruction variable des voies aériennes
•Hyperréactivité bronchique
•Inflammation des voies aériennes
Chez l’enfant
Maladie hétérogène
Obstruction des voies
aériennes,
toux, wheezing
Mécanismes
physiopathologiques Etiologies
Pronostic Variabilité de la réponse
au traitement
+
=
Phénotypes asthmatiques
Kuehni, Swiss Med Wkly 2005;135
Diagnostic dans la durée
Tucson Children’s Respiratory Study
Transient Early:
altération structurelle
et/ou fonctionnelle
dès la naissance
Persistent: altération
fonctionnelle installée
dès 6 ans
Morgan, Amer J Respir Crit Care Med 2005;172

2
MAAS (Manchester Asthma and
Allergy Study)
Persistent: fonctions
normales à la naissance
Altération des fonctions
pulmonaires déjà à 3 et à
5 ans
Lowe, Amer J Respir Crit Care Med 2005;171
Distinction entre les phénotypes
Stein, Thorax 1997;52
Phénotypes
non exclusifs
Déterminés
par l’évolution
Utilité clinique
quotidienne?
Nouvelle approche: diagnostic temporel
Wheezing épisodique (viral):
IVRS
« Multiple trigger » wheeze:
ERS Task Force 2008
Wheezing épisodique:
•Symptômes obstructifs épisodiques souvent déclenchés
par une IVRS
•Pas de symptôme entre les épisodes
•Agents infectieux: RSV, rhinovirus, coronavirus,
metapneumovirus, adenovirus, parainfluenza
•Saisonnalité
•Facteurs de risque: sévérité du 1er épisode
atopie
prématurité
tabagisme passif
« Multiple trigger » wheeze:
•Exacerbations et présence de symptômes entre les
épisodes
•Inflammation persistante des voies aériennes
Townshend, BMJ 2007;335
•Multiples facteurs déclenchant: IVRS
allergènes
pleurs, rire, exercice
froid, vapeur
tabagisme passif
Durée vs temporalité
OUTCOME TEMPORALITE
Transient early wheezing
Persistent wheezing
Late onset wheezing
Wheezing épisodique
Wheezing épisodique
Wheezing épisodique
Multiple trigger wheeze
Multiple trigger wheeze
Multiple trigger wheeze

3
Risques de récidive
Paediatrica 2004;15
Risques de persistance
Castro-Rodriguez,
Amer J Respir Crit Care Med 2000;162
Paediatrica 2004;15
Comment investiguer?
Spirométrie: dès 5 ans
•Evaluation et sévérité de
l’atteinte obstructive
•Réversibilité post
bronchodilatateurs?
•Adaptation du traitement
NO exhalé: dès 4-6 ans
•par l’inflammation
d’origine allergique
•après corticoïdes
inhalés
•Norme < 12 ans:
5-15ppb
Investigations (2)
Dépistage des allergies si anamnèse + ou atopie
familiale
•Prick tests
•> 2 ans: Phadiatop (graminées, arbres, herbacées,
moisissures, acariens I, chat)
Rx du thorax: atteinte sévère ou suspicion d’un
autre diagnostic

4
Autres investigations
Test de bronchoprovocation:
•directe: métacholine
•indirecte: mannitol, effort
Mesure des résistances par oscillation: dès 3 ans
Body plethysmography: mesure de VmaxFRC chez le
petit enfant
•Recherche
Comment traiter?
« La prise en charge optimale des maladies respiratoires
obstructives de l’enfant est l’un des défis les plus difficiles
de la pneumologie pédiatrique » Bush, Paediatr Respir Rev 2004;5
Multiple trigger
wheeze induit par de
multiples facteurs
déclenchant
Atopie
Episodic wheeze
induit par les virus
Pas d’atopie
ZONE
GRISE
Adapter le traitement au diagnostic
But du traitement
Obtenir et maintenir le contrôle des symptômes
pour de longues périodes:
•Symptômes diurnes < 2X/semaine
•Pas de symptôme nocturne
•Pas d’exacerbation
•Activité normale
•Fonctions pulmonaires normales
Traitement par paliers selon le niveau de contrôle
(GINA 2006)
Wheezing épisodique
2 inhalés de courte durée d’action
Prévention: tabagisme passif, allaitement
Corticoïdes: bénéfices controversés
•systémiques: crise modérée à sévère
•inhalés: épisodes fréquents, sévères, atopie familiale
LTRA: réduction possible des exacerbations et de la
sévérité des symptômes
Evidences de niveau faible uniquement!
Asthme > 5 ans
Barben, Forum Med Suisse 2008;8(26-27)
Enfant préscolaire <5 ans, multiple trigger
β2 mimétiques longue durée non autorisés avant 4 ans
LTRA: cas particuliers, observance thérapeutique
Palier 2 corticostéroïdes en inhalation à faible dose
(low dose preventer) (max.100-250mcg/jour) à titre préventif; 2è choix LTRA
Palier 4 Adresser au spécialiste
(high dose) corticostéroïdes inhalés fortement dosés à but
préventif avec retenue (max. 400-800mcg/j)

5
Equipotence des stéroïdes inhalés
Bateman, Eur Respir J 2008:31
Dispositifs d’inhalation
Chambres
d’inhalation: Avec masque jusqu’à 3 ans
Avec embout buccal dès que
possible
Dispositifs d’inhalation
Poudres sèchesNébuliseur-compresseur
Recommandations suisses: évaluation
Barben, Forum Med
Suisse 2008;8(25)
«Recommandations » suisses:
traitement
Adapté de Kuehni, Swiss Med Wkly 2005;135
Multiple trigger Wheezing épisodique
Conclusion
Asthme pédiatrique constitué de différents
phénotypes déterminés rétrospectivement
Nouvelle approche temporelle: wheezing
épisodique vs « multiple trigger » wheeze
Importance des facteurs de risque
Manque d’évidences scientifiques pour le
traitement des enfants < 5 ans
 6
6
1
/
6
100%
![[à supprimer] L`électronique analogique : le Trigger de Schmitt http](http://s1.studylibfr.com/store/data/005256093_1-d077aa204d9605ab9cd0c07f9fc1007a-300x300.png)