Rapport Implantation CL en endoscopie digestive VF

1
C
HECK
-
LIST
« S
ECURITE DU PATIENT
EN ENDOSCOPIE DIGESTIVE
»
Evaluation de son utilisation sur une région donnée

RéQua-HAS – Check-list en endoscopie digestive, Questionnaire sur l’utilisation et l’implantation 2
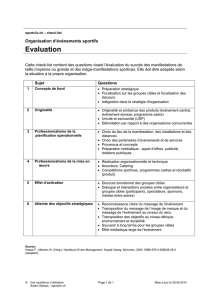
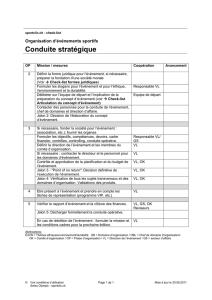
Sommaire

RéQua-HAS – Check-list en endoscopie digestive, Questionnaire sur l’utilisation et l’implantation 3
E
TUDE SUR L
’
IMPLANTATION ET L
’
UTILISATION DE LA CHECK
-
LIST
« S
ECURITE DU PATIENT EN ENDOSCOPIE DIGESTIVE
»
Résumé
Dans le cadre de sa politique d’amélioration de la qualité et de la sécurité des soins, la HAS
recommande l’utilisation d’une check-list (CL) « Sécurité du patient au bloc opératoire »,
programme facile à mettre en œuvre et qui a fait la preuve de manière convaincante, de son
efficacité en termes de diminution de la morbi-mortalité post opératoire. Cette fiche peut servir de
support à l’équipe médico-soignante pour vérifier de manière croisée, un certain nombre de points
clefs et partager des informations essentielles concernant le patient. Néanmoins, cette CL telle
que proposée suite aux publications internationales, concernait essentiellement les interventions
chirurgicales. Aussi, la HAS et la Société Française d’Endoscopie Digestive (représentant la
Fédération des Spécialistes de l’Appareil Digestif) ont proposé un format approprié aux actes
d’endoscopie digestive – juin 2011.
Quelques mois après sa mise en œuvre et comme convenu avec les professionnels, la HAS a
procédé à une évaluation de son implantation et de son utilisation sur une région donnée et dans
ce but, a mandaté le Réseau Qualité des établissements de santé de Franche-Comté (REQUA)
pour réaliser ce travail dans cette région. Cette étude a comporté deux volets : une enquête
déclarative sur l’ensemble des établissements (avec un volet d’équipe et un volet individuel) et une
observation des pratiques sur un échantillon représentatif d’établissements.
Plus des 2/3 des professionnels qui l’utilisent, considèrent la check-list « Sécurité du patient en
endoscopie digestive », comme un programme utile pour améliorer la sécurité des patients en
endoscopie digestive – notamment afin d’optimiser le partage des informations et la vérification de
points considérés essentiels par la SFED, avant toute endoscopie. La réalisation de la check-list
est reconnue comme une opportunité pour éviter les erreurs ou les dysfonctionnements lors de la
réalisation d’une endoscopie. Ils considèrent aussi plus que majoritairement que ce type de
programme est susceptible de renforcer les liens au sein de l’équipe et contribue à développer un
« climat » sécurité.
L’enquête réalisée montre que la check-list a une diffusion importante en Franche-Comté puisque
seulement quelques mois après avoir été recommandée par la SFED et la HAS, 85 % des
établissements déclarent l’utiliser toujours (54%) ou souvent (31%). Toutefois, près de la moitié
des établissements estiment ne pas avoir été assez informés sur la check-list, qui n’a pas fait
toujours l’objet d’une présentation aux équipes avant sa mise en place. Dans les établissements
dans lesquels la check-list est utilisée, elle ne l’est pas toujours systématiquement (notamment
pour les actes réalisés sans anesthésie). Des critiques sont rapportées concernant les modalités
de renseignement de la check-list et parfois la pertinence des items eux-mêmes.
Si la CL est finalement connue des professionnels et reconnue comme vraisemblablement utile,
elle n’est pas pour autant utilisée de manière optimale. La check-list est souvent considérée
comme un document administratif (supplémentaire) à remplir, qui entraîne une perte de temps ou
tout du moins ralentit l’activité. Elle n’est toutefois pas vécue comme une remise en cause des
compétences professionnelles. La désignation d’un coordonnateur, le plus souvent infirmier,
entraîne les professionnels à s’interroger sur les responsabilités de chacun. Il persiste lors de la
procédure check-list, un cloisonnement entre équipe anesthésique et équipe endoscopique, ou
entre personnel médical et personnel infirmier, ce qui entraîne un frein important sur l’oralité
nécessaire à la procédure. Ceci explique vraisemblablement que beaucoup d’équipes ne pensent
pas que la check-list permette à ce jour d’améliorer suffisamment le partage d’informations. En
effet, la philosophie de la check-list, devant permettre un « partage entre les membres de l'équipe
et une vérification croisée de points critiques », n’est pas suffisamment appliquée. L’implication
paramédicale semble légèrement plus importante, mais est forcément limitée à certains items.
Ainsi, seuls les items à vérifier auprès du patient font réellement et quasi systématiquement l’objet
d’une verbalisation, quelques fois même plusieurs fois (identité, préparation…), ce qui laisse

RéQua-HAS – Check-list en endoscopie digestive, Questionnaire sur l’utilisation et l’implantation 4
supposer un manque d’organisation. En revanche, lors du renseignement des critères plus
« médicaux » de la CL, on constate le caractère très limité des échanges entre les différents
professionnels (et notamment entre endoscopiste et anesthésiste) sur la vérification des points
critiques (antibioprophylaxie…), l’existence et la gestion de situations spécifiques (antiagrégants
plaquettaires…), ou les prescriptions pour les suites immédiates – la plupart des professionnels
faisant confiance à la gestion en amont de ces éléments lors des consultations gastro-
entérologique et anesthésique. Néanmoins, cette garantie ne peut être considérée comme
absolue, comme en témoigne l’interception par la check-list de dysfonctionnements, rapportée
dans 3 services sur 11.
L’ambivalence de certains items est soulignée comme un problème important (items positifs-
négatifs, n°4, 7 et 8). Si certaines équipes ont compris qu’il ne fallait cocher sur la check-list que
les items ayant fait l’objet d’une vérification croisée, d’autres cochent de manière systématique,
voire complaisante l’ensemble des critères.
On observe dans l’enquête déclarative peu de différences entre les différentes catégories de
professionnels, mais le faible nombre de personnel d’anesthésie ayant répondu limite la
significativité de ces résultats. En revanche, la comparaison entre professionnels du public et du
privé montre que les professionnels des établissements privés identifient davantage de freins que
ceux des établissements publics.
Enfin, l’étude telle que réalisée ne permet pas de juger formellement de l’impact de la mise en
place de la check-list. Toutefois, certaines équipes disent avoir détecté à différentes reprises des
dysfonctionnements (préparation inadéquate) ou évité des erreurs (problèmes liés aux
anticoagulants) grâce à l’utilisation de la check-list.
A partir de ce constat, diverses propositions peuvent être faites, concernant à la fois la check-list
en endoscopie digestive mais aussi les autres check-lists proposées par la HAS :
développer l’Information des professionnels sur l’intérêt et les objectifs de tels
programmes d’amélioration de la qualité et de la sécurité des pratiques, type check-list ;
proposer des démarches destinées à favoriser leur appropriation par les différentes
catégories de professionnels impliqués (endoscopiste, anesthésiste et IADE, IDE et
IBODE, encadrement soignant, direction) ;
inciter les équipes à réfléchir sur l’organisation à mettre en œuvre pour favoriser ce
mode de travail collaboratif, utilisant entre autres démarches des supports type check-
list ;
mettre en avant le leadership indispensable au niveau de la structure interventionnelle
et en salle d’endoscopie en particulier, pour porter ces dynamiques sécurité ;
faire évoluer les items de la check-list sur le fond (davantage technique ?) et la forme
(pour en améliorer l’appropriation) tant au niveau national que local (favoriser les
adaptations), pour apporter une réelle plus value aux pratiques, libérant les
professionnels d’un volet cognitif fastidieux pour leur permettre de se consacrer aux
aspects techniques des actes à réaliser ;
développer les revues d’analyse des dysfonctionnements détectés lors de l’utilisation
de la check-list, ou à l’occasion des incidents ou accidents survenus en cours
d’endoscopie ;
définir avec l’aide des sociétés savantes (SFED) une méthodologie pour évaluer et
améliorer l’utilisation de la check-list et son impact réel, notamment au niveau des
établissements.

RéQua-HAS – Check-list en endoscopie digestive, Questionnaire sur l’utilisation et l’implantation 5
Rapport d’évaluation
C
ONTEXTE
Les soins chirurgicaux constituent depuis plus d’un siècle une composante essentielle des soins
de santé partout dans le monde (234 millions d’interventions par an dans le monde)
1
. Ces soins
entraînent une part non négligeable de décès (0,5 à 5 %) et de complications postopératoires
(environ 25 %), qui s’avèrent dans la moitié des cas évitables, car liés à des dysfonctionnements
dans l’organisation des soins, l’information du patient ou le respect des protocoles. Face à ce
constat, l’Organisation Mondiale de la Santé a lancé en 2008 le programme « Safe Surgery Saves
lives »
2
, qui avait pour but de réduire les taux de complications et de décès postopératoires, en
renforçant l’implication des équipes afin d’améliorer la sécurité du patient en chirurgie.
Ce programme a conduit à la mise en place d’une check-list, outil simple et facile à mettre en
œuvre, qui a été testé dans plusieurs pays et dont des études publiées récemment ont montré
l’efficacité
3
,
4
. La HAS et les représentants des professionnels travaillant au bloc opératoire, en
association avec les représentants des patients, ont adapté cette check-list au contexte français, et
l’ont appelé « Check-list Sécurité du patient au bloc opératoire ». La certification des
établissements de santé a rendu obligatoire, à partir du 1
er
janvier 2010, la mise en place de ces
outils. Dans le cadre de l’accréditation, la mise en place de la check-list et l’étude de sa mise en
œuvre font partie du programme inter-spécialités des organismes agréés pour l’accréditation des
médecins.
Cet outil est apparu peu adapté aux spécificités de certaines chirurgies ou activités
5
. La Société
Française d’Endoscopie Digestive (SFED) et la HAS ont ainsi élaboré une check-list « Sécurité du
patient en endoscopie digestive » en juin 2010. Déclinée à partir de la check-list « Sécurité du
patient au bloc opératoire », cet outil apparaît plus adapté aux problématiques propres à cette
activité interventionnelle effectuée le plus souvent dans des unités dédiées (bloc d'endoscopie), ou
plus rarement au bloc opératoire.
Si la check-list permet manifestement un développement de la culture sécurité, en lien avec une
diminution des complications post-opératoires
6
, plusieurs études ont montré que l’implantation de
la check-list n’était pas encore optimale
7
,
8
,
9
. En effet, l’implantation de la check-list nécessite un
véritable changement culturel dans les blocs opératoires, imposant des échanges soutenus et un
partage d’information entre les différents professionnels concernés. De nombreux freins ont été
identifiés, liés au concept de l’outil (limitation de l’autonomie, réticence administrative,
1
Alliance mondiale pour la sécurité des patients. Une chirurgie plus sure pour épargner des vies. Deuxième défi
mondial pour la sécurité des patients. Organisation Mondiale de la Santé, 2008.
2
Programme « Safe Surgery Saves Lives »; site web: www.who.int/patientsafety/safesurgery/en/.
3
Haynes, Weiser TG, Berry WR, et al. A Surgical Safety Checklist to Reduce Morbidity and Mortality in a Global
Population. N Engl J Med 2009;360:491-9.
4
Weiser TG, Haynes AB, Dziekan G, et al. Effect of a 19-item surgical safety checklist during urgent operations
in a global patient population. Ann Surg 2010;251:976-80.
5
Panel P, Cabarrot P. Pourquoi une check-list au bloc opératoire ?. J Gynecol Obstet Biol Reprod 2010;39:362-70.
6
Haynes AB, Weiser TG, Berry WR, et al. Changes in safety attitude and relationship to decreased postoperative
morbidity and mortality following implementation of a checklist-based surgical safety intervention. Qual Saf
Health Care 2011;20:102-7.
7
Lingard L, Regehr G, Orser B, Reznick R, Baker GR, Doran D, Espin S, Bohnen J, Whyte S. Evaluation of a
preoperative checklist and team briefing among surgeons, nurses, and anesthesiologists to reduce failures in
communication. Arch Surg 2008;143:12-7.
8
Vats A, Vincent CA, Nagpal K, Davies RW, Darzi A, Moorthy K. Practical challenges of introducing WHO surgical
checklist: UK pilot experience. BMJ. 2010 Jan 13;340:b5433. doi: 10.1136/bmj.b5433.
9
Fourcade A, Grenier C, Bourgain JL, et al. Impact des conditions organisationnelles lors de l’application de la
checklist opératoire : exemple de la cancérologie. Symposium HAS - BMJ : Impact clinique des programmes
d'amélioration de la qualité (Clinical impact of quality improvement) - Nice, 19 avril 2010.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
1
/
26
100%