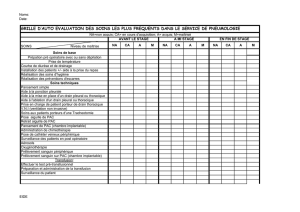
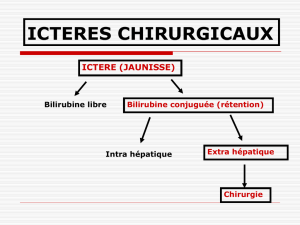
Soins infirmiers en chirurgie digestive : Surveillance post-opératoire

1
1
SOINS INFIRMIERS SOINS INFIRMIERS
EN CHIRURGIE EN CHIRURGIE
DIGESTIVEDIGESTIVE
SOINS INFIRMIERS SOINS INFIRMIERS
EN CHIRURGIE EN CHIRURGIE
DIGESTIVEDIGESTIVE
2
1. Préparation de la chambre avant le retour du bloc du patient
2. Accueil du patient et soins infirmiers
3. Surveillance générale en post opératoire:
Surveillance de l’ appareillage :
• La perfusion (débit, locale, VVP, KTC, PAC).
• La sonde naso-gastrique.
• La sonde vésicale.
• La sonde à oxygène.
• La cicatrice.
• Les pansements de drain biliaire.
• La douleur.
1. GENERALITES SUR LA SURVEILLANCE D’UN
PATIENT AYANT SUBI UNE INTERVENTION
CHIRURGICALE
3
Surveillance liée à la prévention des risques :
• Le risque hémorragique (lié à , signes cliniques, surveillance)
• Le risque infectieux.
• Le risque thrombo-embolique.
• Le risque cutané et la prévention des escarres.
• L’encombrement bronchique.
• Le bilan des entrées et des sorties.
• La prévention de l’ulcère
• La surveillance du transit
4
4 Surveillance générale en post opératoire: les
drainages
• Quel est le but des drainages ?
Accélerer la cicatrisation des plaies opératoires (drain
abdominal)
Créer une dérivation externe transitoire (drain biliaire)
Permettre à une fistule de s’évacuer jusqu’à tarissement
Evacuer une collection en post opératoire (drain de
collection)
•
5
Surveillance générale en post opératoire: les
drainages
• Quels sont les différents types de drainage existants?
Les drains abdominaux
La sonde de Pezzer
Les drains de collection
Les lames
Les Mickulicz
Les redons
Les drains transcystiques
Les drains de Kehr
Les drains de Cook
6
• La surveillance infirmière générale:
Le volume de liquide produit= La quantité
L’aspect des sécrétions= La qualité
La fixation du drain et le pansement
Le changement de la poche
Pansement, mobilisation, ablation, compensation
Surveillance générale en post opératoire: les
drainages

2
7
21 La conduite a tenir:
Bilan d’extension à la recherche de métastases
Préparation du bloc opératoire
Les traitements annexes
2 LE CANCER DE L’ESTOMAC: LA GASTRECTOMIE
8
2 LE CANCER DE L’ESTOMAC: LA GASTRECTOMIE
22 La préparation spécifique à l’intervention
23 Schémas des gastrectomies partielles et totales
24 Dépistage et prévention des complications
9
2 LE CANCER DE L’ESTOMAC: LA GASTRECTOMIE
24 Dépistage et prévention des complications:
La surveillance: cf schéma retour de bloc
• Les constantes
• La sonde naso gastrique: retirée à J7 après clampage et radio
• La sonde vésicale
• La perfusion: KTC pour débuter l’alimentation parentérale
• La douleur: EVA et PCA
• La cicatrice
• Le poids
• Bilan des entrées et des sorties
• La réalimentation
• Pose de redon parfois
10
2 LE CANCER DE L’ESTOMAC: LA GASTRECTOMIE
24 Dépistage et prévention des complications:
Le dépistage des complications immédiates
• La présence de fistules digestives au niveau des sutures
• L’infection liée aux différentes portes d’entrée
• L’hémorragie liée à un surdosage d’anticoagulant ou à un
lâchage de sutures.
11
2 LE CANCER DE L’ESTOMAC: LA GASTRECTOMIE
24 Dépistage et prévention des complications:
Le dépistage des complications à distance:
• L’amaigrissement
• Les diarrhées
• Le dumping syndrome
• L’hypoglycémie tardive
• Le syndrôme du petit estomac
• L’éventration
12
2 LE CANCER DE L’ESTOMAC: LA GASTRECTOMIE
25 Sortie: éducation, diététique, surveillance et examens
• Les mesures diététiques
• La surveillance
• Pronostic et survie

3
13
3 LE CANCER DU PANCREAS
31 généralités
32 signes, diagnostic et CAT
33 la DPC:
331 schéma opératoire
332 schéma de retour de bloc
333 surveillance post opératoire
334 surveillance spécifique des drains
335 dépistage des complications
34 la sortie et le suivi 14
3 LE CANCER DU PANCREAS
31 généralités:
diagnostic tardif
cancer grave (survie quasi nulle à 5 ans)
deux types de cancer : tête et queue du pancréas
pas de facteur de risque évident (antécédents familiaux,
pancréatite chronique)
15
3 LE CANCER DU PANCREAS
32 signes, diagnostic et CAT
Les signes cliniques: amaigrissement, asthénie, nausées et
vomissements, douleur et ictère suivant la localisation
signes biologiques: augmentation des marqueurs tumoraux,
perturbation du bilan hépatique, des enzymes pancréatiques, de la
glycémie
Le diagnostic: scanner, échographie, CPRE
CAT: - bilan d’extension (métastases)
- préparation du bloc opératoire
16
3 LE CANCER DU PANCREAS
33 la DPC:
331 schéma opératoire
332 schéma de retour de bloc
333 surveillance post opératoire
- surveillance des désordres électrolytiques
- sonde nasogastrique (protège l’anastomose gastro-
jéjunale)
- perfusion/ KTC / PAC (voie centrale/alimentation)
- douleur (intervention très douloureuse)
- bilan des entrées et des sorties
- surveillance de la cicatrice
- surveillance des constantes
- surveillance du transit
-surveillance spécifique des drains
17
334 surveillance spécifique des drains
Il y a deux types de drain: le drain abdominal et la sonde de Nélaton.
La sonde de Nélaton protéger l’anastomose pancréatico-jéjunale
enlevée par les chirurgiens
aspect des sécrétions
recherche d’amylase / lipase
pansement tous les trois jours
opacification à J7 pour contrôler les
anastomoses.
Le drain abdominal cf l’hépatectomie
bactériologie et recherche de bilirubine
pansememts tous les trois jours
3 LE CANCER DU PANCREAS
18
3 LE CANCER DU PANCREAS
335 dépistage des complications
Les complications immédiates:
- La fistule pancréatique, digestive ou biliaire liée à une
désunion de l’anastomose
- L’infection liée aux différentes portes d’entrée
- L’hémorragie liée aux différentes anastomoses
- Les problèmes psychologiques liés à la durée des
traitements et de l’hospitalisation et au pronostic.

4
19
3 LE CANCER DU PANCREAS
335 dépistage des complications
Les complications à distance:
- Le diabète
- L’insuffisance pancréatique externe (Créon)
- L’ulcère anastomotique
- L’éventration (rare)
20
3 LE CANCER DU PANCREAS
34 la sortie et le suivi:
les mesures diététiques : alimentation fractionnée, pauvre en
graisses, pauvre en sucre
La surveillance et les examens
- scanner abdominal un mois après l’intervention, associé à un
bilan biologique
- consultation avec le chirurgien
Survie globale à 5 ans quasi nulle, récidive importante (> 80 %)
21
4 LE CANCER DU FOIE ET L’HEPATECTOMIE
41 signes, examens
42 les traitements non chirurgicaux
43 le traitement chirurgical:
l’hépatectomie
431 préparation spécifique de l’intervention
432 schéma opératoire
433 schéma de retour de bloc
434 surveillance post opératoire
435 dépistage des complications
44 la sortie et le suivi
22
4 LE CANCER DU FOIE ET L’HEPATECTOMIE
41 signes, examens
Les signes cliniques:
- Douleur de l’hypocondre droit
- Altération de l’état général (amaigrissement, asthénie)
- Décompensation d’une cirrhose
- Hémorragie digestive possible
Les signes biologiques:
- Augmentation des marqueurs tumoraux (ACE, CA 19.9,CA125
- Perturbation du bilan hépatique (ASAT ALAT GAMMA GT
BILIRUBINE
23
4 LE CANCER DU FOIE ET L’HEPATECTOMIE
41 signes, examens
Les examens complémentaires:
- L’échographie hépatique
- Scanner abdominal avec injection
- IRM si besoin
- PBH
24
4 LE CANCER DU FOIE ET L’HEPATECTOMIE
42 Les traitements non chirurgicaux
Radiofréquence, cryothérapie, alcoolisation (en
HDJ)
La chimiolipiodol (en hospitalisation)
La chimioembolisation (en hospitalisation)

5
25
4 LE CANCER DU FOIE ET L’HEPATECTOMIE
43 Les traitements chirurgicaux
Préparation spécifique de l’intervention (vert d’indocyanine)
Schémas opératoires
Schéma de retour de bloc
431 Surveillance post opératoire
Sonde à oxygène
Sonde naso gastrique pendant deux à trois jours
Cicatrice et les orifices de drain
Surveillance perfusion et KTC
Surveillance de la douleur
Surveillance des constantes et de la glycémie
Bilan des entrées et sorties (ascite)
Surveillance du transit
surveillance biologique
Surveillance du drain abdominal
26
4 LE CANCER DU FOIE ET L’HEPATECTOMIE
43 Les traitements chirurgicaux
Surveillance du drain abdominal:
- Les buts
- Les soins spécifiques
- Le déroulé :Première mobilisation à J3 / J4 sur PM et
suivantes; puis ablation du drain sur PM.
- En quoi consiste la mobilisation d’un drain ?
- Comment se déroule l’ablation du drain ?
- Quelles peuvent être les complications ?
Fuite d’ascite (insuffisance hépatique vers J2/ J3)
Fuite de bile (si fistule biliare
Collection
Hémorragie interne
La chute du drain
27
4 LE CANCER DU FOIE ET L’HEPATECTOMIE
43 Les traitements chirurgicaux
432 Le dépistage des complications
Les complications immédiates:
L’infection liée à l’intervention, aux différentes portes d’entrée
(risque d’abcès de paroi, de collection péri hépatique)
L’hémorragie liée à un lâchage des sutures et majoré par une
insuffisance hépatique
L’insuffisance hépato cellulaire (présence d’ascite,
encéphalopathie)
L’apparition de fistule biliaire externe
Réaction pleurale droite (épanchement réactionnel
28
4 LE CANCER DU FOIE ET L’HEPATECTOMIE
43 Les traitements chirurgicaux
432 Le dépistage des complications
Les complications à distance:
L’hématome intra hépatique
Les complications thrombo embolliques
Les complications du décubitus
L’éventration, le lâchage des sutures
29
4 LE CANCER DU FOIE ET L’HEPATECTOMIE
44 La sortie et le suivi
Sortie vers J10
Vert d’indocyanine à J14 et scanner volumétrique
Scanner abdominal volumétrique un mois après l’intervention,
Bilan biologique et rendez vous avec le chirurgien
Chimiothérapie complémentaire éventuelle
30
5 LES PATHOLOGIES DES VOIES BILIAIRES
51 La lithiase biliaire
511 La lithiase intravésiculaire
512 La lithiase dans les voies
biliaires
52 les cancers des voies
biliaires
 6
6
 7
7
 8
8
1
/
8
100%