Téléchager le document

Le Corps Médical
BULLETIN D’INFORMATION ET ORGANE OFFICIEL DE L’ASSOCIATION DES
MEDECINS ET MEDECINSDENTISTES DU GRANDDUCHE DE LUXEMBOURG
49e année | 2011 12
Addictions aux benzodiazépines : prévalence, diagnostic et traitment 2


2011 12
Le présent bulletin est distribué uniquement aux médecins et médecins-dentistes membres
de l’association, aux médecins stagiaires et aux syndicats médicaux étrangers. Il n’est pas
en vente publique. Le prix d’abonnement est compris dans le montant de la cotisation de
l’Association. Les articles, de même que l’éditorial, n’engagent que les signataires et ne
reflètent pas nécessairement la position de l’Association, à moins qu’il ne s’agisse de
communications, de lettres ou de propos émanant de celle-ci. Toute la correspondance
relative à notre organe officiel doit être adressée à la rédaction.
Bulletin d’information et organe officiel de l’As so cia tion des médecins et médecins-
dentistes du Grand-Duché de Luxembourg (anciennement Syndicat médical), affiliée à
l’association médicale mondiale, affiliée à la Fédération luxembourgeoise des travail leurs
intellectuels indépendants.
SOMMAIRE
Le Corps Médical
2 Addictions aux benzodiazépines:
prévalence, diagnostic et traitment
17 Récapitulatif CM année 2012
18 Nouvelle composition du CA
de la SLDV
20 Agenda
22 Plan garde hôpitaux
23 Sont devenus membres
23 Ont obtenu leur autorisation
24 Chronique N°12
26 Emploi mensuel
Liste des laboratoires et firmes ayant annoncé dans ce numéro:
PRO CONCEPT • EMC • CEPT
Association des médecins
et médecins-dentistes
du Grand-Duché de Luxembourg
Siège social:
29, rue de Vianden
L-2 6 8 0 Lu xem bo ur g
Tél.: (+352) 44 40 33-1
Fax: (+352) 45 83 49
C.C.P. de l’Association:
LU92 1111 0004 7688 0000
C.C.P. du Fonds de Secours:
LU53 1111 0359 4959 0000
Conseil d’administration:
Président:
Dr Jean Uhrig
Vice- Présidents:
Dr Nico Diederich
Dr Annik Conzemius
Secrétaire général:
Dr Claude Schummer
Secrétaire général adjoint
secteur hospitalier:
Dr Aduccio Bellucci
Secrétaire général adjoint
secteur extra-hospitalier:
Dr Paul Everard
Trésorier:
Dr Carlo Ahlborn
Membres:
Dr Marc Peiffer
Dr Jil Koullen
Dr Guy Loos
Dr René Metz
Dr Henri Peffer
Dr Eliane Polfer
Dr Georges Steichen
M. Patrick Weyland
Organe Officiel:
LE CORPS MEDICAL
Rédaction et administration:
Rédacteur en chef:
Dr Eliane Polfer
Administrateur Général:
Dr Claude Schummer
29, rue de Vianden
L-2 6 8 0 Lu xem bo ur g
Tél.: (+352) 44 40 33-1
secretariat@ammd.lu
Fax: (+352) 45 83 49
Internet: www.ammd.lu
Impression et expédition:
Imprimerie Centrale s.a.
15, rue du Commerce
L-13 51 L uxemb ou rg
Tél.: (+352) 48 00 22-1
Fax: (+352) 49 59 63
Internet: www.ic.lu

2 | Le Corps Médical ® 2011 12
37-396-A-17
Addictionsauxbenzodiazépines:prévalence,diagnosticettraitement
J.-M. Cloos, R. Stein, P. Rauchs, P. Koch, G. Chouinard
Les benzodiazépines constituent les substances les plus largement prescrites du
groupe des hypnotiques, sédatifs et anxiolytiques. Elles sont utilisées dans un
grand nombre de domaines médicaux. Généralement bien tolérées, elles peuvent
cependant être à l’origine d’abus, voire de tolérance et de dépendance. Ces pro-
blèmes d’addiction aux benzodiazépines, d’allures très diverses, ne sont pas dose-
dépendants et peuvent déjà survenir aux doses thérapeutiques. La prescription à
long terme de benzodiazépines doit être discutée avec le patient, car elle peut pro-
voquer une indifférence émotionnelle, une faiblesse corporelle générale, des défi-
cits cognitifs, voire des accidents parfois dangereux. Le clinicien évalue l’indication
du traitement à long terme, propose des thérapies alternatives et motive le patient
à arrêter le traitement dès que possible. Dans la plupart des cas, le sevrage est
facile à planifier, même en ambulatoire, et consiste en la réduction progressive des
doses, associée à un soutien psychologique. Aussi un sevrage en milieu hospitalier
est-il rarement nécessaire. Pour bien prévenir les rechutes, il faut informer le
patient des dénominations commerciales des différentes benzodiazépines (et des
substances apparentées) afin qu’il puisse les éviter dans le futur.
© 2011 Elsevier Masson SAS. Tous droits réservés.
Mots clés: Benzodiazépine; Addiction; Abus; Dépendance; Sevrage; Rebond
Plan
• Introduction 3
Indications 3
Types de benzodiazépines 4
• Problèmes d’addictions aux benzodiazépines 5
Usage simple 5
Usage à risque 6
Usage nocif 6
Abus 7
Usage avec dépendance 7
• Sevrage des benzodiazépines 8
Quand prescrire? 8
Quand sevrer? 9
Comment sevrer? 9
• Conclusion 12
ADDICTIONS AUX BENZODIAZÉPINES: PRÉVALENCE, DIAGNOSTIC ET TRAITMENT

Le Corps Médical ® 2011 12 | 3
Introduction
Dans le groupe des hypnotiques, sédatifs et autres anxiolytiques, les benzodiazépines constituent les
substances reines. Grâce à leurs effets très divers (Tableau 1), leur champ d’application est très
vaste: elles sont largement utilisées en médecine générale, en psychiatrie, en neurologie, en méde-
cine interne et dans le domaine de l’anesthésie.
Indications
Parmi les indications médicales des benzodiazépines figurent les états d’anxiété aigus, les attaques de
panique, le trouble d’anxiété généralisée (TAG), les problèmes de sommeil, les contractures muscu-
laires et la spasticité (benzodiazépines myorelaxantes), les états de mal épileptique, les convulsions
fébriles (chez l’enfant), le tétanos, l’éclampsie, la prémédication opératoire, l’anesthésie générale, la
sédation et le traitement du sevrage (notamment éthylique). Elles sont encore utilisées comme médi-
cation adjuvante: en association avec les antidépresseurs dans les dépressions anxieuses et en asso-
ciation avec les neuroleptiques dans les agitations psychotiques.
En dehors de ces indications très précises, les benzodiazépines sont souvent prescrites pour des
indications plus floues, telles que «mal-être», «mal de vivre», «états de stress», etc. On conçoit
aisément que de telles prescriptions «de confort» ne sont pas toujours indiquées, d’autant plus que
stress et anxiété font partie des signes d’alarme souvent salutaires, voire vitaux pour l’organisme.
Comme pour la fièvre, il faut parfois savoir respecter l’anxiété qui est un affect normal de la condition
humaine. Mais il est vrai aussi que «trop d’angoisse tue l’anxiété» et le praticien intervient donc
chaque fois que l’intensité de l’angoisse vient inhiber le bon fonctionnement du sujet.
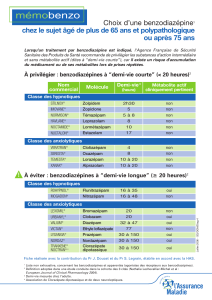
Tableau 1
Effets des benzodiazépines.
Tableau 2
Caractéristiques des benzodiazépines anxiolytiques et hypnotiques(a).
Effet Utilisation clinique
Anxiolytique Troubles anxieux, états d’agitation, nervosité
Hypnotique Troubles du sommeil
Myorelaxant Crampes musculaires, troubles spastiques
Anticonvulsif Épilepsie, petit mal, accidents cérébraux, sevrage éthylique
Amnésique Médication préopératoire
Substance active
DED10 DQD DTH DTM Puissance Début de l’action
(en prise orale)
Durée d’action
(y compris métabolites)
Métabolite actif
à demi-vie > 48 h
Min Max
Anxiolytique
Anxiolytique Alprazolam 0,5 10,25 410 (AP) Élevée Rapide (15-30 min) Courte (6-24 heures) –
Bromazépam 610 318 60 Élevée Rapide Courte –
Chlordiazépoxide 25 30 10 100 300 Faible Intermédiaire (30-60
min) Longue (> 48 heures) Nordazépam (36-200)
Clobazam 20 20 10 30 80 Intermédiaire Rapide Longue Norclobazam (50-100)
Clonazépam 0,5-2 80,5 820 (E) Élevée Intermédiaire Intermédiaire (24-48 heures) –
Clorazépate 15-20 20 15 60 90 (E) Intermédiaire Intermédiaire Longue Nordazépam (36-200)
Clotiazépam 5-10 15 515 60 Intermédiaire Rapide Courte –
Cloxazolam 1-2 91412 Intermédiaire Lent (> 60 min) Longue Délorazépam (70-100)
Diazépam 10 10 440 Variable Intermédiaire Rapide Longue Nordazépam (36-200)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%