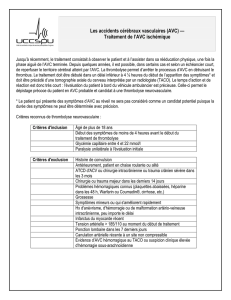
01 recommandations creuf octobre 201

RECOMMANDATIONS DE LA
PRISE EN CHARGE DE L’ACCIDENT
VASCULAIRE CEREBRAL EN 2011
Dr Taurin – Neurologue – CH Saint Malo
Membre de la Société Française de Neurologie
Membre de la société Française de Neuro-vasculaire
Déclaration d’intérêts : Aucun

EPIDEMIOLOGIE
-
143000 nouveaux cas par an en France
-
1
ière
cause de handicap moteur acquis avec 225 000
ALD
-
1
ière
cause de décès chez la femme
-
2
ième
cause de démence, après la maladie d’Alzheimer

80 % AVC ischémique
50 % des patients
arrivent dans les délais
de la thrombolyse
2009, 20 % des AVC ont
été pris en charge en
UNV


Etude NINDS
Etude NINDSEtude NINDS
Etude NINDS
Etude NINDS
Etude NINDSEtude NINDS
Etude NINDS
Etude randomisée en double aveugle
contre placebo
624 patients inclus
Critères d’inclusion: clinique + TDM
Délai d’administration < 3h
Rt-PA 0,9mg/kg IV bolus 10% puis
perfusion de 60min (maximum
90mg)
Pas d’antiagrégant ou
anticoagulant pendant 24h
NINDS. NEJM 1995;333:1581
0
10
20
30
40
50
60
Rankin <2 mortalité
rt-PA
Placebo
P = 0.019 P = NS
EVALUATION A 3 MOIS
Pour 100 patients traités :
12 handicaps évités
AMM EN SEPTEMBRE 2003
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
1
/
33
100%