Particularités de la transfusion des allogreffes de

N° 375 *octobre 2016 *L’INFIRMIÈRE MAGAZINE 59
ALLOGREFFE ET TRANSFUSION SANGUINE
L
es résultats des examens d’immunohémato-
logiques du patient et de son donneur (ou
des donneurs en cas de double greffe de
sang de cordon) doivent être connus et pris en
compte dans les protocoles transfusionnels dès le
début du conditionnement (groupes sanguins, RAI,
anticorps anti HLA, etc.). Les produits sanguins labiles
(PSL) transfusés devront être compatibles avec le
patient et le donneur de cellules souches hémato-
poïétiques (CSH).
Au cours du premier trimestre de la greffe, le patient
va passer progressivement de ses groupes sanguins
propres à ceux de son donneur si les groupes sont
différents. Pendant la première année, le greffé peut
notamment présenter dans le système ABO, des
doubles, voire des triples populations, constituées
d’érythrocytes ayant les groupes du donneur, du
receveur et des produits transfusés, ce qui peut poser
des difficultés d’interprétation lors du contrôle pré-
transfusionnel ultime au lit du malade ou d’examen
de groupage sanguin.
Du fait de la greffe et des éventuels traitements anti-
rejet ou antiréaction du greffon contre l’hôte, le
patient est en profond déficit immunitaire pour plu-
sieurs mois, voire plusieurs années. Cela rend très
rare l’apparition d’une immunisation «de novo» anti
érythrocytes (RAI), mais impose la transfusion de
PSL irradiés (lire p. 44).
Les alloanticorps du patient préexistant à la greffe
vont progressivement disparaître : anticorps du sys-
tème ABO, anticorps anti-érythrocytes «irréguliers»
(RAI positive), anti HLA… L’immunité du donneur va
remplacer progressivement celle du patient : atten-
tion aux RAI positives du donneur.
Pour prévenir l’incompatibilité ABO, source d’accidents et d’incidents transfusionnels chez le receveur
de cellules souches hématopoïétiques, une politique transfusionnelle adaptée est nécessaire.
Particularités de la transfusion
des allogreffes de CSH
u
6. LA SORTIE DU PATIENT
Certains patients rentrent à domicile après la greffe,
tandis que d’autres – pour des raisons de fatigue,
d’isolement familial… – seront pris en charge dans
une structure de soins de suite.
En plus du bilan hématologique, la décision de sortie
dépend d’un ensemble de critères : état général du
patient, contrôle de la GVHD s’il y en a une, bilan
rénal et hépatique, état infectieux, besoins transfu-
sionnels.
Quand la décision médicale de sortie est évoquée,
l’infirmière de coordination voit le patient en consul-
tation pour lui rappeler les règles d’hygiène de vie
qu’il devra respecter, les éléments de surveillance
quotidiens : prendre sa température une fois par
jour, surveiller sa peau et les signes digestifs, appeler
l’hôpital en cas de fièvre et autres signes. Le patient
sera revu peu de temps avant sa sortie afin de
compléter les informations et de répondre à ses
éventuelles questions. Un rendez-vous est pris avec
la diététicienne auquel est convié le conjoint pour
aborder toutes les consignes liées à l’alimentation
post-greffe. Un livret d’information récapitulant les
recommandations est remis à cette occasion.
Le jour de la sortie, un bilan sanguin est effectué
de façon à organiser, si besoin, une transfusion avant
son départ. Les ordonnances médicales sont expli-
quées au patient par l’interne et l’infirmière qui l’a
en charge. Le cathéter est fermé avec un bouchon
anti-reflux et un pansement occlusif est mis en
place.
Le patient est informé qu’il peut téléphoner à tout
moment pour poser la moindre question. L’infirmière
de coordination du parcours patient appelle par
téléphone les patients avant le premier rendez-vous
en hôpital de jour (et plus si nécessaire) pour faire
un point avec eux et prendre des nouvelles. *
TEXTE :
RICHARD
TRAINEAU,
ancien
responsable
du site
transfusionnel
de l’hôpital
Saint-Louis
(AP-HP)
© Espaceinfirmier.fr, Initiatives Santé 2016

FORMATION
60 L’INFIRMIÈRE MAGAZINE *N° 375 *octobre 2016
concentrés de globules rouges (CGR) devront être
antigéniquement compatibles avec le donneur et le
receveur, et ne devront donc pas apporter d’anti-
gènes A ou B absents chez l’un ou chez l’autre. Les
plasmas thérapeutiques devront, eux, être sérologi-
quement compatibles avec le donneur et le receveur
et ne devront donc pas apporter d’anticorps du sys-
tème ABO susceptibles de réagir avec les antigènes
de l’un ou de l’autre.
>Pour les concentrés de plaquettes (CP), la prise en
charge transfusionnelle des patients recevant une
allogreffe de CSH est plus complexe. Celle-ci est indi-
quée sur la carte de consigne transfusionnelle et est
fonction des différents types d’incompatibilité ABO
entre le donneur et le receveur, et de la disponibilité
des produits plaquettaires.
Transfusion de CGR
>Dans le système Rhésus Kell : en absence d’allo-
anticorps chez le receveur :
–respecter si possible en priorité les antigènes
absents chez le donneur et chez le receveur ;
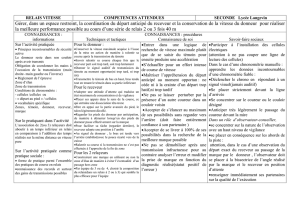
CONCERNANT LES CGR
POUR LE SYSTÈME ABO
PATIENT DONNEUR CHOIX DES PRODUITS
O
OO
AO
BO
AB O
A
OO
AA (ou O)
BO
AB A (ou O)
B
OO
AO
BB (ou O)
AB B (ou O)
AB
OO
AA (ou O)
BB (ou O)
AB AB (ou A , ou B, ou O)
CONCERNANT LE GROUPE ABO
DES PLASMAS
PATIENT DONNEUR CHOIX DES PRODUITS
O
OO (ou A , ou B, ou AB)
AA (ou AB)
BB (ou AB)
AB AB
A
OA (ou AB)
AA (ou AB)
BAB
AB AB
B
OB (ou AB)
AAB
BB (ou AB)
AB AB
AB
OAB
AAB
BAB
AB AB
En rouge : situations d’incompatibilité majeure. En bleu : situations d’incompatibilité mineure.
En vert : situations d’incompatibilité bidirectionnelle
u
LES CONSIGNES TRANSFUSIONNELLES
La carte de consignes transfusionnelles remise au patient est susceptible d’être révisée
s’il n’a reçu aucune transfusion de globules rouge dans les trois derniers mois.
Cartes de groupes sanguins
et protocoles transfusionnels
Avant le début du conditionnement, les consignes
et protocoles transfusionnels doivent être mis à jour
en tenant compte des résultats du donneur (groupes
et RAI).
>À J0 de la greffe, une carte dite de consigne trans-
fusionnelle est éditée par le laboratoire immuno-
hématologique du site de délivrance des PSL. Cette
carte de consigne doit être remise au patient à sa
sortie en lui expliquant son importance.
Les cartes de groupe antérieures à la greffe doivent
être détruites par le service clinique et le patient doit
être informé de détruire celles en sa possession.
>La carte de consigne transfusionnelle peut être révi-
sée un an après la greffe si aucune transfusion de
globules rouges n’a eu lieu dans les trois mois pré-
cédents; cette mise à jour sera effectuée à la vue
des résultats d’un nouveau prélèvement du patient:
chimérisme 100% donneur (prise «totale» de la
greffe), prise partielle ou rejet.
Transfusion dans le système ABO
Entre 40 et 50% des greffes de CSH allogéniques
ne sont pas réalisées en situation ABO identique
entre le donneur et le receveur : 20 à 25% le sont
en situation d’incompatibilité majeure, 20 à 25 %
d’incompatibilité mineure et 5% d’incompatibilité
bidirectionnelle.
Dans le système ABO, on doit transfuser des PSL
compatibles avec le receveur et le donneur. Les
© Espaceinfirmier.fr, Initiatives Santé 2016

N° 375 *octobre 2016 *L’INFIRMIÈRE MAGAZINE 61
> GVH (Graft
versus Host) :
la réaction du
greffon contre
l’hôte (lire
p. 51).
> PSL
(produits
sanguins
labiles) : CGR,
CP, concentrés
de
granulocytes,
plasmas
produits par
l’Etablissement
français
du sang.
> CGR :
concentrés
de globules
rouges.
> CP :
concentrés
de plaquettes
(MCP et CPA).
> MCP
(mélange de
concentrés
plaquettaires) :
pool de
plaquettes
provenant
de plusieurs
dons de sang.
> CPA
(concentré
de plaquettes
d’aphérèse) :
Concentré
de plaquettes
provenant d’un
seul donneur
prélevé sur
«machine».
> CSH
(cellules
souches
hémato-
poïétiques) :
cellules ayant
une capacité
d’autorenou-
vellement
à l'origine
de toutes
les lignées
de cellules
sanguines.
LEXIQUE
ALLOGREFFE ET TRANSFUSION SANGUINE
pour une durée minimum d’un an où elle pourra être
reconsidérée mais le plus souvent et notamment en
cas de poursuite des traitements immunosuppres-
seurs, cette indication sera maintenue à vie. Selon
les recommandations de la Haute Autorité de santé
(HAS) en 2015, « l’indication de la transformation
“irradiation” est notifiée par le prescripteur à chaque
prescription. Lors de la première prescription, le motif
précis de l’indication est porté à la connaissance de
la structure de délivrance pour qu’elle puisse inscrire,
dans sa base de données, le protocole transfusionnel.
Le patient en est informé et reçoit un document men-
tionnant cette indication et sa durée si elle est pro-
grammée. » Ces produits ne contenant pas de
lymphocytes T viables, l’irradiation des plasmas est
inutile. Certains CP sont soumis à une technique d’at-
ténuation d’agents pathogènes, cette technique fait
intervenir un psoralène et une illumination par la
lumière ultraviolette (UVA). Cette transformation
permet d’inactiver les lymphocytes T résiduels et est
équivalente à une irradiation ionisante.
Indication CMV négatif
Aucune étude ne montre une supériorité de l’adjonc-
tion de la qualification CMV négatif sur la déleu -
cocytation des PSL telle qu’elle est pratiquée en
France. Selon la HAS, «il n’y a pas lieu de prescrire
la qualification CMV négatif pour les CP et les CGR».
Seuils transfusionnels
>CGR. Les transfusions de concentrés érythrocytaires
sont prescrites à partir d’un taux de 7 à 8 g/dl d’hémo -
globine. Cependant, en cas de mauvaise tolérance
clinique, notamment en présence d’un contexte car-
dio-pulmonaire à risque, le seuil peut être augmenté
jusqu’à 10 g/dl. Chez les patients réfractaires aux
transfusions de plaquettes qui ont une absence totale
de rendement transfusionnel, le taux d’hémoglobine
doit être maintenu au-dessus de 9 à 10g/dl
>CP. Le seuil des transfusions de plaquettes peut
être fixé à 10000/mm3, mais en présence de signes
hémorragiques, d’infection, de fièvre, d’hypertension
artérielle mal contrôlée, de GVH ou de maladie veino-
occlusive, le seuil doit être remonté à 20000/mm3.
Il sera augmenté à 50000/mm3pour la pose d’un
cathéter central, pour la réalisation d’un examen
invasif (fibroscopie avec biopsie), et en cas de cystite
hémorragique ou de prescription d’héparine à dose
hypocoagulante. *
–en cas de difficulté ou impossibilité, respecter en
priorité le phénotype du donneur.
>Dans les autres systèmes : en l’absence d’alloimmu-
nisation chez le donneur et le receveur, on ne tient
pas compte des autres systèmes antigéniques.
RAI positive
>Si l’anticorps est présent chez le receveur et l’anti -
gène cible présent sur les hématies du donneur de
CSH, on respecte cet anticorps, pendant la période
post-greffe, jusqu’à la mise en évidence, dans le sang
périphérique du receveur, d’hématies originaires du
greffon.
>Si l’anticorps est présent chez le receveur et l’anti -
gène cible absent sur les hématies du donneur de
CSH, on respecte cet anticorps durant les premiers
mois de la greffe ; on peut le négliger à distance,
lorsque le chimérisme établi correspond à 100% des
cellules du donneur et que l’anticorps a disparu.
•Si l’anticorps est présent chez le donneur de CSH,
on doit toujours le respecter et ne transfuser, dès le
début du conditionnement, que des CGR ne présen-
tant pas l’antigène cible.
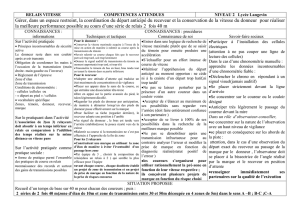
Prévention de l’immunisation anti-RH1
Elle est indiquée en cas de transfusion de concentrés
de plaquettes RH1 à une receveuse RH-1 ayant un
avenir obstétrica, mais est inutile du début du condi-
tionnement à 1 an post-greffe en raison de l’immu-
nosuppression.
Aucune prophylaxie n’est nécessaire si le donneur
est RH1 et chez les patients de sexe masculin.
Irradiation des PSL
Les CGR, CP et concentrés de granulocytes doivent
être irradiés, afin de prévenir la GVH post-transfu-
sionnelle. La transfusion de PSL irradiés doit débuter
au plus tard au début du conditionnement du patient
RECEVEUR DONNEUR PROPHYLAXIE
RH1 RH -1
Pas de prévention au cours des 12 premiers mois
et/ou tant qu’il persiste des hématies du receveur.
Puis possibilité d’une prévention chez les patientes
de sexe féminin en fonction de la clinique,
des traitements immunosuppresseurs
et si possibilité d’avenir obstétrical.
RH -1 RH -1
Pas de prévention au cours des 12 premiers mois.
Puis possibilité d’une prévention chez les patientes
de sexe féminin en fonction de la clinique
des traitements immunosuppresseurs
et si possibilité d’avenir obstétrical.
© Espaceinfirmier.fr, Initiatives Santé 2016
1
/
3
100%