Dispositifs veineux implantables : indications, pose et complications

La Lettre du Cancérologue • Vol. XX - n° 2 - février 2011 | 155
SOINS DE SUPPORT
EN ONCOLOGIE
Dispositifs veineux
implantables : indications,
pose et complications
Totally implantable indwelling venous devices:
introducing, taking use of the devices
D. Kamioner*, I. Kriegel**
* Hôpital privé de l’Ouest parisien,
Trappes.
** Institut Curie, Paris.
Les ponctions veineuses répétées sont souvent
agressives, douloureuses et parfois dangereuses
avec, notamment, des risques d’extravasation
sévères lors de l’administration de chimiothérapies
anticancéreuses.
Si les cathéters centraux extériorisés de type
Broviac® sont moins utilisés et actuellement réservés
à des situations particulières – chimiothérapie de
moins de 3 cures, soins palliatifs terminaux, réani-
mation –, les Peripherally Inserted Central Catheter
(PICC) ou cathéters centraux insérés par voie
périphérique commencent à être utilisés en France.
Cette technique, développée dans les années 1990
en Amérique du Nord, a fait diminuer l’indication
de pose de voie veineuse centrale conventionnelle.
Cependant, ils sont actuellement encore peu utilisés
en France, par méconnaissance du matériel. De
plus, le taux d’inci dence d’infection sur PICC est
de 1 à 2 infections pour 1 000 jours-cathéters à
confronter au taux d’incidence de 0,1 à 0,2 infection
pour 1 000 jours-cathéters pour les chambres
implantables (1). De même, l’incidence de thrombose
sur chambre implantable est moindre (OR = 0,43 ;
IC
95
: 0,23-0,80). Ainsi, la chambre à cathéter
implantable (CCI) est l’abord veineux central de
longue durée à privilégier.
Les CCI peuvent être utilisées pour des perfusions,
des transfusions, des prélèvements sanguins ainsi
que pour l’administration de divers médicaments
ou d’une nutrition parentérale exigeant des accès
répétés au réseau veineux (2, 3).
Les consignes relatives à la matériovigilance doivent
impérativement être respectées selon les règles
de traçabilité défi nies par les articles R5212-36
à R5212-42 du code de la santé publique, qui
s’appliquent depuis le 31 décembre 2008. L’infor-
mation délivrée au patient est désormais largement
inscrite dans la loi.
La pose
La pose doit être réalisée rapidement, dès que la
décision de chimiothérapie est prise afi n de respecter
le capital veineux périphérique (4).
Il n’est pas acceptable de poser une CCI après le
début de la chimiothérapie en raison de diffi cultés
d’organisation dans les établissements de soins, sauf
en cas de véritable urgence thérapeutique (5).
La gestion des antiagrégants plaquettaires et des
anticoagulants est soumise aux mêmes règles
que pour toute autre intervention chirurgicale. Au
moment de la pose, le taux de plaquettes doit être
supérieur à 50 000/mm3 et l’International Norma-
lized Ratio (INR), inférieur à 1,5.
Le modèle du boîtier doit être adapté à la corpulence
du patient et le diamètre du cathéter, à la veine
cathétérisée.
Le choix du type d’anesthésie − en règle générale,
une anesthésie locale − doit tenir compte des préfé-
rences du patient ainsi que de son état physique et
psychique.
Le choix du côté doit se faire en concertation avec les
différents intervenants : le patient, le “poseur” et les
utilisateurs (oncologues et infi rmières notamment,
ainsi que radiothérapeutes). Il est préférable de ne
pas poser une CCI en zone irradiée, infectée ou à
proximité de métastases cutanées et de poser le
matériel du côté opposé à la tumeur (raisons balis-
tiques en cas de radiothérapie).
Si le choix de la voie veineuse se fait selon l’expé-
rience de l’opérateur, le système cave supérieur
doit être privilégié : veine sous-clavière ou veine
jugulaire interne. Si l’implantation dans le système
cave inférieur augmente le risque thrombotique
et infectieux, elle doit tout de même être choisie
dans certaines situations : compression de la
veine cave supérieure, thromboses jugulo-sous-

La Lettre du Cancérologue • Vol. XX - n° 2 - février 2011 | 155
SOINS DE SUPPORT
EN ONCOLOGIE
Dispositifs veineux
implantables : indications,
pose et complications
Totally implantable indwelling venous devices:
introducing, taking use of the devices
D. Kamioner*, I. Kriegel**
* Hôpital privé de l’Ouest parisien,
Trappes.
** Institut Curie, Paris.
Les ponctions veineuses répétées sont souvent
agressives, douloureuses et parfois dangereuses
avec, notamment, des risques d’extravasation
sévères lors de l’administration de chimiothérapies
anticancéreuses.
Si les cathéters centraux extériorisés de type
Broviac® sont moins utilisés et actuellement réservés
à des situations particulières – chimiothérapie de
moins de 3 cures, soins palliatifs terminaux, réani-
mation –, les Peripherally Inserted Central Catheter
(PICC) ou cathéters centraux insérés par voie
périphérique commencent à être utilisés en France.
Cette technique, développée dans les années 1990
en Amérique du Nord, a fait diminuer l’indication
de pose de voie veineuse centrale conventionnelle.
Cependant, ils sont actuellement encore peu utilisés
en France, par méconnaissance du matériel. De
plus, le taux d’inci dence d’infection sur PICC est
de 1 à 2 infections pour 1 000 jours-cathéters à
confronter au taux d’incidence de 0,1 à 0,2 infection
pour 1 000 jours-cathéters pour les chambres
implantables (1). De même, l’incidence de thrombose
sur chambre implantable est moindre (OR = 0,43 ;
IC
95
: 0,23-0,80). Ainsi, la chambre à cathéter
implantable (CCI) est l’abord veineux central de
longue durée à privilégier.
Les CCI peuvent être utilisées pour des perfusions,
des transfusions, des prélèvements sanguins ainsi
que pour l’administration de divers médicaments
ou d’une nutrition parentérale exigeant des accès
répétés au réseau veineux (2, 3).
Les consignes relatives à la matériovigilance doivent
impérativement être respectées selon les règles
de traçabilité défi nies par les articles R5212-36
à R5212-42 du code de la santé publique, qui
s’appliquent depuis le 31 décembre 2008. L’infor-
mation délivrée au patient est désormais largement
inscrite dans la loi.
La pose
La pose doit être réalisée rapidement, dès que la
décision de chimiothérapie est prise afi n de respecter
le capital veineux périphérique (4).
Il n’est pas acceptable de poser une CCI après le
début de la chimiothérapie en raison de diffi cultés
d’organisation dans les établissements de soins, sauf
en cas de véritable urgence thérapeutique (5).
La gestion des antiagrégants plaquettaires et des
anticoagulants est soumise aux mêmes règles
que pour toute autre intervention chirurgicale. Au
moment de la pose, le taux de plaquettes doit être
supérieur à 50 000/mm3 et l’International Norma-
lized Ratio (INR), inférieur à 1,5.
Le modèle du boîtier doit être adapté à la corpulence
du patient et le diamètre du cathéter, à la veine
cathétérisée.
Le choix du type d’anesthésie − en règle générale,
une anesthésie locale − doit tenir compte des préfé-
rences du patient ainsi que de son état physique et
psychique.
Le choix du côté doit se faire en concertation avec les
différents intervenants : le patient, le “poseur” et les
utilisateurs (oncologues et infi rmières notamment,
ainsi que radiothérapeutes). Il est préférable de ne
pas poser une CCI en zone irradiée, infectée ou à
proximité de métastases cutanées et de poser le
matériel du côté opposé à la tumeur (raisons balis-
tiques en cas de radiothérapie).
Si le choix de la voie veineuse se fait selon l’expé-
rience de l’opérateur, le système cave supérieur
doit être privilégié : veine sous-clavière ou veine
jugulaire interne. Si l’implantation dans le système
cave inférieur augmente le risque thrombotique
et infectieux, elle doit tout de même être choisie
dans certaines situations : compression de la
veine cave supérieure, thromboses jugulo-sous-

156 | La Lettre du Cancérologue • Vol. XX - n° 2 - février 2011
SOINS DE SUPPORT
EN ONCOLOGIE
clavières bilatérales, thromboses caves supérieures,
métastases et lymphangites cutanées étendues
ainsi que certains cancers bilatéraux (6, 7).
Il existe 2 techniques d’implantation : la ponction
percutanée et la dénudation chirurgicale. La pose
doit s’effectuer au bloc opératoire ou dans une
salle réservée spécifiquement à cet usage par un
opérateur entraîné à la pose, dans des conditions
d’asepsie chirurgicale, de préférence sous guidage
échographique, et sans antibioprophylaxie.
Avant la sortie du patient du bloc opératoire, le
“poseur” doit vérifier l’existence d’un reflux sanguin
et rincer la CCI avec du sérum physiologique afin
de s’assurer de la perméabilité du système. Une
radiographie pulmonaire doit être réalisée en fin
d’intervention pour vérifier la bonne position du
cathéter à la jonction de l’oreillette droite et de
la veine cave supérieure, et éliminer un risque de
pneumothorax.
L’infirmière pourra utiliser la CCI dès la pose ou
dans les jours qui suivent.
La carte d’identification du matériel posé précisant
le numéro du lot sera ensuite remise au patient (un
exemplaire reste dans son dossier et un autre est
transmis à la pharmacie). Un carnet de surveillance
lui est également remis. Une démarche éducative
adaptée au patient ou à ses proches est entreprise.
Formation,
information, protocoles
et évaluation
Sont recommandés (5) :
➤l’existence de protocoles écrits, communs dans
un même réseau de soins, régulièrement révisés,
portés à la connaissance du personnel soignant qui
les applique, et dont l’observance est évaluée ;
➤la formation du personnel à la pose, à la mani-
pulation et à l’entretien des cathéters ;
➤
la surveillance continue des infections associées
aux cathéters vasculaires et leur recensement.
Pour la protection du personnel, il est impératif de :
➤
prévenir la transmission d’agents infectieux
véhiculés par le sang ou les liquides biologiques du
patient ;
➤
respecter les précautions générales d’hygiène, en
particulier d’effectuer une friction hydro-alcoolique
avant tout soin ;
➤
mettre à disposition du matériel sécurisé pour
éviter les accidents d’exposition au sang.
Mesures d’asepsie (encarts 1 et 2) :
Il est recommandé que le personnel soignant porte
des gants stériles lors du montage des lignes de
perfusion, lors de la pose de l’aiguille de Huber et
lors de la réfection du pansement.
Il est également indiqué que le personnel soignant
et le patient portent un masque. Si le patient est
neutropénique, le personnel soignant doit porter une
surblouse (ou casaque) sur une tenue professionnelle
propre et une coiffe couvrante.
Il convient d’assurer le respect du système clos, en
limitant les connexions et les robinets, en regroupant
les manipulations, en ne reconnectant jamais une
ligne de perfusion débranchée.
Il convient d’utiliser préférentiellement des aiguilles
de Huber de 22 Gauges de type II (munies d’un
prolongateur) avec connecteur de sécurité intégré
(à septum préfendu).
La longueur de l’aiguille doit être adaptée à la
profondeur de la chambre et à la corpulence du
patient.
Il est recommandé de n’utiliser que des seringues
d’un volume supérieur ou égal à 10 ml pour éviter
toute hyperpression qui pourrait endommager la
CCI.
Le site de l’insertion de l’aiguille doit être protégé
par un pansement stérile, occlusif, au mieux trans-
parent, semi-perméable.
L’aiguille est changée tous les 8 jours, ainsi que
le pansement, à moins qu’il ne soit souillé ou
décollé.
La ligne principale est changée toutes les 96 heures.
Il n’existe pas de niveau de preuve permettant de
recommander un rinçage à l’héparine. Au regard
du risque infectieux lié à la manipulation d’une
voie veineuse centrale, un entretien du dispositif
veineux implantable (DVI) en intercure ou à l’issue
du traitement n’est pas préconisé. Une simple
surveillance clinique (signes infectieux et thrombo-
tiques) reste nécessaire. Cependant, une vérifi cation
du système est souhaitable tous les 3 à 4 mois
afi n de rechercher une éventuelle thrombose du
cathéter, une désinsertion chambre-cathéter, un
pinch-off (syndrome de la pince costo-claviculaire)
avec migration d’un “morceau” de cathéter dans les
cavités cardiaques, un manchon de fi brine.
Principales complications
Malgré une bonne observation des recommandations
sur la pose et l’utilisation des CCI, des complications
peuvent survenir (encart 3).
• Rinçage en 3 poussées
• Rotation de l’aiguille
sur 360° durant le rinçage
• Retrait de l’aiguille
tout en injectant pour
maintenir une pression
positive
• Éliminer immédiatement
l’aiguille dans
un collecteur en laissant
dans le cathéter
une colonne de sérum
physiologique
• Poser un pansement
stérile et occlusif
pendant 1 heure
Encart 1.
Retrait de l’aiguille.
• Présence d’un refl ux
veineux
• Absence de douleur
à l’injection
• Bon débit de perfusion
libre
• Injection à la seringue
aisée
Encart 2. Indicateurs
de bon fonctionnement
(l’absence d’un de ces
4 critères impose une
vérification immédiate
du système).
• Hématome de la loge
opératoire
• Pneumothorax
• Hémothorax
• Ponctions artérielles
• Embolie gazeuse
(exceptionnelle :
15 cas/7 000)
•
Pinch-off
ou syndrome de
la pince costo-claviculaire
• Thromboses
• Infections
• Extravasations
Encart 3. Complications
lors de la pose ou de l’uti-
lisation des CCI.

156 | La Lettre du Cancérologue • Vol. XX - n° 2 - février 2011
SOINS DE SUPPORT
EN ONCOLOGIE
clavières bilatérales, thromboses caves supérieures,
métastases et lymphangites cutanées étendues
ainsi que certains cancers bilatéraux (6, 7).
Il existe 2 techniques d’implantation : la ponction
percutanée et la dénudation chirurgicale. La pose
doit s’effectuer au bloc opératoire ou dans une
salle réservée spécifiquement à cet usage par un
opérateur entraîné à la pose, dans des conditions
d’asepsie chirurgicale, de préférence sous guidage
échographique, et sans antibioprophylaxie.
Avant la sortie du patient du bloc opératoire, le
“poseur” doit vérifier l’existence d’un reflux sanguin
et rincer la CCI avec du sérum physiologique afin
de s’assurer de la perméabilité du système. Une
radiographie pulmonaire doit être réalisée en fin
d’intervention pour vérifier la bonne position du
cathéter à la jonction de l’oreillette droite et de
la veine cave supérieure, et éliminer un risque de
pneumothorax.
L’infirmière pourra utiliser la CCI dès la pose ou
dans les jours qui suivent.
La carte d’identification du matériel posé précisant
le numéro du lot sera ensuite remise au patient (un
exemplaire reste dans son dossier et un autre est
transmis à la pharmacie). Un carnet de surveillance
lui est également remis. Une démarche éducative
adaptée au patient ou à ses proches est entreprise.
Formation,
information, protocoles
et évaluation
Sont recommandés (5) :
➤l’existence de protocoles écrits, communs dans
un même réseau de soins, régulièrement révisés,
portés à la connaissance du personnel soignant qui
les applique, et dont l’observance est évaluée ;
➤la formation du personnel à la pose, à la mani-
pulation et à l’entretien des cathéters ;
➤
la surveillance continue des infections associées
aux cathéters vasculaires et leur recensement.
Pour la protection du personnel, il est impératif de :
➤
prévenir la transmission d’agents infectieux
véhiculés par le sang ou les liquides biologiques du
patient ;
➤
respecter les précautions générales d’hygiène, en
particulier d’effectuer une friction hydro-alcoolique
avant tout soin ;
➤
mettre à disposition du matériel sécurisé pour
éviter les accidents d’exposition au sang.
Mesures d’asepsie (encarts 1 et 2) :
Il est recommandé que le personnel soignant porte
des gants stériles lors du montage des lignes de
perfusion, lors de la pose de l’aiguille de Huber et
lors de la réfection du pansement.
Il est également indiqué que le personnel soignant
et le patient portent un masque. Si le patient est
neutropénique, le personnel soignant doit porter une
surblouse (ou casaque) sur une tenue professionnelle
propre et une coiffe couvrante.
Il convient d’assurer le respect du système clos, en
limitant les connexions et les robinets, en regroupant
les manipulations, en ne reconnectant jamais une
ligne de perfusion débranchée.
Il convient d’utiliser préférentiellement des aiguilles
de Huber de 22 Gauges de type II (munies d’un
prolongateur) avec connecteur de sécurité intégré
(à septum préfendu).
La longueur de l’aiguille doit être adaptée à la
profondeur de la chambre et à la corpulence du
patient.
Il est recommandé de n’utiliser que des seringues
d’un volume supérieur ou égal à 10 ml pour éviter
toute hyperpression qui pourrait endommager la
CCI.
Le site de l’insertion de l’aiguille doit être protégé
par un pansement stérile, occlusif, au mieux trans-
parent, semi-perméable.
L’aiguille est changée tous les 8 jours, ainsi que
le pansement, à moins qu’il ne soit souillé ou
décollé.
La ligne principale est changée toutes les 96 heures.
Il n’existe pas de niveau de preuve permettant de
recommander un rinçage à l’héparine. Au regard
du risque infectieux lié à la manipulation d’une
voie veineuse centrale, un entretien du dispositif
veineux implantable (DVI) en intercure ou à l’issue
du traitement n’est pas préconisé. Une simple
surveillance clinique (signes infectieux et thrombo-
tiques) reste nécessaire. Cependant, une vérifi cation
du système est souhaitable tous les 3 à 4 mois
afi n de rechercher une éventuelle thrombose du
cathéter, une désinsertion chambre-cathéter, un
pinch-off (syndrome de la pince costo-claviculaire)
avec migration d’un “morceau” de cathéter dans les
cavités cardiaques, un manchon de fi brine.
Principales complications
Malgré une bonne observation des recommandations
sur la pose et l’utilisation des CCI, des complications
peuvent survenir (encart 3).
• Rinçage en 3 poussées
• Rotation de l’aiguille
sur 360° durant le rinçage
• Retrait de l’aiguille
tout en injectant pour
maintenir une pression
positive
• Éliminer immédiatement
l’aiguille dans
un collecteur en laissant
dans le cathéter
une colonne de sérum
physiologique
• Poser un pansement
stérile et occlusif
pendant 1 heure
Encart 1.
Retrait de l’aiguille.
• Présence d’un refl ux
veineux
• Absence de douleur
à l’injection
• Bon débit de perfusion
libre
• Injection à la seringue
aisée
Encart 2. Indicateurs
de bon fonctionnement
(l’absence d’un de ces
4 critères impose une
vérification immédiate
du système).
• Hématome de la loge
opératoire
• Pneumothorax
• Hémothorax
• Ponctions artérielles
• Embolie gazeuse
(exceptionnelle :
15 cas/7 000)
•
Pinch-off
ou syndrome de
la pince costo-claviculaire
• Thromboses
• Infections
• Extravasations
Encart 3. Complications
lors de la pose ou de l’uti-
lisation des CCI.

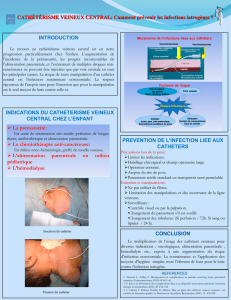
Figure. Exemples de pinch-off avant et après extravasation.
La Lettre du Cancérologue • Vol. XX - n° 2 - février 2011 | 157
SOINS DE SUPPORT
EN ONCOLOGIE
Complications mécaniques
◆L’absence de refl ux
Elle doit toujours être explorée et expliquée. Elle peut
être en rapport avec une malposition de l’aiguille, une
rupture ou un déplacement du cathéter, une thrombose,
une occlusion totale ou partielle du cathéter, un
manchon de fi brine. Les examens complémentaires
nécessaires sont une radiographie pulmonaire, une
opacifi cation du cathéter en particulier en cas de douleur
à l’injection associée et une échographie doppler.
Le pinch-off doit, quel que soit son grade, conduire
à un retrait et à un changement de cathéter :
➤
grade 1 : pincement du cathéter entre la clavicule
et la première côte sans rétrécissement de la lumière
du cathéter ;
➤
grade 2 : rétrécissement de la lumière du cathéter ;
➤
grade 3 : rupture avec embolisation du cathéter.
Le fragment rompu doit être enlevé systémati-
quement par technique radio-interventionnelle au
lasso (fi gure).
En cas d’occlusion fi brino-cruorique du cathéter,
l’utilisation de fi brinolytiques selon des procédures
bien conduites peut “sauver” le cathéter. La meilleure
prévention des occlusions de cathéters reste leur
rinçage “obsessionnel” entre 2 injections et en fi n
d’utilisation.
◆L’ulcération en regard du boîtier
Elle survient en raison de la situation sous-cutanée
du site d’injection et peut être secondaire à une
faute technique lors de la pose, à un défaut de
cicatrisation après la mise en place de la chambre,
à une ulcération tardive en regard du boîtier chez un
patient amaigri ou à une micro-extravasation passée
inaperçue, voire à un rejet du matériel.
Dans tous les cas, un abord chirurgical est nécessaire
pour changer ou replacer le boîtier et/ou le cathéter.
◆L’extravasation (encart 4 et tableau, p. 158)
L’extravasation secondaire à l’injection extravascu-
laire de molécules cytotoxiques est une complication
souvent grave pouvant être à l’origine de nécroses
tissulaires sévères et d’ulcérations avec lésions
nerveuses, articulaires et tendineuses qui entraînent
parfois des séquelles majeures (douleurs chroniques,
dystrophie, perte de fonctions, séquelles esthétiques).
C’est une urgence thérapeutique sous-évaluée et
sous-traitée qui peut retarder une prise en charge
correcte de la maladie par l’interruption de la chimio-
thérapie et entraîner des procédures médico-légales.
Il est indispensable que le personnel médical et
infi rmier soit formé à la prévention et à la prise en
charge de l’extravasation.
L’instauration rapide et précoce de techniques chirur-
gicales − drainage-lavage, aspiration −, est un facteur
essentiel pour prévenir le développement de lésions
irréversibles des tissus mous et/ou des séquelles
cicatricielles invalidantes. Idéalement, elles devraient
être instaurées dans les 4 à 6 heures suivant l’accident.
Sans intervention, les produits lipophiles (par exemple,
la doxorubicine) peuvent persister dans les tissus sous-
cutanés jusqu’à 5 mois après l’accident.
Un kit d’urgence est indispensable dans chaque service
avec : un crayon-feutre pour délimiter la zone d’extra-
vasation, un appareil photo pour visualiser cette zone
a posteriori et le numéro de téléphone de l’équipe
chirurgicale à contacter le plus rapidement possible.
Dans tous les cas, il convient d’arrêter immédia-
tement la perfusion de chimiothérapie mais de
laisser l’aiguille en place.
Il n’existe pas d’antidote spécifi que en dehors du
dexrazoxane pour les anthracyclines ; or le produit
a l’autorisation de mise sur le marché (AMM) mais
n’est pas remboursé et ne peut être remplacé ou
substitué par le dexrazoxane, utilisé en prévention
de la toxicité cardiaque des anthracyclines.
Une réactivation d’une lésion cutanée préexistante
(recall reaction) sur une extravasation ancienne
peut survenir lors d’une injection ultérieure via
un autre site. Le phénomène supposé est une
synergie entre cytotoxique et radiothérapie ou entre
certains cytotoxiques : anthracycline, cisplatine,
mitomycine C, paclitaxel.
Complications infectieuses
En oncologie, le taux moyen d’incidence d’infection
est de 0,2/1 000 jours de cathéters (0 à 2,7/1 000 j).
Les infections sur voie veineuse centrale représentent
 6
6
 7
7
1
/
7
100%