responsabilité civile professionnelle

Rapport d’activité
MACSF - Le Sou Médical
Le risque des professionnels de la santé en 2010

SOMMAIRE
Directeur de la publication :
Dr Pierre-Yves Gallard
Directeur de la rédaction :
Nicolas Gombault
Secrétaire de rédaction :
Stéphanie Tamburini
Imprimé par la MACSF
10 cours du Triangle de l’Arche
TSA 40100
92919 LA DEFENSE CEDEX
Tél. : 3233
ÉDITORIAL
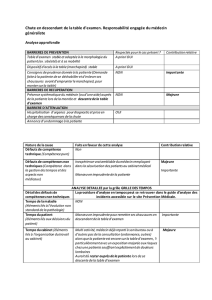
Anatomopathologie 7
Anesthésie 7
Biologie médicale 11
Cardiologie 11
Chirurgie 14
Chirurgie plastique, reconstructrice et esthétique 23
Dermatologie 25
Endocrinologie 26
Gynécologie et Obstétrique 27
Hépato-gastro-entérologie 30
Médecine générale 33
Médecine interne 43
Médecine légale/Réparation juridique du dommage corporel 44
Médecine physique et de réadaptation 44
Médecine du travail 45
Médecine d’urgence 45
Neurologie 47
Ophtalmologie 48
Oto-rhino-laryngologie 52
Pédiatrie 55
Phlébologie - Angiologie 56
Pneumologie 57
Psychiatrie 57
Radiologie - Imagerie médicale 59
Radiothérapie et Oncologie 62
Réanimation 63
Rhumatologie 64
Stomatologie 65
Chirurgiens-dentistes 66
Sages-femmes 67
Infirmiers 68
Masseurs-kinésithérapeutes 69
Pédicures - Podologues 72
Autres 72
Vétérinaires 72
Cliniques 74
Centres de transfusions sanguines 77
Un panorama unique en France
Marcel Kahn 4
C’est (presque) réglé !
Nicolas Gombault 5
Rapport du Conseil médical du Sou Médical – Groupe MACSF sur l’exercice 2010
Dr. Catherine Letouzey 6
DÉCISIONS DE JUSTICE
Rapport sur les décisions de justice et avis CRCI rendus en 2010
Béatrice Courgeon 78
PROTECTION JURIDIQUE
Rapport d’activité du Sou Médical – Groupe MACSF sur l’exercice 2010
Nicolas Loubry 89
RESPONSABILITÉ CIVILE PROFESSIONNELLE

ÉDITORIAL
BCJ9A6F9
4
Marcel KAHN
=F97H9IFSBSF5@
FCID9%+
ous les ans, le groupe MACSF vous
propose à travers le rapport d’activité
du Sou Médical une analyse des litiges
professionnels dont nous avons été saisi au
cours de l’année. Ce panorama des différentes
spécialités est unique en France et constitue
une source d’information très précieuse
sur la responsabilité civile professionnelle.
Cette connaissance de vos métiers est le socle
de notre expérience. Nous connaissons
parfaitement chacune des activités médicales
que vous exercez et notre offre répond
précisément à vos besoins.
Spécialité par spécialité, ce rapport vous
permet de prendre connaissance de cas
concrets et réels, où le risque professionnel
a donné lieu à un sinistre, le cas échéant
suite à une erreur médicale. Pourtant, si
le risque professionnel et l’erreur médicale
existent bel et bien, ils ne sont pas une
fatalité. Nous croyons que le débat et
l’échange peuvent concourir à réduire ce
risque. C’est pourquoi, au delà de notre
rôle d’assureur, nous accordons une grande
importance à cette dimension responsable et
prudente qu’est la mise en place d’actions
de prévention.
A travers la revue
« Responsabilité »,
nous
diffusons tous les trimestres une information
de qualité sur la formation sur la prévention
du risque médical. Nous invitons au sein de
nos pages chercheurs, médecins et spécialistes
pour partager sur le risque médical et faire
progresser la connaissance.
Partager et échanger sur le risque entre
professionnels sera également l’ambition du
prochain congrès de la Prévention Médicale.
En fédérant le maximum de personnes
concernées autour de ce thème, ce congrès
entend donner une nouvelle dimension à
cette thématique aux multiples enjeux et
ouvrir un espace privilégié de discussion
où sont conviés les professionnels de santé,
les associations de patients, les industriels
du secteur, les laboratoires… sous le haut
patronage du ministère de la Santé. Notre
volonté est d’encourager les recherches, les
travaux, et les innovations dans ce domaine,
et de promouvoir une véritable politique
de prévention des risques.
Un panorama
unique en France

5
Nicolas GOMBAULT
=F97H9IFSBSF5@
$9+CI%S8=75@gFCID9
%+
C’est
(presque) réglé !
an dernier, nous soulignions l’absolue
nécessité d’une réforme législative
du régime de l’assurance de res-
ponsabilité civile médicale, marqué par des
risques de ruine pesant sur les praticiens,
tout d’abord pour les sinistres les plus
lourds (risque d’épuisement de la garantie)
et en second lieu pour les risques se décla-
rant de nombreuses années après les faits
(risque d’expiration de la garantie). Ces
préoccupantes difficultés sont en grande
partie liées à une mutualisation insuffi-
sante : les risques les plus importants sont
concentrés sur la tête d’un nombre très fai-
ble de praticiens, pour lesquels les cotisations
d’assurance deviennent insupportables, et
la garantie minimum que les sociétés d’as-
surance doivent proposer aux praticiens
n’est fixée qu’à hauteur de 3 millions
d’euro, alors que quelques sinistres dépas-
sent déjà le double de ce montant.
Les deux rapports rédigés par Gilles Johanet
avaient laissé espérer une solution politique
rapide. Rendons hommage à Xavier Ber-
trand qui a recherché, au terme de travaux
parlementaires riches et ouverts, une so-
lution pour régler de façon définitive cet
épineux dossier.
Aboutissement de cette réflexion, la loi
Fourcade a créé un fonds de garantie des
dommages consécutifs à des actes de pré-
vention, de diagnostic ou de soins dispensés
par les professionnels de santé exerçant à
titre libéral. Le Conseil Constitutionnel a
malheureusement censuré l’ensemble de
ces dispositions, pour des motifs de forme,
estimant qu’elles étaient sans lien avec
l’objet principal de la loi. Dans un commu-
niqué du 4 août 2011, le ministère de la
Santé a cependant précisé qu’elles seraient
introduites dans les textes financiers pour
2012 et pourraient ainsi s’appliquer dès le
1erjanvier 2012.
Le fonds de garantie sera chargé de verser
les indemnisations dépassant les montants
de garantie des contrats d’assurance, les-
quels, a annoncé le ministre, devraient être
tout prochainement relevés à hauteur de
8 millions d’euro. En pratique, l’assureur
indemnisera jusqu’à 8 millions et au-delà,
ce sera le fonds qui interviendra, sans re-
cours possible à l’encontre du praticien.
Ainsi, la coïncidence parfaite entre le nou-
veau plancher de garantie réglementaire
et le seuil de déclenchement du dispositif
de mutualisation supprime tout trou de ga-
rantie pour les sinistres à venir ; on peut
simplement s’interroger sur l’intention du
législateur qui, de façon surprenante, n’a
pas supprimé l’article de la loi du 4 mars
2002 selon lequel, en cas d’épuisement de
la garantie, l’Office national d’indemnisa-
tion des accidents médicaux (ONIAM) doit
intervenir, avec un recours contre le prati-
cien…
Parallèlement, le ministre a annoncé une
révision du barème de l’aide financière à
la souscription du contrat d’assurance.
Ce fonds, qui devrait être géré par la Caisse
centrale de Réassurance, sera alimenté par
une contribution forfaitaire à la charge des
professionnels de santé libéraux, dont le
montant – fixé par décret - pourra être mo-
dulé en fonction de la profession exercée.
C’est donc cette contribution, perçue par
les sociétés d’assurance et aussitôt reversée
au fonds, qui va permettre de mutualiser
le risque.
Deuxième réforme intervenue : l’amélioration
de la problématique liée à l’expiration des
garanties, qui avait jusque-là été traitée de
façon très partielle par le législateur. Do-
rénavant, en cas de condamnation à la
suite d’une plainte tardive contre un chi-
rurgien, un anesthésiste, un obstétricien
ou une sage-femme, régi par la convention
et exerçant dans un établissement, et alors
que la garantie du contrat d’assurance est
expirée, c’est l’ONIAM qui indemnisera la
victime, sans recours possible, et ce quelle
que soit la nature de l’accident médical
(seuls étaient auparavant concernés les ac-
cidents de naissance).
Le texte de la loi est par ailleurs complété
par un certain nombre d’outils d’harmoni-
sation de l’indemnisation du dommage cor-
porel, que nous commenterons à d’autres
occasions.
Cette réforme, qui devrait donc prendre
effet au 1er janvier 2012 sous réserve de
sa reprise dans les textes financiers à venir,
apportera des solutions majeures qui ne
peuvent qu’être approuvées. Nous regret-
terons seulement qu’elle ne s’applique pas
au stock des sinistres en cours, certains
dossiers pouvant eux aussi, à la suite d’ag-
gravations, dépasser le seuil des 8 millions
d’euros.
BCJ9A6F9

#11024
&50/3'+-.<&+%#-
RESPONSABILITÉ CIVILE PROFESSIONNELLE
MACSF – Le Sou Médical
sur l’exercice 2010
Depuis plusieurs années, chaque numéro trimestriel de Responsabilité comporte un supplément
qui présente, dans la quasi-totalité des spécialités, les décisions rendues par les juridictions civiles
et pénales, et par les CRCI dans les affaires de responsabilité civile professionnelle gérées par le
Sou Médical - Groupe MACSF. Ainsi, les suppléments des quatre numéros de l’année 2011
détaillent les décisions rendues en 2009.
Ils sont en ligne sur le site Internet de la MACSF :
777.#%3((2.
N’hésitez pas à les consulter !
B@9+CI%S8=75@–FCID9%+57CIJ9FH
9BF9GDCBG56=@=HS7=J=@9DFC:9GG=CBB9@@9370 501
GC7=SH5=F9G9IL7=CBH58F9GGS3 441 8S7@5F5H=CBG
8CBH183 7CB79FB5BH89G8CAA5;9GA5HSF=9@G
$5G=B=GHF5@=HS7CFF9GDCB85BH99GH898S7@5F5H=CBG
DCIFGC7=SH5=F9G9B
(CIF@9G119 864 AS897=BGGC7=SH5=F9G8I+CI%S8=75@
FCID9%+HCIH9GGDS7=5@=HSG7CB:CB8I9G9HEI9@
EI9GC=H@9AC898h9L9F7=79@=6SF5@CIG5@5F=S1 831
8S7@5F5H=CBGCBH HF5=HP89G8CAA5;9G7CFDCF9@G9H
146 P89G8CAA5;9GA5HSF=9@G$5G=B=GHF5@=HS9GH89
DCIFGC7=SH5=F9GAS897=BGHCIH9GGDS7=5@=HSG
7CB:CB8I9G9HEI9@EI9GC=H@9AC898h9L9F7=79@=6SF5@
CIG5@5F=S9B (CIF@9G
GC7=SH5=F9G@=6SF5IL9L7@IG=:G9H5M5BHIB957H=J=HS
9BG97H9IFDF=JS<CGD=H5@=9F 8S7@5F5H=CBGCBHHF5=H
P89G8CAA5;9G7CFDCF9@G$5G=B=GHF5@=HS9B9L9F7=79
@=6SF5@9GH892,28%9B
9G 8S7@5F5H=CBG8h577=89BHG7CFDCF9@G7CB79FB5BH
89GAS897=BGCBH:5=H@hC6>9H89@5D5FH89GA5@589GCI89
@9IF9BHCIF5;98972 D@5=BH9GDSB5@9G174 D@5=BH9GCF8=B5@9G
364 5GG=;B5H=CBG9BFS:SFS7=J=@9GCI58A=B=GHF5H=J9G
704 FS7@5A5H=CBGCF5@9GS7F=H9GCID5FA5B85H5=F99H89
517 G5=G=B9G8hIB9CAA=GG=CB*S;=CB5@989CB7=@=5H=CB
9H8h!B89AB=G5H=CB*!
9G7<=::F9GB9DF9BB9BH9B7CADH9EI9@58S7@5F5H=CB
=B=H=5@9dD5F9L9AD@9IB9FS7@5A5H=CBD9IHG9HF5BG:CFA9F
I@HSF=9IF9A9BH9BIB95GG=;B5H=CB9BFS:SFSIB9G5=G=B9
8hIB9*!JC=F99BIB9D@5=BH9DSB5@99HCICF8=B5@9
$9G25 616 7<=FIF;=9BG89BH=GH9GGC7=SH5=F9G8I+CI
%S8=75@FCID9%+9H8I7CBHF5H;FCID9&+CBH
58F9GGS1 087 8S7@5F5H=CBG9BGC=HIB9G=B=GHF5@=HS
894,24%7CBHF99B
$9G8S7@5F5H=CBG7CB79FB5BH@9G7@=B=EI9G7@=B=EI9G
8S7@5F5H=CBG:CBH@hC6>9H8hIB9FI6F=EI98=GH=B7H9
BCJ9A6F9
6
E
0,5
1,0
1,5
2,0
2010
2009
2008
2007
2006
2005
2004
2003
2002
2001
2000
1999
1998
1997
1996
1995
1994
1993
1992
1991
1990
1989
1988
1987
1986
;#
!+/+342#-+4<&'3.<&'%+/34053
'8'2%+%'3'431<%+#-+4<3%0/(0/&53
(a) Déclarations accidents corporels pour 100 sociétaires.
2004
2005
2006
2007
2008
2009
2010
10
20
30
40
50
Plaintes
pénales
Plaintes
ordinales
Procédures
civiles
Réclamations CRCI
<%-#2#4+0/3&'3&0..#)'3
%02102'-3#512=3&'3.<&'%+/3
Dr Catherine LETOUZEY
%S897=B7CBG9=@
$9+CI%S8=75@gFCID9
%+
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
1
/
95
100%