Document

6. Cas concrets
1) Cas sur un anévrysme
Madame D. âgée de 48 ans, fait un malaise avec de fortes
céphalées sur son lieu de travail. Elle est prise en charge par les
pompiers et emmener aux urgences de l’hôpital de la source.
Ayant toujours des céphalées intenses, elle passe un TDM qui montre
une hémorragie méningée (dont les principaux symptômes sont des
céphalées brutales et intenses comme dans le cas présent, des
raideurs de nuque, nausées/vomissements, et parfois les patients
présentent une photophobie dans les cas les plus graves un coma
profond voir le décès) dans la région carotidienne gauche.
Elle est hospitalisée dans le service de réanimation
neurochirurgicale.
A son arrivée, elle est prise en charge par l’équipe pour la pose de
matériels et l’on note l’état neurologique de référence sur le dossier
de soins.
Ensuite, elle passe un angioTDM et une artériographie (désilet laisser
en place) pour confirmer le diagnostic.

Dès le diagnostic est posé, le neurochirurgien référent
s’entretient avec la famille pour poser les risques séquellaires et le
risque vital.
A J2 du saignement, elle sera embolisé. Les 2 possibilités de
traitement des anévrysmes sont la voie chirurgicale ou la voie
endovasculaire (choisi dans le cas présent).
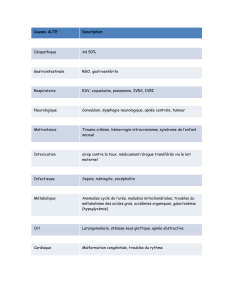
Comparaison des traitements
Embolisation
Chirurgie
Immédiate
Esthétique
Localisations en carotidienne et
communicante antérieure
Risque thromboembolique
Attente d’environ 14 jours
Ouverture d’un volet
Toutes localisations
Risque infectieux
Risque de re-saignement
En ventilation spontanée ou
contrôlée
Durée d’hospitalisation moins
longue
Le plus souvent en ventilation
contrôlée
La veille du bloc :
Vérifier qu’elle est tout compris, voir si elle a encore des
questions ainsi que la famille
Maintenir une atmosphère calme et obscure
Faire un bilan préopératoire complet
Vérifier que le dossier est complet (présence des clichés
radiologiques, dossier anesthésie et neurochirurgie)
Envoyer la réservation de sang au CTS
Compléter le recueil de données si besoin
Préparation de Mme D. :
Bain de lit la veille et le matin de l’intervention
Prémédication la veille au soir et le matin selon la feuille
d’anesthésie

Voir avec la salle d’artériographie si l’on sédate et intube
le patient dans la chambre avant de descendre
Retour de bloc :
Etat neurologique horaire
Installation du patient et du matériel
Surveillance du point e ponction (et surveillance des pouls
pédieux)
Mise en place et planification des prescriptions médicales
(traitement antalgique, anti-épileptique, contre le spasme,
héparine et antibiothérapie en post opératoire immédiat)
Prise des constantes par heure
Laisser le patient dans le calme et l’obscurité
A J1 de l’embolisation, Mme D. passe un TDM de contrôle, qui
est normal.
Dans les jours qui suivent, l’alimentation est reprise.
Mais a J4, elle présente une hyperthermie et fait un choc septique
(tachycardie et chute de tension malgré le traitement mis en place).
Après avoir appelé le réanimateur pour l’informer, la patiente crise
(avec mydriase gauche ponctuelle, perte de connaissance et de
matière fécale). Le neurochirurgien de garde en est averti
immédiatement.
Sous prescription médicale :
Augmenter le rivotril (par rapport à la crise convulsive).
Augmenter le levophed (par rapport à la chute de la
tension artérielle).
Avec le réanimateur tout le matériel est changé et envoyé
à la bactériologie.
Hémocultures et ECBU.

Suite à cela la patiente est intubée, sédatée, elle passe un TDM de
contrôle qui ne montre rien de particulier, mais la patiente présente
un déficit de l’hémicorps droit.
Le lendemain, la patiente passe une ETC qui montre un spasme à
droite et un léger à gauche.
Les risques les plus fréquents dans les cas d’anévrysme sont :
Le re-saignement (le plus souvent dans les 24h) que l’on
surveille grâce à l’état neurologique du patient toutes les
heures voir plus, ainsi que par l’apparition de signes cliniques
éventuels.
Le vasospasme comme dans le cas présenté entre le 4ème
et 21ème jour à compter du saignement que l’on surveille grâce
à l’état neurologique, des constantes (avec application des
prescriptions médicales tel que le levophed, le remplissage
par des macromolécules), la mise en place du nimmotop sous
prescription médicale, ainsi que des ETC bi-hebdommadaire.
L’hydrocéphalie cette complication nécessite une
intervention chirurgicale pour la pose d’une Dérivation
Ventriculaire Externe afin d’évacuer le surplus de LCR sans
souffrance cérébrale (il se peut que par la suite quand le
sevrage est impossible une pose de Dérivation Ventriculo-
Péritonéale, existe aussi DLP ou DVA), une surveillance par
2heures s’effectue pour quantifier et observer l’aspect, la
couleur du LCR. De plus, on peut effectuer des prélèvements
pour la bactériologie et la biologique.
Les soins plus spécifiques chez une personne intubée, et sédaté
sont :
L’état neurologique du patient,
Surveillance vis à vis de la sédation : vérification de la
prescription médicale, que le patient soit bien adapté au
respirateur.

Surveillance du mode respiratoire : fréquents aspirer et
faire des lavages, des radiographies pulmonaires sont faites
régulièrement, surveillance de la prescription par rapport
aux paramètres respiratoires, les volumes, gazométrie sur
prescriptions, en pratiquant les « petits soins » quotidiens
vérification des marquages sur la sonde d’intubation…
kinésithérapie respiratoire si besoin.
Surveillance hémodynamique : pouls, tension artérielle
(grâce au KTR si besoin), température, fréquence
respiratoire, saturation en O2 ainsi qu’en CO2, diurèse,
glycémie capillaire, PVC et PIC sur prescription médicale.
Surveillance du risque thromboembolique : pose de BAV,
sur prescription CPI, et mise sous HBPM.
Surveillance par rapport au risque infectieux : si
température supérieure ou égale à 38.5, informer le médecin
et prélèvements bactériologique, surveillance des points de
ponction (KTC, KTR, …).
Surveillance digestive : reprise du transit, alimentation
parentérale.
Surveillance de l’intégrité de la peau : bain de lit,
prévention d’escarre, changement de position toutes les 4
heures, matériel anti-escarres (matelas, bottes, restons, …),
lors des « petits soins » faire attention aux points d’appui de
la sonde d’intubation ou de la sonde naso-gastrique par
exemple, surveillance des œdèmes (par bilan
entrées/sorties, et peser toutes les semaines par exemple).
S’il y a après l’arrêt des sédations un risque fonctionnel est
présent envisager son devenir (maison de rééducation, …).
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%




![sineuro [Mode de compatibilité]](http://s1.studylibfr.com/store/data/006014084_1-918502a42d743b8e5df1baf6158cd09c-300x300.png)




