prise en charge diagnostique et traitement immédiat de l

PRISE EN CHARGE DIAGNOSTIQUE ET TRAITEMENT IMMÉDIAT DE
L'ACCIDENT ISCHÉMIQUE TRANSITOIRE DE L'ADULTE.
Définition de l'AIT :
Déficit neurologique ou rétinien
de survenue brutale, d'origine
ischémique, correspondant à une
systématisation vasculaire ou
oculaire et dont les symptômes
régressent totalement en moins de
24 heures.
Limites =
–la plupart des épisodes transitoires (environ 2/3) durent moins d'une
heure
–la probabilité que des symptômes durant plus d'une heure régressent
en moins de 24 heures est faible (environ 15%)
–certains épisodes transitoires s'accompagnent de lésions
ischémiques à l'imagerie cérébrale, dont la fréquence est d'autant
plus élevée que la durée des symptômes est longue
Proposition de nouvelle définition de l'AIT :
Un AIT est un épisode bref de dysfonction neurologique dû à une ischémie focale cérébrale ou rétinienne,
dont les symptômes cliniques durent typiquement monis d'une heure, sans preuve d'infarctus aigu.
Attitudes pratiques :
–Persistance du déficit neurologique lors de
l'examen, conscidérer le patient comme atteint d'un
AVC (cf. « Prise en charge initiale des patients
adultes atteints d'accident vasculaire cérébral –
aspects médicaux », Anaes septembre 2002).
–Regression du déficit neurologique : mise en
oeuvre dans les meilleurs délais des moyens
diagnostiques et thérapeutiques. But = initier
au plus vite un traitement de prévention
secondaire.
Diagnostique d'AIT :
–AIT probable
–évocateur d'un AIT carotidien
–cécité monoculaire
–trouble du langage
–troubles moteurs et/ou sensitifs
unilatéraux touchant la face et/ou les
membres
–évocateur d'un AIT vertébro-basilaire
–troubles moteurs et/ou sensitifs bilatéraux
ou à bascule d'un épisode à l'autre,
touchant la face et/ou les membres
–perte de vision dans un hémi-champ visuel
homonyme ou dans les 2 hémichamps
visuels homonymes (cécité corticale)
–AIT possibles
–vertiges
–diplopie
–dysarthrie
–trouble de la déglutition
–perte de l'équilibre
–symptômes sensitifs isolés ne touchant
qu'une partie d'un membre ou qu'une
hémiface
–drop-attack
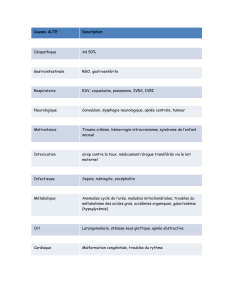
Diagnostic différentiel d'un AIT :
–Neurologique
–migraine avec aura
–crise épileptique focale
–autres: (tumeurs cérébrales, malformations
vasculaires cérébrales, hématome sous
dural, hémorragie cérébrale, sclérose en
plaques, ictus amnésique, myasthénie,
paralysie périodique, narcolepsie)
–Non neurologique
–troubles métaboliques (hypoglycémie...)
–vertige de cause ORL (Ménière, vertige
paroxystique bénin, névrite vestibulaire)
–syncope
–hypotension orthostatique
–syndrome d'hyperventilation
–hystérie, simulation
–troubles psychosomatiques
–En cas de cécité monoculaire transitoire :
–amaurose liée à une HTA maligne
–glaucome aigu
–hypertension intracrânienne
–thrombose veine centrale de la rétine
–névrite optique rétro-bulbaire
–décollement de rétine

Stratégie de prise en charge :
–AIT = urgence diagnostique et thérapeutique
(risque élevé de survenue d'un AVC, existence de
traitements efficace sur la prévention secondaire)
–Bilan étiologique rapide car nature des
traitements conditionnée par la cause de l'AIT.
–Réalisation des examens en urgence lorsque l'AIT
est récent.
Hospitalisation recommandée :
–si elle permet d'obtenir plus rapidement les
examens complémentaires.
–En cas d'AIT récidivants et récents, d'AIT
survenant sous traitement antiagrégant
plaquettaire.
–En fonction du terrain (comorbidité, âge,
isolement social)
Imagerie cérébrale (IRM, à défaut scanner cérébral sans injection)
–Elimine certains diagnostics différentiels
–documente éventuellement un terrain vasculaire
–nécessaire au diagnostic positif d'AIT (nouvelle définition)
Bilan étiologique :
–bilan initial réalisé dans les meilleurs délais :
–écho-Doppler des artères cervico-encéphaliques (ou
angiographie par résonnance magnétique, ou
angioscanner spiralé)
–ECG
–bilan biologique (NFP, iono, VS, CRP, glycémie, créat,
TQ, TCA)
–deuxième intention :
–échographie cardiaque (ETO ou
ETT)
–bilan glycémique et lipidique
–autres : anti-phospholipides, holter
rythme, examen du LCR.
Traitement :
Débuter au plus vite un traitement par
aspirine à dose de charge (160 à 300 mg/j) en
l'absence de contre indication et dans l'attente
des résultats du bilan étiologique.
Réalisation d'une IRM ou d'un scanner cérébral avant
l'instauration du traitement par aspirine à la recherche d'un
saignement intracrânien.
Si l'imagerie ne peut être réalisé en urgence, l'instauration
du traitement antiagrégant plaquettaire peut être proposée
(rapport bénéfice/risque favorable).
Résumé personnel tiré de « Prise en charge diagnostique et traitement de l'accident ischémique transitoire de
l'adulte » disponible sur le site de l'ANAES (www.anaes.fr)
1
/
2
100%