SEHUNGIZA Cynthia

1
ANCEAUX Camille
HERISSAY Auguste
E.C Physiologie-pharmacologie
Dr PAPE
08/02/2011
LES β-BLOQUANTS ET PATHOLOGIES
CARDIOVASCULAIRES
I-Introduction
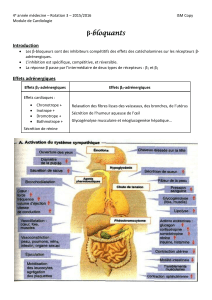
Les β-bloquants sont indiqués dans le traitement des pathologies coronariennes , de
l'insuffisance cardiaque et de l'hypertension artérielle . Ils sont classés en:
β-bloquants non-sélectifs
sans activité sympathomimétique inrinsèque (ASI) .Ex: Carvédilol
avec ASI
β-bloquants β1 sélectifs
sans ASI (ex: métoprolol, bisoprolol, nébivolol)
avec ASI
Tous les bêta-bloquants possèdent au sein de leur molécule un carbone asymétrique. Ce sont donc
des produits racémiques avec 2 isomères . C'est l'isomère lévogyre qui possède la propriété bêta-
bloquante.

2
II-Les β-bloquants et l'insuffisance coronaire
A-Les objectifs du traitement
supprimer les symptômes d'angine de poitrine càd diminuer la fréquence et la sévérité de
l'ischémie ; en d''autres termes améliorer la qualité de vie
ralentir la progression de la maladie athéromateuse ;
réduire le risque d'un accident coronarien aigu ou d'un angor instable et donc prévenir ainsi
la constitution d'un IDM afin d'améliorer l'espérance de vie .
Actuellement , deux catégories de médicaments sont disponibles pour le traitement de
l'insuffisance coronaire :
1. ceux utilisés en prévention secondaire de la maladie coronaire: des hypolémiants et des
anti-aggrégants plaquettaires .
Bien sûr , à côté de la prise en charge des facteurs de risque vasculaires telles que l'arrêt du
tabac, les conseils hygiéno-diététiques, le contrôle d'une HTA et d'un diabète ;
2. les anti-ischémiques avec la TriNiTrine et ses dérivés qui sont des donneurs de NO , donc
des vasodilatateurs(VD) ;
les antagonistes calciques (VD) et les β-bloquants (qui diminuent les besoins en O2 à
l'opposition des vasodilatateurs)
Les vasodilatateurs augmentent les apports en O2 tandis que les β-bloquants diminuent les besoins
en O2
B-Action thérapeutique: effets anti-ischémiques
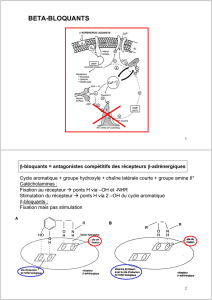
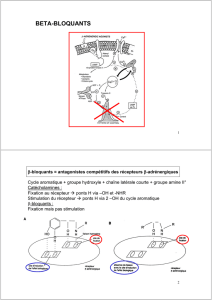
Les β-bloquants représentent le traitement de base préventif de l'angine de poitrine . Ce
sont des antagonistes compétitifs des récepteurs β de la Noradrénaline endogène :
Ils diminuent la MVO2 càd les besoins en O2 du myocarde par la conjonction d'une part
des effets chronotropes et inotropes négatifs et d'autres part par la diminution de la pression
pariétale ventriculaire gauche et de la pression artérielle systolique.
La diminution de la fréquence cardiaque augmente le temps de perfusion coronarienne
diastolique , ce qui améliore la perfusion ventriculaire gauche. Les β-bloquants s'opposent à
une augmentation des besoins en O2 induite par l'effort ou le stress.
Ils entraînent aussi une redistribution du débit coronaire vers les couches sous-
endocardiques (qui sont les plus sensibles à l'ischémie).
Ils ont un effet protecteur sur les troubles du rythme d'origine ischémique et diminuent le
risque de survenu d'une récidive d'infarctus .
Il faut noter l'efficacité très semblable entre les différents β-bloquants. En effet, c'est la propriété
β1-bloquante qui est responsable notamment des effets anti-ischémiques .

3
C-Prescription
Sauf contre-indication , les β-bloquants peuvent-être prescrit en première intention et au
long cours dans la prévention secondaire de l'infarctus ; et ceci car ils diminuent le risque de
récidive et réduisent significativement la mortalité .
Les β-bloquants:
peuvent-être prescrits dans toutes les formes cliniques d'ischémie myocardique(angor
chronique stable ou angor instable , angor d'effort) sauf l'angor vaso-spastique (comme
l’angor de Prinzmetal puisque celui-ci est dû à une vasoconstriction donc le traitement sera
fait de dérivés nitrés et d'inhibiteurs calciques)
sont prescrits à des doses permettant d'obtenir une fréquence cardiaque de 50 à 60
battements par minute au repos .
permettent de réduire de 59% la fréquence des épisodes d'ischémie silencieuse(ou
asymptômatique) et réduisent de 69% la durée de ces épisodes d'ischémie silencieuse.
- Deux études comparant les β-bloquants aux inhibiteurs calciques ont montré que les β-
bloquants ont une efficacité supérieure à celle des antagonistes calciques pour supprimer
l'ischémie silencieuse . ( bisoprolol vs nifédipine et aténolol vs diltiazem)
- Dans l'angor d'effort , il peut-être utile pour le patient de réaliser une épreuve d'effort avant
et après l'instauration du traitement ; ceci afin d'en contrôler la posologie efficace càd celle
qui permet d'obtenir une baisse significative de l'augmentation de la fréquence cardiaque
induite par l'exercice physique.
- Dans les formes sévères de la maladie coronarienne, les β-bloquants peuvent-être associés
aux dérivés nitrés et aux antagonistes calciques mais seulement de la famille des
dihydropyridines . Ils ne peuvent-être associés aux antagonistes calciques bradycardisants
(tels que le vérapamil , le diltiazen) compte-tenu de leurs effets cardiaques inotropes négatifs
et anti-arythmiques car ceci induirait une potentialisation de leurs effet.
- L'existence d'une dysfonction ventriculaire gauche ne représente pas une CI (Cf.
Insuffisance cardiaque).
- Les β-bloquants masquent les signes d'alerte d'hypoglycémie malgré ça leur utilisation chez
le diabétique coronarien reste indiqué car leur effet bénéfique est très net dans cette
population .Leur prescription néccessite un maniement particulièrement soigneux des
hypoglycémiants .
- Chez les patients notamment âgés avec une fréquence cardiaque spontanément basse, le
recours à une molécule douée d'une ASI, donc moins bradycardisante peut-être judicieux.
(ex:acébutolol)
- En phase aigü de l'IDM , ils peuvent-être indiqué par voie IV (ex: aténolol, métoprolol) .

4
III- Les β-bloquants et l'hypertension artérielle
Le traitement de l'hypertension artérielle par les β-bloquants est présenté comme le
traitement de choix avec les diurétiques. Pratiquemment tous les β-bloquants (sauf sotalol) ont une
indication et une AMM pour l'HTA essentielle. De nombreuses études ont démontré qu'ils
diminuent la morbi-mortalité de l'HTA.
Rq : Les β-bloquants sont des anti-hypertenseurs et non pas des hypotenseurs.
A- Mécanisme de l'effet anti-hypertenseur des
β- bloquants
Cet effet dépend du blocage des récepteurs adrénergiques β1 uniquement (et non pas
β2). Le mécanisme n'est pas univoque et fait intervenir plusieurs actions:
la baisse du débit cardiaque qui résulte des effets inotropes et chronotropes négatifs
la diminution de la contractilité qui entraîne une diminution du volume d'éjection (surtout à
l'exercice), d'où la baisse de la pression artérielle systolique
la diminution de la production de rénine qui entraîne une diminution de la production
d'angiotensine II (puissant vasoconstricteur)
probable diminution du tonus sympathique par une action centrale (pour les β-bloquants
liposolubles qui franchissent la barrière hémato encéphalique).
le rôle du blocage des récepteurs β2 pré-synaptiques (impliqués dans la libération de
Noradrénaline) a été évoqués mais les β-bloquants β1 sélectifs ont la même efficacité anti-
hypertenseur que les non-sélectifs.
Remarque: Une grosse controverse existe à l'heure actuelle sur les β-bloquants en 1ère intention.
En effet , le traitement de l'HTA a profondément évolué au cours des 40 dernières années et ceci
suite au développement de nouveaux agents anti-hypertenseurs ( inhibiteurs de l'enzyme de
conversion, les bloqueurs des récepteurs AT1 de l'angiotensine,...) . Egalement grâce à la meilleure
compréhension du bénéfice thérapeutique apportée par l'abaissement tensionnel en terme de
prévention cardio-vasculaire.
L'utilisation des β-bloquants dans l'HTA a fait l'objet de méta-analyses (analyse
rétrospective de plusieurs études cliniques) qui ont montré que si les β-bloquants diminuent le
risque de morbi-mortalité , leur effet protecteur (surtout en ce qui concerne les AVC) est plus faible
que celui des anti-hypertenseurs d'autres classes càd les diurétiques , les IEC , les artans (bloqueurs
des récepteurs AT1 de l'angiotensine) , les antagonistes calciques . De plus, l'attention a été attirée
sur le rôle des β-bloquants associés aux diurétiques dans l'apparition d'un diabète de type II.
Les résultats ont amené en 2006 les anglais, les canadiens, les suédois à recommander l'exclusion
des β-bloquants en 1ère intention ( voir en 2èm ou 3èm pour les britanniques) dans le traitement de
l'HTA non compliquée. L'indication en cas de maladie coronaire associée est conservée par tous.
Actuellement, on est en attente des directives européennes concernant le traitement de l'HTA en
1ère intention par les β-bloquants.

5
Ces méta-analyses peuvent être critiquées car elles présentent des lacunes méthodologiques
importantes :
très hétérogènes, surtout au niveau des populations
la dose et la fréquence des prises sont variables d'une étude à l'autre
ces études n'ont pas pris en compte le niveau de contrôle de la tension artérielle et le critère
d'insuffisance cardiaque
elles ont été réalisées surtout avec l'aténolol et quelques autres β-bloquants plus anciens
“Qu'en est-il des nouveaux β-bloquants possédant d'autres propriétés que le blocage β1
sélectif?”
■ ces nouvelles molécules exercent bien souvent un effet vasodilatateur par blocage α1
pour le carvédilol et par production de NO pour le nébivolol
■ certaines études suggèrent que les β-bloquants dits de 3è génération pourraient
améliorer le sensibilité à l'insuline ou tout au moins être métaboliquement neutres
chez les patients insulino-résistants
■ cependant les avantages de ces propriétés en terme de protection cardio-vasculaire
restent à démontrer et nécessitent des études prospectives.
En conclusion , les β-bloquants restent un choix quasi incontournable dans l'HTA après
un IDM en présence d'une situation d'angor chez les patients insuffisant cardiaques ou encore chez
le jeune hypertendu et tachycarde. Le traitement anti-hypertenseur repose principalement sur une
décision prise en tenant compte de tous les facteurs de risque cardio-vasculaires.
III- bloquant et insuffisance cardiaque (IC)
1- Classification
Rappelons tout d’abord la classification HYHA :
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%