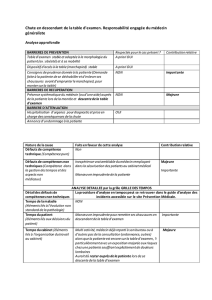
Collaborationinterdisciplinaire pour la prise en charge d`un patient

S. Beggah-Alioua
J. Berger
M. Cheseaux
vignette clinique
Une femme de 71 ans, d’origine vietnamienne, suivie pour
un syndrome métabolique, décide de changer de médecin
de premier recours (MPR) pour l’introduction de l’insuline.
La première consultation médicale met en évidence une
surcharge pondérale avec un IMC à 29,5 kg/m2, une hyper-
tension artérielle modérée à 158/85 mmHg sous traitement, une hémoglobine
glyquée élevée à 8,9% (N : 4,5-6,9), une anémie microcytaire hypochrome à 100 g/l
(N : 117-157), une ferritine à 6 µg/l (N : 30-300) et une vitamine B12 à 64 pmol/l
(N : 133-677). Concernant la surcharge pondérale, une consultation en diété-
tique est mise en place. Le traitement de l’hypertension artérielle est majoré
par un anticalcique en plus de la bithérapie préexistante, composée d’un inhi-
biteur de l’enzyme de conversion de l’angiotensine et d’un thiazidique. Le bilan
de la carence martiale met en évidence un adénocarcinome du sigmoïde de
stade pT4b pN0 cMo qui sera traité chirurgicalement puis complété par de la
chimiothérapie. La carence en vitamine B12, investiguée par une gastroscopie
qui s’avère être normale, est mise sur le compte d’un syndrome de non-disso-
ciation de la vitamine B12 et d’une malabsorption d’origine médicamenteuse,
secondaire à la prise de la metformine. L’insulinothérapie est introduite par
une forme basale une fois par jour, en association aux antidiabétiques préexis-
tants, un biguanide et une gliptine. Au vu de son âge et de la carence en vita-
mine B12, un bilan cognitif de base est effectué par un
Mini Mental Status
qui
montre une valeur à 25/30 chez une patiente allophone. Le test de l’horloge
s’avère pathologique (figure 1) mais s’améliore avec la correction de la carence
en vitamine B12. Le réseau socio-familial est constitué de son ex-mari unique-
ment, qui participe très peu à la prise en charge médicale. Un passage journalier
des infirmières à domicile est organisé afin de surveiller les injections d’insu-
line et de vérifier les glycémies. Cette guidance médicale permet à la patiente
d’améliorer son profil glycémique, ce qui est confirmé par l’hémoglobine gly-
quée, qui est passée à 6,5%. La pharmacie unique, qui lui délivre son traite-
ment, réalise que la patiente demande davantage de médicaments qu’elle
Interdisciplinary care for a patient suffering
from Diogenes syndrome
Interdisciplinarity is the combined care of a
patient by two or more healthcare professio-
nals. Taking into account the contribution of
the different healthcare partners improves
patient follow-up, quality of the care and use
of resources. General practitioner (GP) be-
comes the pivot of a combined interdiscipli-
nary ambulatory care allowing a prolonged
staying at home and avoiding the multiplica-
tion of care offers.
This paper, by the clinical description of a
patient suffering from Diogenes Syndrome,
allows a cross of the care between the GP,
home nurse and pharmacist. It deals with fol-
low-up questions, acceptance, objectives of
treatment, communication between healthcare
partners and «false notes» in the follow-up.
Rev Med Suisse 2014 ; 10 : 1420-3
L’interdisciplinarité est la prise en charge coordonnée du
même patient par plusieurs professionnels de santé. La prise
en compte des contributions de différents professionnels de
santé améliore le suivi du patient, la qualité des soins et l’uti-
lisation des ressources. Le médecin de premier recours (MPR)
devient le pivot d’une prise en charge ambulatoire interdisci-
plinaire coordonnée permettant de prolonger un maintien à
domicile tout en évitant la multiplication des offres de soins.
Cet article, à travers la situation clinique d’une patiente pré-
sentant un syndrome de Diogène, permet d’avoir un regard
croisé sur la prise en charge par le MPR, les soins à domicile
et la pharmacie. Il traite des questions du suivi, de l’adhésion,
des objectifs du traitement, de la communication entre les
partenaires de santé et des «fausses notes».
Collaboration interdisciplinaire
pour la prise en charge d’un patient
qui présente un syndrome de Diogène
perspective
1420 Revue Médicale Suisse
–
www.revmed.ch
–
25 juin 2014
Sabah Beggah-Alioua
Drs Jérôme Berger et Michel Cheseaux
PMU, 1011 Lausanne
52_55_37351.indd 1 19.06.14 08:27

Revue Médicale Suisse
–
www.revmed.ch
–
25 juin 2014 1421
n’en consomme. La mise en place d’un semainier permet
d’améliorer la gestion du stock des médicaments mais
pas celle du matériel d’injection ni des compresses.
Afin de mieux coordonner les aspects pratiques, une
rencontre de réseau est organisée au domicile de la pa-
tiente. En plus des troubles cognitifs, la suspicion d’un
syndrome de Diogène, qui interfère avec la prise en
charge, est confirmée par la visite de son appartement
(figure 2).
syndrome de diogène
Le syndrome de Diogène est décrit dans la littérature
par Clark en 1975,1 mais son appellation fait référence his-
toriquement à Diogène le cynique, né à Sinope en 413
avant J.-C. et décédé en 324 avant J.-C. à Corinthe. Ce phi-
losophe grec aurait vécu sale et seul dans un tonneau
comme un ascète, sans aucun objet personnel. Le syndro me
de Diogène est une catégorie diagnostique polymorphe,
hétérogène et complexe,2 évoquant un trouble de la per-
sonnalité sans diagnostic psychiatrique, retenu par les ma-
nuels diagnostiques des troubles mentaux DSM-IV et ICD-10.
Ce syndrome se caractérise par une accumulation d’objets
hétéroclites, appelée syllogomanie,3 qui mène à des con di-
tions de vie insalubre affectant la plupart du temps les per-
sonnes âgées, avec une prédominance féminine. L’événe-
ment déclenchant est souvent le décès d’un proche.4 La
personne atteinte vit seule et se caractérise par une négli-
gence personnelle extrême à laquelle s’associent l’insalu-
brité de son domicile, le retrait social, une attitude para-
noïaque, un sans-gêne de sa condition inexplicable et un
refus systématique de se faire aider. Les symptômes cardi-
naux les plus cités dans la littérature sont l’entassement, le
retrait social et le refus d’aide. Damecour et coll.5 citent
quatre groupes diagnostiques principaux, parmi lesquels on
peut s’attendre à rencontrer ce phénomène : les troubles
cognitifs avec une démence et/ou un retard intellectuel,
les troubles psychotiques, les troubles alimentaires et les
troubles obsessionnels compulsifs. A préciser qu’un vaste
champ transitionnel entre l’état normal et l’état patholo-
gique peut exister. La responsabilité immédiate du médecin
face à une situation de collectionnisme et d’entassement
est de repérer les problèmes concomitants que sont la
mauvaise hygiène corporelle, la présence de parasites et
de maladies associées comme une infection de la peau et/
ou des voies respiratoires, des lésions podologiques (en
trébuchant sur les ordures), une anémie sur carence ali-
mentaire, un déficit en vitamine B12 ou en acide folique,
une ostéomalacie ainsi qu’une albuminémie basse et d’autres
pathologies non traitées. Le syndrome de Diogène reste
polymorphe et hétérogène, ce qui rend le diagnostic diffi-
cile.
aspect socio-thérapeutique
La question de savoir si un individu concerné peut être
laissé dans cet état d’incurie et d’entassement sévère se
pose. Selon les premiers auteurs ayant décrit ce syndrome,
la liberté individuelle devant être respectée au maximum,
toute tentative d’aide sans consentement serait vouée à
l’échec. Souvent, l’ingérence de l’entourage, qui signale le
cas, correspond à l’effondrement des fonctions autonomes.
Quand elle est acceptée, une aide-ménagère est souvent
incapable d’améliorer la saleté et le désordre. Un objectif
raisonnable consiste en l’évacuation des matières péris-
sables, des déjections et en un minimum d’hygiène corpo-
relle. En Suisse, si le trouble psychiatrique ne peut pas
être traité d’une autre manière, une expulsion du loge-
ment ainsi qu’une privation de liberté à des fins d’assis-
tance conduisent à une admission dans un établissement
psychiatrique. Habituellement, l’incurie ne suffit pas à elle
seule à motiver un internement. La prise en charge d’un
syndrome de Diogène repose sur la pathologie de base,
qui est définie par un diagnostic clinique, des examens de
laboratoire et, le cas échéant, des tests cognitifs. Un traite-
ment peut ensuite être proposé ainsi que différentes thé-
rapies actives, axées sur le rétablissement d’une structure
quotidienne permettant d’éloigner le patient des activités
de fonctionnement à vide que sont l’emmagasinage et le
collectionnisme.
Figure 1. Vue du salon de la patiente
Figure 1. Test de l’horloge
52_55_37351.indd 2 19.06.14 08:27

suivi et collaboration interdisciplinaire
La non-adhésion chez cette patiente impliquait une
gestion non rationnelle des médicaments et du matériel
médical (par exemple : surstockage, conservation dans des
conditions inadéquates, etc.). Sa prise médicamenteuse
permettait toutefois d’atteindre les objectifs thérapeutiques.
Rôle des intervenants médicaux
Chez cette patiente, la coordination entre les différents
partenaires de santé a été nécessaire pour améliorer le
suivi et avoir une bonne qualité des soins. La collaboration
interdisciplinaire a permis d’améliorer la gestion des mé-
dicaments et du matériel médical et de sécuriser leur cir-
cuit d’approvisionnement.
Médecin de premier recours
La qualité de la relation va indiscutablement influencer
la confiance que le patient place dans son thérapeute,
avec des répercussions sur l’adhésion thérapeutique. Le
traitement sera mieux suivi lorsqu’il découle d’une déci-
sion libre et réfléchie de la part du patient plutôt que
d’une imposition arbitraire de la part du médecin, d’autant
plus s’il s’agit d’une maladie chronique.6 Le MPR doit pri-
vilégier l’acte d’information et d’éducation dans lequel la
communication médecin-malade joue un rôle essentiel. Il
doit être au courant de l’histoire personnelle du patient,
de ses représentations sociales, de ses croyances, de sa
personnalité, de ses besoins, de ses désirs et de ses craintes.
Le niveau d’anxiété et le
status
émotionnel peuvent induire
un décalage entre l’information donnée par le MPR et celle
reçue par le patient. Le MPR ne peut obliger le patient à se
soigner mais va le motiver à adhérer au mieux aux pres-
criptions, optimiser et simplifier les traitements dans la
forme la mieux acceptée, limiter les manifestations indési-
rables en sélectionnant les médicaments les mieux tolé-
rés, en respectant les contre-indications, les interactions
ainsi que les prises en compte d’échecs antérieurs. En
bref, donner tout son sens à la prescription. Le MPR doit
tout mettre en œuvre pour aider le patient dans le suivi
thérapeutique : remise d’une information écrite, semainier,
soutien social suffisant.
Pharmacien
L’un des rôles du pharmacien est d’être un membre du
réseau informel, constitué autour des patients par les dif-
férents intervenants. Lors du renouvellement de prescrip-
tions ou d’achat d’articles d’hygiène ou de soins, il est pos-
sible d’observer les évolutions de la situation du patient
selon, par exemple, ses comportements, demandes ou
plaintes par rapport à son état de santé ou ses médica-
ments. Selon les informations récoltées, le pharmacien doit
contacter le médecin prescripteur (idéalement le MPR) afin
de faire part de ses observations.7,8 Dans le cas présent, les
différentes demandes répétées de la patiente, sous forme
de téléphones ou de messages écrits transmis par son
conjoint, ont éveillé la vigilance de l’équipe de la pharmacie.
En effet, la patiente demandait régulièrement des embal-
lages de médicaments ou de bandelettes d’autocontrôle
alors que, sur la base des dates de remise et des posologies,
des quantités suffisantes pour plusieurs semaines, voire
mois, lui avaient été remises. Le dialogue téléphonique avec
la patiente, lui rappelant les quantités délivrées et l’invi-
tant à vérifier ce dont elle disposait à domicile, n’a pas eu
d’impact sur ses demandes. Ce type de situation peut être
relativement inconfortable pour l’équipe de la pharmacie.
En effet, ce sont souvent différents interlocuteurs qui com-
muniquent avec la patiente. Un certain temps et le regrou-
pement de notes dans le dossier pharmaceutique de la
patiente peuvent être nécessaires avant d’identifier le ca-
ractère récurrent de la problématique. De plus, sans accès
au dossier médical, le pharmacien n’a pas connaissance de
diagnostics n’ayant pas entraîné la prescription d’un médica-
ment, par exemple ici, l’identification de troubles cognitifs.
Dans ce cas, la pharmacie a transmis des éléments factuels
sur la fréquence et la nature des demandes récurrentes de
la patiente en les mettant en rapport avec les quantités
délivrées. Sur la base de ces observations, le but de la
pharmacie était de savoir si d’éventuels troubles cognitifs
pouvaient être à l’origine des demandes de cette patiente
et si un cadre pouvait être convenu afin de les prendre en
charge de manière adéquate : utilisation rationnelle de mé-
dicaments tout en maintenant un lien permettant un suivi
adéquat de la patiente.9 Le diagnostic de syndrome de
Diogène ayant été posé, un réseau incluant la pharmacie a
été créé autour de cette patiente afin de répondre de ma-
nière uniforme et adéquate aux différentes demandes (in-
cluant notamment la préparation de semainiers par la
pharmacie).
Infirmière à domicile
L’infirmière à domicile identifie les patients à haut ris que,
les motivations du patient à se prendre en charge. Pour
cette patiente, le rôle de l’infirmière était de reconnaître
les signes et critères permettant le repérage du syndrome
de Diogène tels que l’entassement d’objets, la condition
de vie insalubre, la négligence corporelle et vestimentaire,
le refus d’aide et l’isolement social. Les conséquences de
l’insalubrité peuvent conduire à une menace pour la santé
du patient et de son voisinage. L’accumulation d’objets peut
être une menace pour la sécurité, interférer avec l’usage
normal des lieux, rendre le passage difficilement acces-
sible, et comporte le risque d’incendie, les problèmes de
voisinage et les risques d’exclusion.
conclusion
Le syndrome de Diogène est une catégorie diagnos-
tique polymorphe et complexe nécessitant une prise en
charge multidisciplinaire. Le MPR, pivot de cette collabo-
ration, assure la bonne coordination des soins, met en
place des mécanismes de communication efficaces et véri-
fie l’atteinte des objectifs. Le fonctionnement en équipe
multidisciplinaire a eu comme résultat une amélioration
de l’état de la patiente et de sa prise en charge. De plus,
le renforcement du message venant de plusieurs parte-
naires de santé peut avoir un impact positif sur l’accepta-
tion de la prise en charge auprès de certains patients, en
particulier lors de pathologies chroniques. En outre, cette
collaboration interdisciplinaire a permis de mieux protéger
les professionnels de santé contre le sentiment d’épuise-
1422 Revue Médicale Suisse
–
www.revmed.ch
–
25 juin 2014
52_55_37351.indd 3 19.06.14 08:27

Revue Médicale Suisse
–
www.revmed.ch
–
25 juin 2014 1423
ment, en offrant le soutien d’autres professionnels pour
gérer l’intensité du travail et les différentes demandes de
la patiente. Le travail en équipe permet une utilisation
plus rationnelle du temps des professionnels impliqués.
Le MPR occupe une position centrale pour coordonner les
soins au patient, en veillant parmi les objectifs à dévelop-
per les moyens permettant de faciliter l’adhésion théra-
peutique par exemple en termes de prise, mais aussi de
gestion médicamenteuse.
1 Clark AN, Mankikar, GD, Gray I. Diogenes syn-
drome. A clinical study of gross neglect in old age.
Lancet 1975;1:366-8.
2 * Knecht T. Le syndrome de Diogène : un phéno-
mène d’accumulation des déchets du point de vue psy-
chiatrique. Forum Med Suisse 2007;7:839-45.
3 Henzen A, Sentissi O, Zermatten A. Syllogomanie,
symptomes ou syndrome ? A propos d’un cas. Rev
Med Suisse 2012;8:951-5.
4 Bennet A, Birobent C, Birobent A, Schmitt L. Les
amasseurs compulsifs. Med Hyg 2000;58:2069-72.
5 Damecour CL, Charron M. Hoarding : A symptom,
not a syndrome. J Clin Psychiatry 1998;59:267-2.
6 ** Scheen AJ, Giet D. Non-observance thérapeu-
tique : causes, conséquences, solutions. Rev Med Liège
2010;65:239-45.
7 * Good Pharmacy Practice (GPP). Joint FIP/WHO
Guidelines on GPP : Standards for quality of pharmacy
service (www.fip.org/good_pharmacy_practice).
8 FIP Statement of policy : Collaborative pharmacy
practice. www.fip.org/www/uploads/database_file.php?
id=318&table_id=
9 Bugnon O, Hugentobler-Hampaï D, Berger J, Schnei-
der MP. New roles for community pharmacists in mo-
dern health care systems : A challenge for pharmacy
education and research. Chimia 2012;66:304-7.
* à lire
** à lire absolument
Bibliographie
Les auteurs n’ont déclaré aucun conflit d’intérêts en relation avec
cet article.
Implications pratiques
Le syndrome de Diogène est une catégorie diagnostique
polymorphe et complexe nécessitant une prise en charge
interdisciplinaire
La collaboration interdisciplinaire permet d’améliorer la
qualité des soins et l’utilisation efficace des ressources, sur-
tout lors de pathologies chroniques complexes
Le médecin de premier recours, pivot de cette collabora-
tion, assure la bonne coordination des soins
>
>
>
52_55_37351.indd 4 19.06.14 08:27
1
/
4
100%