CQFD

CQFD 81
CQFD 81 (Dossier 9 de l’ECN 2012)
Enoncé
Un homme âgé de 71 ans, 84 kg, 1,75m, a présenté un infarctus cérébral sans séquelle clinique à
l’âge de 65 ans, date à laquelle il a arrêté de fumer.
Il habite depuis sa retraite en zone rurale. Il souffre d’une hypertension artérielle, traitée par
Biprétérax® 1 cp/jr (périndopril 10 mg + indapamide 2,5mg). Il prend par ailleurs Asasantine 2/j
(aspirine 25 mg + dypiridamole LP 200mg). Sa tension artérielle habituelle est de 130/80 mmHg au
cabinet de son médecin.
Son dernier bilan biologique réalisé 15 jours plus tôt montre :
- Cholestérol total : 1,70 g/L (4,39 mmol/L)
- HDL- cholestérol : 0,35 g/L (0,9 mmol/)
- LDL- cholestérol : 1,25 g/L (3,23 mmol/)
- Triglycérides: 1,45 g/L (1,66 mmol/L)
- Créatinine 13 mg/L (115 µmol/L)
Ce soir, en regardant la télévision, il ressent depuis 4 minutes une brûlure rétrosternale, avec une
douleur croissante dans la « mâchoire » supérieure droite. Il a des sueurs et des nausées.
Il téléphone à son fils qui lui dit d’aller immédiatement à l’hôpital le plus proche.
Question N°1
Quel diagnostic évoquez-vous ? Le conseil du fils vous semble-t-il pertinent ? Argumentez votre
réponse.
Question N°2
Le patient arrive aux urgences avec son épouse 45 minutes plus tard. La douleur persiste,
inchangée, côtée à 9 / 10 à l’EVA. La tension artérielle est à 105/75 mmHg et
l’électrocardiogramme suivant est enregistré. Décrire l’ECG. Quelle est votre conclusion ?

CQFD 81
Question N°3
Discutez l’intérêt du dosage de la troponine en urgence chez ce patient ? Argumentez votre réponse.
Question N°4
Après traitement, l’évolution clinique a été simple. Le patient a quitté l’hôpital avec l’ordonnance
suivante : aspirine 75 mg (Kardégic®), clopidogrel (Plavix®) 75 mg, 1/j, ramipril (Triatec®) 5 mg,
1/j, aténolol (Ténormine®) 100 mg, 1/j, pravastatine (Elisor®) 40 mg, 1/j.
Dites à quelle classe thérapeutique appartient chaque médicament. Quel est le bénéfice attendu ?
Question N°5
Une surveillance biologique de l’efficacité du traitement doit-elle être effectuée ? Si oui, que
vérifiez-vous ?
Question N°6
Un mois plus tard, le patient souhaite refaire du jardinage comme antérieurement. Ses amis lui
conseillent d’éviter tout effort. Quelles sont vos recommandations ?
Question N°7
Quatorze mois après la sortie de l’hôpital, le traitement anti-agrégant ne comporte plus que
Kardégic® 75 mg ; le dentiste souhaite réaliser rapidement une avulsion dentaire et vous demande
d’effectuer éventuellement des adaptations thérapeutiques ? Que conseillez-vous ?

CQFD 81
CQFD 81 (Dossier 9 de l’ECN 2012)
Q1/
24 pts
Syndrome coronarien aigu (infarctus du myocarde)
NON, le conseil du fils n’est pas pertinent
Arguments :
Urgence vitale ou risque de mort subite par arrêt cardio-respiratoire
Secondaire à un trouble du rythme ventriculaire grave (TV/FV)
Il aurait fallu faire appel au centre 15 pour un transport médicalisé vers la
structure hospitalière la mieux adaptée
Si argument = zone rurale ou durée trop longue pour aller à l'hôpital = - 4 points
0 à la Q1/ si un autre diagnostic est proposé
5
3
4
3
4 + 3
2
Q2/
26 pts
Bradycardie (fréquence cardiaque < à 50 /min ; valeur autorisée de 40 à 50/min)
Bloc atrio-ventriculaire du 3ème degré (ou BAV complet ou dissociation atrio-
ventriculaire)
Onde de Pardee (ou sus-décalage majeur de ST) dans les dérivations inférieures (ou D2,
D3, aVF) (NB/ Les 2 items sont requis pour obtenir les 5 points)
Image en miroir en antéroseptal (V2-V3 +/- aVL)
= Infarctus inférieur en voie de constitution (ou Syndrome Coronarien Aigu avec
sus décalage de ST dans le territoire inférieur)
1 + 2
8
5
2
8
Q3/
10 pts
Le dosage de la troponine a peu d’intérêt (n’est pas indispensable)
Car le diagnostic est certain et déjà fait
7
3
Q4/
16 pts
aspirine (Kardégic®) = anti-agrégant plaquettaire
clopidogrel (Plavix®) = anti-agrégant plaquettaire
ramipril (Triatec®) = inhibiteur de l’enzyme de conversion
aténolol (Ténormine®) = bêtabloquant
pravastatine (Elisor®) = statine hypocholestérolémiante.
Bénéfice attendu = ces médicaments diminuent la mortalité et/ou le risque de récidive
d'infarctus ou d'évènements cardiovasculaires (prévention secondaire acceptée)
2
2
2
2
2
6
Q5/
8 pts
OUI
Surveillance biologique de l’efficacité du traitement par un suivi du bilan lipidique à
jeun (objectif : LDL-C <1g/L / < 0,8 ou < 0,7 acceptés)
0 à la Q5/ si surveillance de la troponine
2
3
3
Q6/
7 pts
Maintien d’une activité physique quotidienne (marche ou jardinage léger)
Adaptée, au mieux, aux résultats d’un test d'effort (ou après réadaptation)
2 + 2
3
Q7/
9 pts
Pas de contre-indication à l’avulsion dentaire
Poursuite, sans changement, du traitement anti-agrégant plaquettaire
0 à la Q7/ si arrêt du traitement anti-agrégant plaquettaire ou si antbioprophylaxie
2
7

CQFD 81
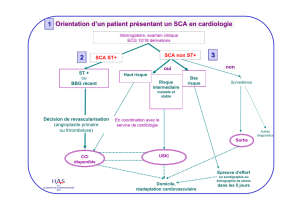
ITEM 132 – SYNDROME CORONAIRE AIGU ST +
Définition :
SCA ST + = SCA (douleur angineuse + modification électrique permanente) + ➚ troponine
Diagnostic positif :
• Clinique (non compliquée) :
• Douleur thoracique (précordiale)
‣ Angineuse typique
‣ En barre rétrosternale
‣ Irradiation avant-bras, mâchoires, épaules, dos
‣ Constrictive
‣ Au repos
‣ TNT résistante
‣ Prolongée
‣ Accompagnée signes neurovégétatifs = sueurs, éructations, nausées,
vomissements
• Douleur atypique
‣ Brûlure rétrosternale
‣ Douleur épigastrique (IDM inférieur)
• Fièvre 38°C (6e-8h persistant 24-48h)
• Paraclinique :
• ECG
‣ Ondes T amples symétriques (hyperprécoce)
‣ Sus-décalage ST > 1mm (sur dérivation contiguës) = onde de Pardee (+ sous-
décalage miroir)
‣ Onde Q nécrose (> 1mm + >0,04 sec) = signe direct nécrose constituée,
localisatrice (vers 6-12h)
‣ Négativation ondes T (J2)
• Marqueurs de nécrose +++ (dosage admission + H6-9 + H12-24)
‣ Troponine (élevée H4, persiste 10 jours)
‣ CK-MB élevé (utilisé lors suspicion récidive IDM)
‣ Myoglobine élevé (uniquement si diagnostic précoce nécessaire)
• Biologie usuelle
‣ Elévation VS + fibrinogène
‣ Hyperleucocytose PNN (max J2-J3, persiste 1 semaine)
Evolution (en l’absence de complication) :
‣ S’assoit au bord du lit + mange seul = H12
‣ Marche = J2
‣ Sortie de l’hôpital = J5 (domicile ou centre réadaptation effort)
Diagnostics différentiels :
‣ Péricardite aigue
‣ Embolie pulmonaire
‣ Dissection aortique
‣ Pathologie sous-diaphragmatique (cholécystite, ulcère perforé, PA)
IDM VD
- Signes IVD aigue + pouls paradoxal
- Signes nécrose inférieures (sus-décalage
V3R-V4R)
- Rq = CI BB- +++

CQFD 81
Prise en charge SCA ST + :
A. Préhospitalier
• Mise en condition (2 VVP, O2, scope...)
• Transport médicalisé SMUR vers USIC
• Interrogatoire
• Examen clinique
‣ Constantes (T°, FC, FR, PA, satO2) + ECG
‣ Examen cardiovasculaire (souffle aortique, souffle systolique précordial
transitoire, souffle vasculaire, HTA)
‣ Examen général
B. Hospitalier
• Hospitalisation urgence USIC
• Mise en condition :
• Repos strict
• Scope + ECG
• 2VVP
• O2 2-4 L/min si dyspnée
• Traitement symptomatique
• Antalgiques = morphine SC
Antiagrégant plaquettaire
Anticoagulant
(dès diagnostic posé, jusqu’à
coro ou sortie patient)
Anti-ischémiques
- Aspirine 250-500 mg IVD puis
75mg/j long cours
- Plavix 300-600mg PO puis 75
mg/j pendant 12 mois
- AntiGPIIbIIIa (Intégrilin) si
coronarographie
- HNF
- bolus 60 UI/kg IVD
- puis 18 UI/kg/h
- TCA cible = 1,5 - 2,5
mesuré H3-H6-H12
- HBPM (Lovenox = enoxaparine)
- 100 UI/kg SC x 2/j
- AVK si
- Thrombus
intraventriculaire G
- Fibrillation atriale
- MTEV
- BB- (aténolol) en 1ère intention
- Si CI = anticalciques
Reperfusion myocardique +++
Intervention coronaire percutanée
+ anti-GPIIbIIIa
Fibrinolyse intra-veineuse (Métalyse TNK-tPA)
+ coronarographie < 24 si succès
Critères succès = Syndrome reperfusion (➘ douleur + ➘
prévenu par hyperhydratation IV + alcalinisation Na+ HCO3-
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%