prise en charge prise en charge des troubles du rythme au service d

PRISE EN CHARGE
PRISE
EN
CHARGE
DES TROUBLES DU RYTHME
AU SERVICE D’ACCUEIL DES URGENCES :
Hôpital d
’
Instruction des Armées BéginHôpital d
’
Instruction des Armées Bégin
Hôpital
d Instruction
des
Armées
BéginHôpital
d Instruction
des
Armées
Bégin
UTILISATION RAISONNEE DES ANTIARYTHMI
Q
UES
P. H E N O ( 1 ) ,F.TOPIN (2),
(1) Service de cardiologie, (2) Service d’Accueil des Urgences, Hôpital d’Instruction des Armées Bégin
Q

INTRODUCTION
INTRODUCTION
•Les troubles du r
y
thme
(
TDR
)
constituent un motif fré
q
uent de
y() q
consultation au service d’accueil des urgences,
• Leur prise en charge relève d’une stratégie spécifique et raisonnée à
double titre:
-Les effets pro arythmogènes des antiarythmiques en situation
p
atholo
g
i
q
ue
,
pgq,
-La tolérance clinique des TDR conditionne la prise en charge et le
premier traitement ainsi que le risque potentiel de complications
premier
traitement
,
ainsi
que
le
risque
potentiel
de
complications
qu’ils comportent et l’éventualité d’une pathologie cardiaque ou
extra cardia
q
ue sous
j
acente.
qj

LES TACHY ARYTHMIES
LES
TACHY
ARYTHMIES
L’approche clinique d’une tachycardie symptomatique dépend essentiellement des
répercussions hémodynamiques:
•En présence de symptômes d’instabilité hémodynamique : dyspnée, douleur
thoracique, syncope, hypotension, choc, œdème pulmonaire…
Une cardioversion s
y
nchrone doit être ra
p
idement réalisée
(
100 à 300
J)
en mono
p
hasi
q
ue
yp(J)pq
ou équivalent en biphasique),
Une cardioversion asynchrone peut être réalisée en cas de tachycardie ventriculaire sans
pouls
pouls
.
•En cas de stabilité hémodynamique : le diagnostic précis de la tachyarythmie par
l
’
enregistrement d
’
un ECG 12 dérivations est à effectuer le plus rapidement possible afin
l enregistrement
dun
ECG
12
dérivations
,
est
à
effectuer
le
plus
rapidement
possible
afin
de débuter un traitement spécifique.

LES TACHY ARYTHMIES
L’ECG 12 dé i i
l l l diffé i i d
L’ECG
12
dé
r
i
vat
i
ons permet
l
e p
l
us souvent
l
a
diffé
rent
i
at
i
on
d
e:
Tachycardies à complexes fins (FC>120/min, QRS<120 ms)
Tachycardies
à
complexes
fins
(FC>120/min,
QRS<120
ms)
Fibrillation auriculaire ou flutter auriculaire,
d
Tachycar
d
ie atriale
Tachycardie jonctionnelle
Tachycardie par réentrée atrioventriculaire nodal,
Tachycardie empruntant une voie accessoire
Les post dépolarisations et l’activité déclenchée de type « trigger » ou gâchette
sont les plus rares. La réentrée est le mécanisme physiopathologique le plus
fréquent.
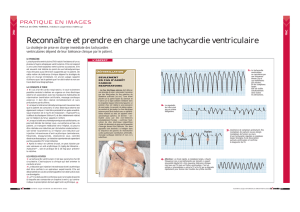
Tachycardies à complexes larges (FC>120/min, QRS≥120
Tachycardies
à
complexes
larges
(FC>120/min,
QRS≥120
ms)
Tachycardie ventriculaires monomorphes et polymorphes,
Torsades de pointes.
Fibrillation ventriculaire

Eléments conditionnant le diagnostic
Eléments
conditionnant
le
diagnostic
et la prise en charge
Nature de l’arythmie: Rythme rapide, complexes
larges
Contexte clinique
larges
Mauvaise tolérance hémodynamique
Chute tensionnelle
Odè pl i
O
e
dè
me
p
u
l
mona
i
re
SYNCOPE
Douleur angineuse persistante
Douleur
angineuse
persistante
Contexte clinique évocateur de TV
(insuffisance coronaire, cardiopathie évoluée)
T
errain: anémie, hyperthyroïdie…..
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
1
/
23
100%