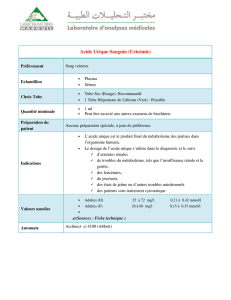
L`hyperuricémie, quelques approches diététiques

Journal Identification = JPC Article Identification = 0237 Date: March 8, 2013 Time: 1:56 pm
46 Pour citer cet article : Dousseaux MP. L’hyperuricémie, quelques approches diététiques. J Pharm Clin 2013 ; 32(1) : 46-8 doi:10.1684/jpc.2013.0237
Dossier
J Pharm Clin 2013 ; 32 (1) : 46-8
L’hyperuricémie, quelques approches
diététiques
Hyperuricemia, and nutritional ways to approach it
Marie-Paule Dousseaux
Service de néphrologie, Hôpital de la Pitié Salpêtrière, Paris, France
Résumé. Le rôle de l’alimentation est connu depuis longtemps dans la maladie de la goutte. Ainsi, la survenue de
cette pathologie est corrélée à la consommation importante de purines animales et de certains alcools, ainsi qu’à
celle de boissons contenant du fructose. Mais dans la plupart des cas, les causes alimentaires sont autres. Ainsi,
l’hyperuricémie ne nécessite pas un régime standard mais une diététique adaptée à la cause des troubles de la
formation endogène de l’acide urique et/ou de la diminution de son élimination rénale. L’alimentation reste variée,
équilibrée et adaptée en quantité à chaque personne. Un diététicien expert aide le patient à couvrir ses apports
recommandés. L’interrogatoire permet de cibler si d’autres facteurs que l’alimentation sont à rechercher.
Mots clés : alimentation, diététique, hyperuricémie
Abstract. The role of diet has long been known in the gout disease. Thus, the occurrence of this disease is
correlated to the high consumption of animal purines and certain alcohols, and that of drinks containing fructose.
However, generally speaking, alimentary causes are more nuanced. Consequently, hyperuricemia does not require
a standard diet but a suitable one to improve disturbances of endogenous formation of uric acid and/or decrease
its renal elimination. The food is varied, balanced and tailored to each individual amount. An expert dietician helps
the patient to meet his own recommended intakes. The inquiry can identify if there are other factors to look for
that food.
Key words: alimentation, diet, hyperuricemia
L’ensemble de la population comme le milieu pro-
fessionnel a tendance à associer le terme «acide
urique »uniquement à une surconsommation de
viandes (et plus précisément des gibiers et des abats),
ainsi qu’à un excès de graisses et d’alcool (et en particulier
la bière). Pour certaines personnes, la liste des aliments
déconseillés peut être importante.
L’hyperuricémie a un mécanisme complexe qui néces-
site un diagnostic des différentes causes avant de pouvoir
donner le conseil alimentaire adapté. En dehors des
facteurs génétiques, sociodémographiques et médica-
menteux, l’alimentation peut participer à l’augmentation
du taux d’acide urique dans le sang.
L’hyperuricémie peut être la conséquence d’une ano-
malie au niveau de la production endogène de l’acide
Tirés à part : M.-P. Dousseaux
urique mais aussi au niveau de son élimination. À ces
différents niveaux, l’implication de l’alimentation sera spé-
cifique. Un bilan sanguin et un dosage de l’acide urique
uriné sur 24 h permettent d’orienter la stratégie diététique.
Formation de l’acide urique
au niveau de l’alimentation
Lorsque l’hyperuricémie s’accompagne d’une hypo-
uricurie, les causes sont essentiellement au niveau de la
formation de l’acide urique.
Les aliments riches en purines (viandes, abats,
poissons, crustacés, bières...) et les nutriments non-
puriniques (glucides, lipides, alcool...) interviennent
dans la fabrication endogène de l’acide urique plasma-
tique.
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 25/05/2017.

Journal Identification = JPC Article Identification = 0237 Date: March 8, 2013 Time: 1:56 pm
J Pharm Clin, vol. 32 n◦1, mars 2013 47
L’hyperuricémie
L’enquête alimentaire permet d’évaluer les apports des
aliments riches en purines. Tout excès, au-delà de1gde
protéines par kilo de poids par jour, est réajusté.
La consommation d’alcool augmente aussi l’uricémie
et l’évaluation du volume ingéré permet de cibler son
implication et sa diminution est vivement conseillée [1].
Depuis quelques années, des études montrent que les
purines des viandes et de la bière induisent une hyper-
uricémie, alors que les purines des produits laitiers et des
végétaux n’ont pas d’effet sur le taux sanguin. Il serait
intéressant de travailler sur le rôle des minéraux, des
vitamines et des fibres de ces aliments vis-à-vis de la fabri-
cation de l’acide urique. Les bières sont riches en purines
mais, par ailleurs, la transformation de l’éthanol aboutit
aussi à des précurseurs de l’acide urique [1-3].
Il en est de même pour les apports de glucides et
lipides dont l’excès peut participer à une augmentation
de la fabrication de l’acide urique [4, 5].
La répartition au cours de la journée de ces nutri-
ments a aussi une importance. Le petit-déjeuner franc¸ais
est souvent un cumul de produits sucrés : confiture, miel,
chocolat, jus de fruits, viennoiseries, biscuits... et n’est
pas forcément le repas le plus équilibré nutritionnelle-
ment.
Les résultats de l’étude américaine Health professio-
nals follow-up conduite chez 51 529 patients, dont 5,2 %
ont développé une goutte, ont permis de cibler le rôle
du fructose dans la fabrication de l’acide urique par
l’intermédiaire de l’augmentation de produits précurseurs
[3, 6, 7]. Actuellement, l’industrie des produits sucrés et
en particulier des sodas et jus de fruits, utilise des sirops
très riches en fructose [8].
Pour certaines personnes, les recommandations du
Plan national Nutrition Santé se traduisent aussi par une
surconsommation journalière de fruits aux dépens de
légumes verts.
L’hyperuricémie, sensible à l’excès de ces aliments
intervenant au niveau de la fabrication de l’acide urique,
ne nécessite pas une suppression de ces derniers mais
un réajustement des apports suivant les besoins de cha-
cun par une alimentation variée, équilibrée, fractionnée et
surtout adaptée en quantité. Chaque famille alimentaire
indispensable contient des nutriments qui interviennent
défavorablement s’ils sont en excès et inversement, leur
déficit peut créer des carences.
Si l’enquête évalue un apport alimentaire adapté,
on s’oriente vers la recherche d’une autre cause de
l’hyperuricémie.
Élimination de l’acide urique
Lorsque l’hyperuricémie s’accompagne d’une hypo-
uricurie, les causes sont essentiellement au niveau de
l’élimination de l’acide urique. Au niveau des reins, l’acide
urique est filtré puis réabsorbé en partie et ensuite,
sécrété. Ces différentes actions se font grâce à des
transporteurs. La diminution de l’élimination rénale peut
être induite par des médicaments et/ou des patholo-
gies : génétiques, rénales (voir article Physiopathologie
de l’hyperuricémie dans ce numéro).
Cependant, au cours de ces dernières années, des
études scientifiques ont montré que la résistance à
l’insuline entraînant un taux élevé d’insuline, inhibe
l’élimination rénale de l’acide urique [2, 9].
La prise en charge et l’accompagnement des patients
insulino-résistants avec ou non un syndrome méta-
bolique, une obésité ou un diabète, est primordiale
et doit être pluridisciplinaire : diététique, physique,
psychologique... L’aide alimentaire se fait par le contrôle
et la répartition des apports énergétiques (lipides, alcool
et glucides) afin de diminuer l’insulinémie entre les repas.
L’alimentation est variée, couvre les besoins nutritionnels
mais évite tout excès énergétique.
En pratique, c’est souvent une augmentation des
légumes crus et/ou cuits agréablement aromatisés, une
place obligatoire réservée au produit laitier frais et donc,
une diminution des matières grasses, des produits sucrés,
des portions excessives de viandes ou de charcuteries et
éventuellement, si nécessaire, des féculents.
Règles hygiénodiététiques
Plusieurs études ont rapporté un lien entre obésité, insu-
linorésistance, hyperuricémie et risque de goutte. Ce lien
pourrait suggérer qu’une perte de poids chez le patient
obèse atteint de goutte abaisserait l’uricémie [1, 2, 10].
Cependant, les bénéfices de la réduction pondérale chez
ces patients semblent modestes [11, 12].
Les liens entre alimentation et goutte sont bien connus,
cependant, il paraît utopique d’espérer une compliance
avec un régime trop restrictif. Il faut donc garder une
certaine souplesse en insistant sur ces mesures cruciales :
– Limiter au maximum :
•la bière,
•les alcools forts,
•les sodas sucrés.
– Contrôler en ajustant la quantité :
•de la viande et des abats,
•des poissons gras et des crustacés.
Par ailleurs, il est possible d’encourager (sans excès),
la prise de laitage maigre, de café, de vitamine C (par les
légumes verts) du fait de leur pouvoir hypo-uricémiant
[13-17].
Il est cependant important de rappeler que ces
mesures ne peuvent avoir un impact que chez les patients
ayant un apport en purine alimentaire important [2].
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 25/05/2017.

Journal Identification = JPC Article Identification = 0237 Date: March 8, 2013 Time: 1:56 pm
48 J Pharm Clin, vol. 32 n◦1, mars 2013
M.-P. Dousseaux
Conclusion
Il est important de bien diagnostiquer les causes de
l’hyperuricémie pour bien adapter et hiérarchiser la dié-
tétique. Tout conseil doit être précédé d’un bilan sanguin
et urinaire. Un accompagnement par un diététicien expert
apporte l’aide nécessaire pour participer à une diminution
de l’acide urique sensible à l’alimentation.
Les études récentes ont permis de découvrir des nou-
velles perspectives qui vont permettre une meilleure prise
en charge.
Liens d’intérêts : séminaires de néphrologie (janvier 2012).
Références
1. Choi HK. Diet, alcohol, and gout : how do we advise patients
given recent developments ? Curr Rheumatol Rep 2005;7:220-6.
2. Richette P. Goutte : mise en place et suivi du traitement hypo-
uricémiant. Rev Rhuma 2011 ; 78 : S142-7.
3. Choi HK, Atkinson K, Karlson EW, et al. Alcohol intake and risk of
incident gout in men:aprospective study. Lancet 2004 ; 363 : 1277-
81.
4. Cardona F, Tinahones FJ, Collantes E, et al. The elevated pre-
valence of apolipoprotein E2 in patients with gout is associated
with reduced renal excretion of urates. Rheumatology (Oxford)
2003 ; 42 : 468-72.
5. Tinahones FJ, Vazquez F, Soriguer FJ, et al. Lipoproteins
in patients with isolated hyperuricemia. Adv Exp Med Biol
1998 ; 431 : 61-7.
6. Choi HK, Atkinson K, Karlson EW, et al. Purine-rich foods, dairy
and protein intake, and the risk of gout in men. N Engl J Med
2004 ; 350 : 1093-103.
7. Choi HK, Curhan G. Soft drinks, fructose consumption, and the
risk of gout in men : prospective cohort study. BMJ 2008 ; 336 : 309-12.
8. Stanhope KL, Havel PJ. Fructose consumption : potential mecha-
nisms for its effects to increase visceral adiposity and induce
dyslipidemia and insulin resistance. Curr Opin Lipidol 2008 ; 19 : 16-
24.
9. Fam AG. Gout, diet, and the insulin resistance syndrome. J Rheu-
matol 2002 ; 29 : 1350-5.
10. Choi HK, Atkinson K, Karlson EW, et al. Obesity, weight change,
hypertension, diuretic use, and risk of gout in men : the health
professionals follow-up study. Arch Intern Med 2005 ; 165 : 742-8.
11. Maclachlan MJ, Rodnan GP. Effect of food, fast and alcohol on
serum uric acid and acute attacks of gout.AmJMed1967 ; 42 : 38-57.
12. Nicholls A, Scott JT. Effect of weight-loss on plasma and urinary
levels of uric acid. Lancet 1972;2:1223-4.
13. Dalbeth N, Wong S, Gamble GD, et al. Acute effect of milk on
serum urate concentrations : a randomised controlled crossover trial.
Ann Rheum Dis 2010 ; 69 : 1677-82.
14. Choi HK, Curhan G. Coffee, tea, and caffeine consumption and
serum uric acid level : the third national health and nutrition exami-
nation survey. Arthritis Rheum 2007 ; 57 : 816-21.
15. Choi HK, Willett W, Curhan G. Coffee consumption and risk
of incident gout in men:aprospective study. Arthritis Rheum
2007 ; 56 : 2049-55.
16. Jacob RA, Spinozzi GM, Simon VA, et al. Consumption of cherries
lowers plasma urate in healthy women. J Nutr 2003 ; 133 : 1826-9.
17. Choi HK, Gao X, Curhan G. Vitamin C intake and the risk of gout
inmen:aprospective study. Arch Intern Med 2009 ; 169 : 502-7.
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 25/05/2017.
1
/
3
100%