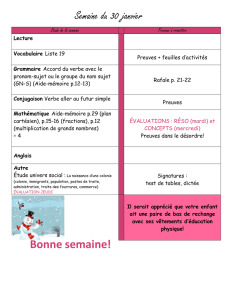
Méthodologie Principes de la médecine fondée sur les preuves

Méthodologie
Principes de la médecine
fondée sur les preuves
Marc Righini
1
, Grégoire Le Gal
2
1
Service d’angiologie et d’hémostase (MR), Département de médecine, Hôpital universitaire
de Genève, 24, rue Micheli-du-Crest, 1211 Genève 14 – Suisse
2
Equipe d’accueil 3878 (GETBO) et Département de médecine interne et de pneumologie
(GLG), CHU de Brest, France
La médecine fondée sur les preuves est un courant médical relativement récent dont le but est
d’intégrer les meilleures données de la littérature à l’expérience du clinicien et aux désirs des
patients. Cet article résume certains aspects de la médecine fondée sur des preuves et rapporte
et discute les cinq concepts principaux de ce courant de pensée médicale : 1) la formulation
d’une question clinique à laquelle il est possible de répondre ; 2) la recherche de la meilleure
évidence pour répondre cette question ; 3) l’évaluation critique de cette évidence ; 4) la
possibilité d’appliquer les résultats de cette évidence à la pratique clinique ; 5) l’évaluation des
résultats ou des effets de cette application à la clinique.
Mots clés :médecine fondée sur les preuves
La médecine fondée sur les preuves
a été définie comme l’intégration
de la meilleure évidence (connais-
sance) possible, avec l’expertise clini-
que et avec les valeurs (ou préféren-
ces) des patients [1]. Ce mouvement,
initié il y a bientôt une quinzaine
d’années par des médecins canadiens
et anglais, a progressivement pris une
place importante dans l’évaluation
des connaissances médicales et dans
l’établissement de protocoles de
recherche clinique. Toutefois, ce
mouvement n’a pas que des adeptes et
de multiples critiques, en particulier la
crainte d’un appauvrissement de la
pratique clinique en faveur de straté-
gies diagnostiques ou d’algorithmes
décisionnels peu souples, ont été
apportées par ses détracteurs. Sans
vouloir entrer dans cette discorde,
nous essayons de rappeler ici ce
qu’est la médecine fondée sur les
preuves et les cinq premières étapes
qui constituent la base même de la
réflexion guidée par ce concept relati-
vement récent.
Qu’est la médecine
fondée sur les preuves ?
Avant tout, il faut commencer par
lever une difficulté sémantique. Le
terme anglo-saxon « evidence-based
medicine (EBM) », se traduit difficile-
ment en français. En effet, alors que le
terme « evidence » en anglais se
réfère à un fait démontré, à une
preuve, une « évidence » en français
est quelque chose qui n’a pas besoin
d’être démontré, puisqu’« évidente ».
Ceci explique pourquoi plusieurs tra-
ductions en français sont utilisées :
médecine factuelle, basée sur les
preuves, ou encore sur les faits
démontrés.
L’originalité de la médecine fon-
dée sur des preuves consiste avant
tout dans un important effort d’évalua-
tion qualitative des données apportées
par la littérature. Il s’agit en ce sens
d’une « branche » de l’épidémiologie
clinique dont elle est issue [2]. Les
liens entre ces deux domaines expli-
quent l’importance accordée par la
médecine fondée sur les preuves à la
m
t
Tirés à part : M. Righini
mt, vol. 11, n° 6, novembre-décembre 2005
424
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 25/05/2017.

qualité méthodologique des études. L’objectif est à la fois
une pratique plus rigoureuse de la médecine, mais égale-
ment de faciliter l’actualisation des connaissances. En
effet, c’est également un modèle pédagogique, développé
à la fois en formation médicale initiale et continue. Pour
reprendre la définition de Sackett, « la médecine basée sur
les preuves est l’usage conscient, judicieux et explicite des
meilleures preuves disponibles pour la prise en charge
personnalisée de chaque patient ».
Afin d’évaluer l’efficacité d’une intervention médicale,
en particulier dans le domaine thérapeutique, il est pri-
mordial d’assurer la validité interne de l’étude, c’est-à-dire
l’absence ou la très faible probabilité de biais. Il s’agit de
l’efficacité idéale sur le plan méthodologique. Or l’essai
clinique randomisé reste la meilleure méthode pour assu-
rer la validité interne. Il faut bien sûr également assurer
une bonne validité externe, c’est-à-dire réaliser la recher-
che au sein d’une population d’étude la plus représenta-
tive possible des patients rencontrés en pratique clinique.
Il s’agit alors de l’évaluation de l’efficacité sur le terrain. En
raison de la très grande difficulté à concilier ces deux
validités, la validité interne est souvent favorisée par la
réalisation d’un essai randomisé au sein d’une population
très bien définie et homogène. En cas de résultat positif, il
est en effet primordial de diminuer au maximum la pré-
sence de biais. En cas de résultat négatif, il est très peu
probable qu’une intervention non efficace dans des condi-
tions idéales le soit dans des conditions de pratique clini-
que habituelle. Par la suite, une validation auprès de
populations moins sélectionnées devra également être
effectuée. Ces quelques points expliquent pourquoi la
médecine fondée sur les preuves accorde une si grande
importance aux essais cliniques randomisés par rapport
aux études au design non expérimental, en particulier
l’observation clinique ou épidémiologique.
Le pourquoi de la médecine fondée
sur les preuves ?
Il est d’autant plus important d’être capable d’évaluer
la qualité de la littérature disponible que l’évolution des
connaissances médicales est rapide et continue. Le nom-
bre de publication ne cesse d’augmenter. En 1992 par
exemple, 6 000 articles ont été publiés par vingt revues de
médecine interne. Un médecin généraliste voulant rester
parfaitement informé aurait ainsi dû lire 17 articles par
jour [3] ! Les chiffres de plus de 4 000 revues scientifiques,
publiant plus de 2 000 000 d’articles chaque année, sont
fréquemment rapportés. Or, le devoir de rester informé et
d’exercer son métier en fonction des meilleures « données
acquises de la science » est primordial pour tout médecin.
Il est pourtant devenu illusoire, même pour un médecin
très spécialisé, de connaître toutes les publications relati-
ves à son exercice professionnel. Les outils fournis par la
médecine fondée sur les preuves facilitent beaucoup ce
processus d’actualisation des connaissances, en aidant à
la synthèse de cette littérature et à « trier le bon grain de
l’ivraie » [4].
Toutefois, la médecine basée sur les faits démontrés ne
se limite pas à une recherche et à une analyse exhaustives
de la littérature. Un des points-clés de l’EBM est que cette
actualisation des connaissances se fait dans le contexte de
la pratique professionnelle, à l’occasion de la prise en
charge d’un patient particulier. À l’occasion des soins
apportés à un patient particulier, le praticien peut utiliser
l’EBM pour connaître les données existant dans la littéra-
ture au sujet de patients similaires. En outre, et contraire-
ment à ce qui lui est souvent reproché, l’EBM permet
d’intégrer à ces données les particularités des patients,
ainsi que ses préférences. En effet, le traitement d’un
patient individuel ne peut pas se baser exclusivement sur
la qualité des données publiées concernant un problème
médical bien défini mais devrait s’intégrer avec l’expé-
rience clinique, le jugement, les possibilités ou les com-
pétences locales des médecins et les opinions et les
valeurs des patients et de leurs familles [5]. La principale
raison de pratiquer la médecine fondée sur les preuves est
d’améliorer la qualité des soins par l’identification et la
promotion des pratiques efficaces et l’élimination des
pratiques inefficaces ou délétères. En ce sens, la médecine
fondée sur les preuves nécessite une pensée critique. En
effet, ce mouvement requiert que l’efficacité des interven-
tions cliniques, les performances des outils diagnostiques
et la puissance des marqueurs pronostiques soient systé-
matiquement évaluées. Ceci demande aux praticiens une
grande ouverture d’esprit avec une capacité à chercher de
nouvelles thérapeutiques efficaces et à éliminer celles qui
sont inutiles [6].
Les cinq fondements de la médecine
basée sur des preuves
La pratique de la médecine fondée sur les preuves
implique l’évaluation de cinq points essentiels : 1) la
formulation d’une question clinique à laquelle il est pos-
sible de répondre ; 2) la recherche de la meilleure évi-
dence pour répondre à la question ; 3) l’évaluation criti-
que de cette évidence ; 4) la possibilité d’appliquer des
résultats de cette évidence à la pratique clinique ; 5)
l’évaluation des résultats ou des effets de cette application
à la clinique [5, 7].
Point 1 : la formulation d’une question
clinique à laquelle il est possible de répondre
Une des difficultés de la médecine fondée sur des
preuves est de transformer un problème clinique en une
question à laquelle il est possible de répondre. Lorsque le
médecin est confronté à un patient avec un problème
mt, vol. 11, n° 6, novembre-décembre 2005 425
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 25/05/2017.

particulier, une multitude de questions se posent souvent à
lui. Ces questions sont souvent mal structurées et comple-
xes. La pratique de la médecine fondée sur des preuves
devrait commencer par une question clinique bien formu-
lée, claire, de sorte à permettre une bonne recherche de la
littérature [8]. Sackett et al. ont suggéré qu’une bonne
question clinique doit se composer de quatre items : 1) le
patient ou le problème en question ; 2) l’intervention, le
test ou l’exposition à un médicament ; 3) la comparaison
de deux interventions ; 4) un ou plusieurs critères de
jugements (« outcome ») [1].
Pour illustrer ce point, imaginons une patiente de
22 ans présentant une hémorragie majeure du post-
partum. Malgré un soutien transfusionnel et une révision
chirurgicale de la cavité utérine, l’hémorragie demeure
incoercible. Vous posez la question de l’utilisation de
facteur VII activé (Novoseven
®
) pour améliorer le pronos-
tic et diminuer les séquelles à long terme. Les items-clés de
votre question seraient :
–Patient ou problème : jeune femme de 22 ans dans le
post-partum.
–Intervention : administration de Novoseven
®
.
–Comparaison : pas de Novoseven
®
.
–Critères de jugement : séquelles, décès.
La question devrait être formulée de cette manière :
chez une femme de 22 ans avec hémorragie du post-
partum, est-ce que l’administration de Novoseven
®
com-
parée à l’absence de traitement par Novoseven
®
diminue
le risque de séquelles ou de décès ?
Point 2 : la recherche de la meilleure
« évidence » possible
Une fois que la question est formulée, il faut trouver la
meilleure « évidence » possible. Plusieurs sources d’infor-
mations peuvent être utiles : journaux, livres, avis de
collègues, experts. Une importante source d’articles origi-
naux est représentée par les bases de données disponibles
sur Internet, telles que Medline, Embase ou les revues de la
Cochrane Library. Ces données sont facilement accessi-
bles et fournissent un nombre important de données dans
un laps de temps relativement court. L’habileté à recher-
cher ces données est un aspect important de la médecine
fondée sur les preuves et la capacité à retrouver le maxi-
mum de références relevantes en un minimum de temps
devrait être enseignée aux collaborateurs intéressés [9].
Point 3 : l’évaluation critique
de l’« évidence » trouvée
Après avoir retrouvé des articles relevants concernant
un problème donné, l’étape suivante est d’évaluer la vali-
dité et l’utilité clinique de ces articles [4, 10]. En effet si le
nombre d’articles est souvent important, la qualité de ces
articles est variable. Il existe plusieurs outils pour l’évalua-
tion des articles de recherche. Par exemple, le programme
développé par l’université d’Oxford, inclut des outils pour
analyser les études randomisées contrôlées, les revues
systématiques, les études cas-témoins et les études de
cohorte. Ces outils sont simples, faciles à utiliser et gratui-
tement accessibles sur Internet [11].
En fonction du champ concerné : clinique, diagnostic,
épidémiologie, étiologie, thérapeutique, pronostique, pré-
vention, le niveau de preuves apportés par les différents
types d’étude n’est pas le même. En thérapeutique par
exemple, une méta-analyse d’essais cliniques contrôlés
randomisés en double aveugle apporte un niveau de
preuve plus élevé qu’un seul essai clinique même bien
fait, lui-même apportant des informations plus valides
qu’un essai en ouvert, une étude de cohorte ou encore
qu’une série de cas, un avis d’expert, ou une observation
clinique ponctuelle. Les études pronostiques fiables sont
plutôt des études de cohorte, alors que l’étude de l’impact
d’une stratégie de prévention pourra faire appel par exem-
ple à des études de type « avant-après » ou « ici-ailleurs »,
etc. Une fois de plus, une pratique régulière de cet exer-
cice de lecture critique, et de nombreux outils accessibles
aux non-experts en méthodologie de la recherche clinique
(citons par exemple l’ouvrage de Trisha Greenhalgh [12])
aideront grandement le lecteur à apprécier la validité des
articles rapportant de telles études.
Point 4 : la possibilité d’appliquer
les résultats de cette « évidence »
à la pratique clinique
Lorsqu’une donnée nous paraît valide et importante, il
faut ensuite décider si cette « évidence » peut être utilisée
dans notre pratique clinique, pour un patient ou un groupe
de patient. Ceci rejoint les notions de validité interne et
externe que nous avons évoquées plus haut. Lors de cette
décision, il faut intégrer les données récoltées avec la
situation particulière du patient et ses préférences [13]. Les
possibilités thérapeutiques et ce que l’on peut en attendre
doivent être discutées avec le patient, ce qui devrait
permettre d’obtenir une bonne alliance thérapeutique et
devrait lui permettre d’aboutir à un consentement éclairé.
La décision d’appliquer les données retrouvées dans la
littérature devra également tenir compte des coûts et de la
disponibilité de tel ou tel traitement.
Point 5 : l’évaluation des résultats
ou des effets de cette application
à la clinique
La médecine fondée sur des preuves devrait être inté-
grée dans la pratique clinique de routine, et nécessite
donc d’évaluer à intervalles réguliers l’efficacité de cette
stratégie et la nécessité d’améliorer une des quatre étapes
décrites ci-dessus. En particulier, il est capital d’évaluer si
l’utilisation de la médecine fondée sur des preuves
conduit à une prise en charge rationnelle et acceptable de
nos patients [13].
Méthodologie
mt, vol. 11, n° 6, novembre-décembre 2005
426
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 25/05/2017.

Les limites de la médecine basée
sur les preuves
La principale limite de la médecine basée sur les
preuves est l’existence de nombreuses zones d’incerti-
tude, dites zones grises. De nombreux traitements sont
utilisés alors qu’aucune étude n’a confirmé leur efficacité.
Plusieurs raisons à cela sont possibles : les pathologies
ayant une faible mortalité, ou les traitements perçus
comme ayant un faible impact, sont peu souvent évaluées.
À l’inverse, certains traitements sont utilisés dans des
situations de détresse vitale qui rendent leur évaluation
impossible (antibiotiques dans la méningite, diurétiques
dans l’œdème aigu du poumon, etc.).
Une autre difficulté réside dans l’application des don-
nées disponibles, obtenues souvent sur des collectifs de
patients sélectionnés, à un patient particulier dont le ter-
rain, l’âge, les comorbidités ou les coprescriptions sont
parfois très différents des patients inclus dans l’étude. Très
peu d’études ont inclus des patients de plus de 80 ans,
alors qu’ils représentent une part importante et croissante
des patients pris en charge. D’autres problèmes notam-
ment éthiques rendent difficiles l’évaluation chez les fem-
mes enceintes ou les enfants par exemple.
La contrainte de temps est également majeure. Un
entraînement important est nécessaire avant de pouvoir
obtenir dans un délai raisonnable une réponse juste à une
question clinique. Le développement des nouveaux outils
de communication, l’accès étendu au réseau Internet dans
les lieux de soins, l’avènement de sites ou de revues
consacrées à des revues de la littérature évaluant de façon
rigoureuse les preuves disponibles, sont autant d’éléments
qui devraient faciliter la mise en œuvre de la médecine
basée sur les preuves.
Il faut également se méfier d’une dérive normative
dénoncée par nombre d’auteurs, avec pour corollaire un
risque de non-prise en compte des réalités du contexte
d’exercice (pays, disponibilité des examens complémen-
taires ou des traitements), mais aussi un risque de non-
prise en compte du contexte particulier et des préférences
du patient, même si nous avons vu qu’ils doivent pouvoir
être intégrés dans l’étape d’application des informations
retrouvées. L’impact médicolégal voire l’utilisation aveu-
gle à des fins judiciaires de recommandations de pratique
basées sur les preuves est un autre écueil à éviter.
Conclusion
La médecine fondée sur les preuves ne veut pas se
substituer à l’expérience clinique du praticien mais sou-
haite plutôt intégrer les meilleures évidences de la littéra-
ture au jugement clinique du praticien et aux préférences
et aux désirs du patient. Ceci en fait un mouvement de
pensée mobile, ouvert aux critiques, adapté aux évolu-
tions futures de la médecine et résolument tourné vers
l’avenir. Bien que parfois décrié, son but est avant tout une
meilleure prise en charge de nos patients, but auquel nous
aspirons tous.
Références
1. Sackett DL, Strauss SE, Richardson WS, et al. Evidence-based
medicine: how to practice and teach EBM. London : Churchill-
Livingstone, 2000.
2. Sackett DL. Clinical epidemiology. What, who, and whither. J Clin
Epidemiol 2002 ; 55 : 1161-6.
3. Davidoff F, Haynes B, Sackett D, Smith R. Evidence based medi-
cine. Br Med J 1995 ; 310(6987) : 1085-6.
4. Jaeschke R, Guyatt G, Sackett DL. Users’ guides to the medical
literature. III. How to use an article about a diagnostic test. A. Are the
results of the study valid? Evidence-Based Medicine Working Group.
JAMA 1994 ; 271 : 389-91.
5. Sackett DL. Evidence-based medicine. Semin Perinatol 1997 ; 21 :
3-5.
6. Gray GE, Pinson LA. Evidence-based medicine and psychiatric
practice. Psychiatr Q 2003 ; 74 : 387-99.
7. Brownson RC, Bea Leet TL, et al. Evidence based public health.
New York : Oxford University Press, 2003.
8. Carneiro AV. The correct formulation of clinical questions for the
practice of evidence based medicine. Acta Med Port 1998 ; 11 :
745-8.
9. Rosenberg WM, Deeks J, Lusher A, et al. Improving searching
skills and evidence retrieval. J R Coll Physicians Lond 1998 ; 32 :
557-63.
10. Jaeschke R, Guyatt GH, Sackett DL. Users’ guides to the medical
literature. III. How to use an article about a diagnostic test. B. What
are the results and will they help me in caring for my patients? The
Evidence-Based Medicine Working Group. JAMA 1994 ; 271 :
703-7.
11. Critical Appraisal Skills Programme. Appraisal Tools. Oxford, UK.
http ://www.phru.nhs.uk/casp/appraisa.htm.
12. Greenhalgh T. Savoir lire un article médical pour décider. Meu-
don, France : RanD, 2000.
13. Straus SE, Sackett DL. Using research findings in clinical prac-
tice. Br Med J 1998 ; 317 : 339-42.
mt, vol. 11, n° 6, novembre-décembre 2005 427
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 25/05/2017.
1
/
4
100%