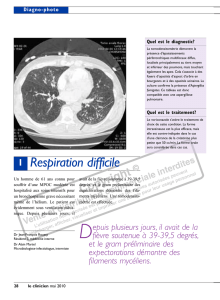
Carcinome basocellulaire

Dr Benjamin Bajer
Ancien Interne et Assistant des Hôpitaux de Paris
Ancien Praticien Attaché en Premier des Hôpitaux
1 rue Saint Antoine 75004 Paris
Tel 01 42 02 23 53
Mail : b[email protected]
CARCINOME BASOCELLULAIRE / TECHNIQUE EXTEMPORANEE
L’évolution du basocellulaire
Parmi les tumeurs cutanées, le basocellulaire est un type très fréquent de cancer de la peau (il touche
quasiment tous les centenaires par exemple), et a la particularité de ne pouvoir tuer quasiment
personne, puisqu’il ne se développe qu’en un seul bloc (jamais jamais de métastases, de ganglions,
de généralisation).
On doit malgré tout le retirer car, petit à petit, il s’agrandit, et creuse. Il finit par saigner, devenir
douloureux, s’infecter, et détruire l’organe ou la zone sur laquelle il a poussé. Si on faisait une photo du
basocellulaire toutes les semaines pendant 10 ans, et qu’on passait le film obtenu en accéléré, on
aurait l’effet d’une petite bombe, avec un cratère à la place de la lésion.
Sa croissance est linéaire et lente. On n’a pas d’abord une phase quiescente, pendant laquelle il se
développerait doucement, puis une accélération avec une croissance rapide. Au contraire, la tumeur
se développe très lentement, sans douleurs, parfois en « allant et venant », d’où le retard au diagnostic
(les patients arrivent chez le chirurgien en moyenne 1 à 2 ans après avoir remarqué la lésion).
Comment retirer un basocellulaire ?
Il faut le retirer ainsi que ses « racines ». Or, la tumeur présente une zone centrale évidente (rouge,
rose, squameuse, saignante, crouteuse, etc…), et une zone périphérique qui ressemble à de la peau
normale à l’œil nu : c’est le front de progression. Ainsi, nous devons retirer la zone évidente et une
collerette de peau d’apparence normale, que nous appelons les marges de sécurité.
Pour déterminer ces marges de sécurité, la technique habituelle est de travailler de façon empirique,
statistique. C’est à dire qu’en prenant 3 millimètres tout autour du basocellulaire visible à l’œil nu, le
laboratoire d’analyse nous répond que nous avons tout retiré dans 95% des cas. Ce qui veut dire que
5% des patients aura besoin d’une 2e opération pour finir d’enlever le basocellulaire. A l’inverse, un
certain pourcentage de patients aurait pu avoir une opération plus limitée.
La technique de base, prise en charge par la sécurité sociale, ne nous permet pas une analyse plus
fine. On nous conseille alors, dans les zones difficiles (nez, paupières, visage de façon générale), de
prévoir deux opérations : une première qui enlève la lésion et 3 mm tout autour, sans réparer (on
laisse un pansement). Puis une deuxième opération de réparation une fois l’analyse obtenue (une
semaine plus tard) si nous avons confirmation de l’absence de tumeur résiduelle.
Aujourd’hui, nous pouvons faire mieux : en faisant venir dans le bloc opératoire le médecin du
laboratoire d’analyse. Car le basocellulaire a cette particularité de pouvoir se colorier instantanément.
Ainsi, nous allons examiner minutieusement conjointement avec le médecin anatomopathologiste la
lésion que nous retirons. En commençant par retirer 1 millimètre autour de la lésion évidente, et en
repérant précisément midi, 3h, 6h, 9h.
Si la tumeur est entièrement contenue dans cette zone, alors nous n’avons pas besoin d’agrandir la
cicatrice nécessaire.
A l’inverse, tant que nous n’avons pas tout retiré, nous poursuivons. Si par exemple, la tumeur est
presque retirée, mais qu’elle touche un peu le bord de la zone retirée, vers le repère de midi, alors
nous recoupons un petit croissant de peau centré sur la région de midi, et nous l’analysons à nouveau
jsuqu’à avoir tout retiré. C’est la garantie d’une opération en un temps, qui retire le minimum
nécessaire, et dont l’efficacité, mesurée par l’absence de récidive à 5 ans, est de 99%.
Le type d’anesthésie nécessaire
A ce moment, nous avons besoin que le patient soit complètement immobile et non stressé. Donc
l’anesthésiste, présent en salle d’opération (et qui a été vu en consultation au préalable), s’assure que
tout se passe bien, et sans réaliser une vraie anesthésie générale, perfuse le patient avec un produit
sédatif intraveineux, qui induit une relaxation médicamenteuse, nécessaire pour cette opération. Ceci
est évidemment complété par une anesthésie locale de la zone à opérer, que nous pratiquons une fois
que le patient a reçu les traitements sédatifs.
La procédure est très généralement ambulatoire.

Combien coûte cette intervention ?
La technique extemporanée, avec l’analyse pendant l’opération, n’est pas reconnue par la sécurité
sociale. Or, elle apporte un réel bénéfice aux patients qui en bénéficient.
Le tarif normal de cette intervention devrait se situer autour de 300 à 400 euros.
Or, de nombreux patients n’ont pas les moyens de payer ce montant. Nous avons donc mis en place
un système permettant de fournir cette technique innovante à chacun.
Plutôt que de faire payer le même prix à tout le monde, nous regroupons les patients candidats à une
technique extemporanée dans le cadre de sessions sur une demi journée complète mensuelle, et nous
mettons en commun les moyens de chacun.
C’est à dire que les patients qui ont le plus de moyens, et/ou qui sont les mieux assurés payent plus
cher (avec un plafond de l’ordre de 900 à 1200 euros selon l’importance de l’opération), et ceux qui
n’ont pas les moyens payent très peu, voire rien.
Ainsi, dans la quasi totalité des cas, nos patients n’ont aucune somme à leur charge, au delà de
leur remboursement (sécurité sociale plus mutuelle).
Les suites de l’opération
En général, l’opération est très peu douloureuse (un peu de paracétamol les premiers jours suffit).
Le principal souci est un bleuissement voire un léger œdème des zones opérées (pour une semaine
en général).
Les douches et le shampooing sont autorisés dès le lendemain de l’opération, on peut mouiller les
cicatrices sans augmenter le risque d’infection.
Les complications sont exceptionnelles : à chaque fois qu’on ouvre la peau, on peut soit mal cicatriser,
soit s’infecter. Au visage, beaucoup moins que sur le reste du corps.
Nous nous revoyons à mon cabinet au bout de 8 à 15 jours pour retirer les fils, à moins que vous ne
préfériez les faire retirer chez une infirmière.
Le suivi au long cours se fait ensuite par votre dermatologue.
Dr Benjamin Bajer
1
/
2
100%