L`insuffisance respiratoire

L’INSUFFISANCE
RESPIRATOIRE
Cours IFSI ( 2ème année)
Le 24/02/16
Dr PAVAGEAU Laure
Pôle Urgence
DECT 84970
Laure.pavageau@chu-nantes.fr

Plan
1 / Définition de l’ insuffisance respiratoire
2 / L’appareil respiratoire
1. Anatomie
2. Physiopathologie
La mécanique ventilatoire
Hématose
EFR
Physiopathologie de insuffisance
respiratoire
Équilibre acide / base
3/ L’insuffisance respiratoire aiguë
1. Définition
2. Signes cliniques
3. Étiologies et traitement :
1. Atteinte des voies respiratoires : ASTHME
2. Atteinte du parenchyme pulmonaire :
PNEUMOPATHIE
3. Atteinte de la plèvre : PLEURESIE /
PNEUMOTHORAX
4. Atteinte de la cage thoracique
5. Atteinte vasculaire
6. Décompensation aigue d’une IRC
4/ L’insuffisance respiratoire chronique
1. Définition
2. Signes fonctionnels et cliniques
3. Les différents types IRC
4. Etiologies
5. Problèmes posés par IRC
6. Insuffisance respiratoire chronique obstructive
7. Insuffisance respiratoire chronique restrictive
8. Insuffisance respiratoire chronique mixte

1- Définition de l’insuffisance respiratoire
•Altération pulmonaire conduisant à l’incapacité de l’appareil
respiratoire à maintenir une hématose normale,
•c’est-à-dire à apporter la quantité d’O2 (oxygène) nécessaire à l’organisme et / ou
l’incapacité à éliminer le C02 (gaz carbonique) dans les conditions métaboliques
usuelles,
•Cela peut conduire à hypoxie tissulaire.
•Les troubles de hématose :
•échanges gazeux au niveau de la membrane alvéolo-capillaire : transformation du sang
riche en C02 en sang riche en 02
•altération des GDS (gaz du sang) avec :
•Une hypoxémie : PaO2 < 80 mmHg et Sat 02 < 95%
•+/- une hypercapnie ( PaCO2 > 45 mmHg)
selon l’étiologie de l’insuffisance respiratoire.

•Elle peut être aiguë ou Chronique.
•Elle peut être restrictive ou obstructive :
•Restrictive (diminution du volume pulmonaire) : liée à une diminution de la capacité
pulmonaire.
•Les principales causes :
•destruction ou maladie du tissu pulmonaire,
•déformation de la colonne vertébrale ou cage thoracique,
•les maladies neuromusculaires
•séquelles pleurales,
•surcharge pondérale.
•Obstructive (diminution du débit pulmonaire) : elle est due à un rétrécissement du
calibre des bronches qui freine le passage de l’air.
•Les principales causes sont BPCO, emphysème, DDB, asthme ancien.

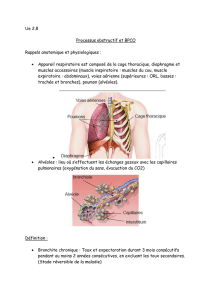
2- L’appareil respiratoire
1. Anatomie
Les voies aériennes supérieures (nez, fosses nasales, larynx, pharynx)
Les voies ariennes inférieures (trachée, bronches, bronchioles)
===> rôle : conduction de l'air
Les poumons droit (3 lobes) et gauche (2 lobes) + les plèvres
Cage thoracique + muscles respiratoires (diaphragme et muscles intercostaux)
Fonction de l'appareil respiratoire:
•Mécanique ventilatoire (inspiration / expiration)
•Échanges gazeux (hématose)
•Régulation du Ph (équilibre acido-basique)
•Joue un rôle de défense immunitaire (tissu lymphoïde au niveau de la muqueuse respiratoire)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
1
/
69
100%