sommaire

SOMMAIRE
SEMESTRE 4
UE 1.3 Législation, éthique et déontologie
1L’État de droit
2L’État de droit
3L’organisation de la justice française
4Le service public
5Les différentes juridictions
6La responsabilité
7La responsabilité civile
8La responsabilité administrative
9La responsabilité pénale
10 La responsabilité professionnelle
11 L’éthique
12 La réflexion éthique
13 Les étapes de la démarche
d’analyse
UE 2.7 Défaillances organiques et processus dégénératifs
14 Réponses cellulaires à une agression
et dégénérescence
15 Syndromes démentiels
16 Accidents vasculaires cérébraux
17 Déficits auditifs
18 Déficits visuels
19 Maladie d’Alzheimer
20 Sclérose en plaques
21 Sclérose latérale amyotrophique
ou maladie de Charcot
22 Apraxies
23 Aphasies
24 Agnosies
25 Syndromes parkinsoniens
26 Insuffisance respiratoire
27 Insuffisance rénale
28 Diabète sucré
29 Insuffisance cardiaque
30 Artériopathie chronique
des membres inférieurs
31 Ischémie aiguë des membres
inférieurs
32 Insuffisance veineuse
33 Rétrécissement aortique
34 Insuffisance mitrale
35 Athérosclérose
36 Insuffisance hépatocellulaire
37 Pancréatite chronique
38 Escarre
39 Ulcères de jambe
40 Brûlures
41 Arthrose
42 Gonarthrose
43 Coxarthrose
SEMESTRE 5
UE 2.6 Processus psychopathologiques
44 Psychoses – Généralités
45 Psychoses – Schizophrénie
46 Psychoses – Bouffée délirante aiguë
47 Psychoses puerpérales
48 Délires chroniques non dissociatifs
49 Conduites addictives
50 Addictions comportementales
51 Troubles de l’humeur
52 Risque suicidaire
53 Troubles anxieux et phobiques
GRP : TLS JOB : 12527⊕4et5 DIV : 01⊕f12527⊕som p. 1 folio : 1 --- 20/12/013 --- 15H17

54 Trouble obsessionnel compulsif (TOC)
55 Troubles somatoformes
56 État de stress post-traumatique
57 Les troubles de la personnalité
58 Troubles des comportements
alimentaires
59 Perversion narcissique
60 Paraphilies
61 Syndrome confusionnel
62 Démences
63 Autisme de l’enfant et troubles
envahissants du développement
64 Troubles du comportement
chez l’enfant
65 Troubles dysharmoniques
chez l’enfant
66 Dépression de l’enfant
et de l’adolescent
67 Troubles anxieux chez l’enfant
et l’adolescent
68 Dispositif de sectorisation
69 Psychothérapies individuelles
et collectives
70 Psychothérapie institutionnelle
71 Réhabilitation psychosociale
UE 2.9 Processus tumoraux
72 Définitions et généralités
73 Épidémiologie des cancers
74 Tumeurs bénignes et malignes
75 Phénomène métastatique
76 Facteurs cancérigènes
et cancérogénèse
77 Classifications
78 Circonstances de découverte et signes
cliniques des cancers
79 Particularités de la prise
en charge et plans cancer
80 Dépistage et prévention
81 Traitements
82 Cancer du sein
83 Cancers de l’appareil génital féminin
84 Cancers urogénitaux
85 Cancer du poumon
86 Tumeurs malignes de l’œsophage
87 Tumeurs malignes de l’estomac
88 Tumeurs malignes du pancréas
89 Carcinome hépatocellulaire
90 Tumeurs malignes colorectales
91 Tumeurs malignes du canal anal
92 Cancers des voies aéro-digestives
supérieures (VADS)
93 Cancer de la thyroïde
94 Tumeurs malignes osseuses
95 Tumeurs cérébrales de l’adulte
96 Cancer de la peau
97 Cancers en pédiatrie : neuroblastome
98 Cancers en pédiatrie : néphroblastome
99 Cancers hématologiques
100 Leucémie myéloïde chronique
101 Leucémie lymphoïde chronique
102 Leucémies aiguës
103 Lymphomes
104 Myélome
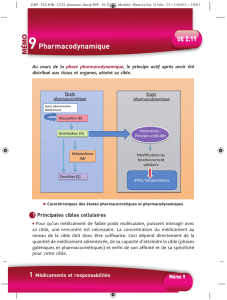
UE 2.11 Pharmacologie et thérapeutiques
105 Notions générales sur le médicament
106 Circuit : prescription et dispensation
du médicament à l’hôpital
107 Circuit : administration du médicament
108 Responsabilité infirmière
en pharmacothérapie
109 Prescription médicale
110 Prescription infirmière
111 Réglementation concernant
les médicaments
112 Réglementation concernant
les médicaments appartenant
aux substances vénéneuses
113 Conservation et stockage
des médicaments
dans les unités de soins
114 Délivrance des spécialités
pharmaceutiques
115 Essais thérapeutiques
GRP : TLS JOB : 12527⊕4et5 DIV : 01⊕f12527⊕som p. 2 folio : 2 --- 20/12/013 --- 15H15

1La notion d’éthique
ÁLes principes éthiques
L’éthique est un ensemble de principes qui précisent comment les êtres
humains doivent se comporter. L’éthique est aussi une démarche qui consiste
à étudier les savoirs pour les appliquer à la protection de la personne.
ÁL’éthique et la morale
La notion d’éthique rejoint la notion de morale. La morale est un ensemble de
règles de conduite qui permettent de définir ce qui est bien et ce qui est mal.
Elle englobe donc les normes et les coutumes d’une société. La morale n’est
pas figée, elle correspond à des normes pouvant être propres à un individu, à
un groupe social ou à un peuple, à un moment donné. Elle peut donc évoluer.
ÁLes valeurs
L’éthique pourrait donc être comprise comme l’interrogation morale que le
soignant doit développer. Cette interrogation est menée en référence au
système de valeurs de la société. Ces valeurs fixent les limites des progrès de
la médecine et de la science. Parmi ces limites, certains grands principes sont
imposés : le respect de l’être humain, le respect des libertés individuelles, le
respect de la vie et le respect de l’intégrité du corps humain.
2La bioéthique
ADéfinition
ÁUne réflexion morale
eLe terme « bioéthique » est apparu dans les années 1970. Il se rapporte à
l’éthique appliquée au domaine de la santé et de la vie.
eLa bioéthique est l’ensemble des questions morales liées aux progrès de la
science. De nouvelles questions se sont en effet posées ces dernières années
car la science et la médecine avancent. Une réflexion critique sur les pratiques
est donc devenue indispensable.
GRP : TLS JOB : 12527⊕4et5 DIV : 03⊕Part1⊕f12527⊕4et5 p. 26 folio : 30 --- 20/12/013 --- 11H54
11L’éthique
UE 1.3

eC’est une discipline qui tente d’anticiper les éventuels abus ou dérives que les
avancées de la science pourraient susciter. Pour cela, elle tente d’articuler les
nouvelles pratiques avec les garanties fondamentales du droit, comme par
exemple : le respect de l’anonymat, la gratuité des dons d’organes, l’exigence
du consentement de la personne ou la nécessaire information de la personne.
ÁUne réflexion sur de nombreuses questions
La bioéthique tente de résoudre les problèmes que pose la mise en œuvre des
recherches et des techniques biomédicales qui impliquent l’utilisation des
éléments du corps humain. L’objectif de la bioéthique est de dégager les limites
de ces pratiques afin de préserver la dignité humaine.
ÁUne réflexion pluridisciplinaire
La réflexion menée dans le cadre de la bioéthique se doit de faire intervenir de
nombreux experts représentants plusieurs disciplines. Les questions qu’elle
traite se réfèrent en effet à de nombreux domaines : la médecine, la science,
la recherche, la philosophie, la biologie, la théologie, le droit, la sociologie, la
psychologie, etc.
BLes lois qui encadrent les pratiques liées au corps humain
eLoi « Caillavet » du 22 décembre 1976.
eLoi du 20 décembre 1988 appelée « loi Huriet ».
eLois de bioéthique de 1994.
eLoi du 6 août 2004.
eDernière révision des lois de bioéthique du 7 juillet 2001.
CLes instances
eLe Comité national d’éthique.
eL’agence de biomédecine.
eLes comités consultatifs de protection des personnes dans la recherche
biomédicale.
GRP : TLS JOB : 12527⊕4et5 DIV : 03⊕Part1⊕f12527⊕4et5 p. 27 folio : 31 --- 20/12/013 --- 11H54
11L’éthique
SUITE
UE 1.3
UE 1.3
11 Législation, éthique et déontologie

Partie externe
des bras
Abdomen
Partie supérieure
des fesses
Partie antérieure
des cuisses
Résorption rapide
Résorption moyenne
Résorption lente
C’est l’élévation chronique de la concentration de glucose dans le sang :
– soit une glycémie à jeun P1,26 g/L (7 mmol/L) àdeux reprises ;
– ou une glycémie P2 gL (11,1 mmol/L) à n’importe quel moment de la journée.
1Diabète type 1
ÁPhysiopathologie
Carence en insuline secondaire à une destruction auto-immune progressive des
cellules pancréatiques beta entraînant une mauvaise utilisation du glucose par les
cellules et son accumulation dans le sang. Une prédisposition génétique et un facteur
environnemental déclenchant (viral, toxique, stress...) sont souvent retrouvés.
ÁClinique
eUn syndrome cardinal : polyurie,polydipsie,amaigrissement,polyphagie.
eUne glycémie élevée (souvent O3 g/L), une glycosurie massive et une
cétonurie (+++).
eLa découverte fortuite d’une hyperglycémie ou d’une cétonurie est possible.
eUn coma acido-cétosique peut être inaugural de la maladie.
ÁTraitement
Insulinothérapie visant à reproduire la sécrétion physiologique d’insuline,
toujours associée à une bonne éducation thérapeutique du patient.
ePlusieurs schémas thérapeutiques possibles, associant différentes variétés
d’insuline : ultrarapide,rapide,intermédiaire ou retard.
ePrincipaux effets indésirables : hypoglycémie ; réactions locales au point
d’injection (érythème, douleur, lipodystrophie).
ÊSites d’injection et résorption d’insuline
GRP : TLS JOB : 12527⊕4et5 DIV : 04⊕Part2⊕f12527⊕4et5 p. 39 folio : 79 --- 20/12/013 --- 11H28
28Diabète sucré
UE 2.7
UE 2.7
28 Défaillances organiques et processus dégénératifs
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%