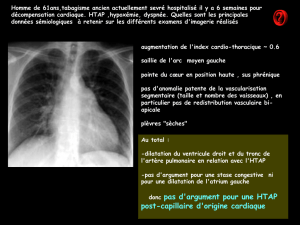
Hypertension artérielle pulmonaire révélant ou compliquant des

Les étiologies d’hypertension artérielle pulmonaires (HTAP) sont de mécanismes et d’étiologies diverses. Elles sont néanmoins dominées par les HTAP post-emboliques et les HTAP associées aux connectivites.
Hypertension artérielle pulmonaire révélant ou compliquant des affections rares
D. Hakem, A. Berrah, R. Yahiaoui, Z. Bennoui, S. Lassouaoui, T. Haddad, N. Slimani, K Daghor-Abacci, R. Boughrarou, B. Mansouri (Alger, Algérie)
INTRODUCTION
OBJECTIFS
Revoir à travers un recrutement en Médecine Interne les affections rares pourvoyeuses d’H.T.A.P.
Maladies infectieuses
PATIENTS & METHODES
Maladies génétiques et HTAP
Nous avons revu les dossiers colligés de janvier 2004 à décembre 2013.
Sont exclues les H.T.A.P des cardiopathies gauches, des hypertensions
porto-pulmonaires sur cirrhoses hépatiques virales, les H.T.P liées aux
affections respiratoires et/ou hypoxémies chroniques et à l’infection VIH.
Les patients ont bénéficié des examens appropriés pour le diagnostic
d’HTAP (écho-doppler cardiaque/ cathétérisme droit... ).
Les explorations à visée étiologique ont été le plus souvent dictées par le
contexte clinique.
Les examens contributifs reposent essentiellement sur le bilan d’auto-
immunité (anticorps antinucléaires) le bilan de thrombophilie,
l’hémogramme, la fonction rénale et thyroïdienne, les tests hépatiques, les
dosages enzymatiques (maladie de Gaucher) et les sérologies hydatiques.
Les données morphologiques les plus usitées sont l’angio-scanner
thoracique, l’IRM cardiaque, l’échographie et la TDM abdominales ainsi
que les explorations fonctionnelles respiratoires et cardiovasculaires
(angio-scanner des TSA, abdomen...
Critères de sélection : 22 dossiers .
Sex –Ratio : 0.3 (19 femmes et 3 hommes)
Age moyen est de 41.2 ans (21-71).
Hydatitoses
2 cas : 1 homme et 1 femme
Formes hydatiques diffuses avec localisations au niveau du cœur droit
et de la VCI à l’origine d’embolies hydatiques
récurrentes.
Hépatite chronique C
Post-tansfusionnelle compliquant une maladie de Gaucher (MG1)
familiale de Type 1 dans sa forme hématologique
tumorale avec hépato-splénomégalie et hypertension
portale.
Maladie de Rendu-Osler (2)
Associée à des malformations artério-veineuses (MAV)
hépatiques (2)
Associée à des MAV pulmonaires (1)
Maladie de Gaucher de type 1 (2)
Associée à une hépatite chronique virale C (1)
Survenant dans le péripartum sans évidence de maladie
thrombo-embolique chez une patiente
splénectomisée et sous traitement enzymatique
substitutif
Maladie de Reynolds
Cirrhose biliaire primitive (CBP) associée à une sclérodermie systémique (ScS)
Stade d’insuffisance hépatocellulaire et hypertension portale : 2
Hyperplasie nodulaire régénérative (HNR) sur lupus érythémateux systémique
Granulomatose hépatique sur sarcoïdose multifocale diffuse et active à l’origine
d’une HTAP disproportionnée avec atteinte pulmonaire et myocardique
Principaux mécanismes associés à l’HTAP
Connectivites
Lupus systémique (2) associé à une HNR (1)
Sclérodermie systémique (6)
Dermatomyosite associée à une MVO (1)
Vascularites
Maladie de Takayashu (3) dont un cas associé à une MVTE révélant une
mutation du Jack2
Lupus érythémateux systémique
Tamponnade péricardique sur LES et hypothyroïdie
LES associée à une hyperplasie nodulaire hépatique
Sclérodermie systémique
Atteinte hépatique et Reynolds : 4
Reynolds associée à une PID : 2
Reynolds associée à une MVTE : 1
Fibro-emphysème, Basedow et ISL : 1
MVO associée à une ScS
Dermatomyosite
MVO compliquant une forme catastrophique de dermatomyosite associée à
une atteinte myocardique et une calcinose.
Aorto-aortite de Takayasu
HTAP découvertes avant la maladie de Takayasu : 100 %
Maladie aortique stade opératoire : 2
Atteinte primitive de l’artère pulmonaire (1)
Association MVTE et Takaysau (sans atteinte AP ni valvulopathie) associée à
un syndrome myéloprolifératif
CONCLUSION
Les étiologies des HTAP observées dans notre série sont relatives à
des affections rares souvent symptomatiques (épistaxis, hépatopathie
d'étiologie indéterminée, états sclérodermiques) mais rarement
reconnues en temps opportun.
Elles doivent pourtant et de façon impérative être connues et
reconnues par l'interniste avant la survenue d'une HTAP parfois de
révélation dramatique et au-dessus de toute thérapeutique (MVO).
Les mécanismes des HTAP du péri-partum – à l’instar de la
cardiomyopathie de Meadows caractéristique de péripartum - en dehors
des événements thrombo-emboliques méritent d'être précisés.
6
3
2
2
2
1
1
2
1
3
ScS
Takayashu
LES
MRO
MG type 1
BBS
DM
Enseimerger
Mucinose
Divers
RESULTATS
Principales étiologies des HTAP observées
ScS : sclérodermie systémique; LES : lupus érythémateux systémique; MRO : maladie de Rendu-
Osler; DM : dermatomyosite; BBS : Besnier-Boeck-Schaumann ou Sarcoïdose
2
2
6
1
4
2
4
7
patients (n)
MAV pulmonaire
MVO
Portopulmonaire
fibro-emphyseme
PID
MVTE
Mixte et pluriels
HTAP Primitive
MAV : malformation artère-veineuse;
MVO : maladie veino-occlusive;
MVTE : maladie veineuse thrombo-embolique PID : pneumopathie infiltrante diffuse
Cardiopathies congénitales
Essenmerger : 2
Découvertes tardives
Traitement spécifique
Maladies systémiques
Nous avons considéré comme étiologies singulières (62 %)
Maladie de Rendu-Osler et MAV pulmonaire et hépatique (2)
Maladie de Takayasu et atteinte de l’artère pulmonaire (3)
Hydatidose (2) et localisations du cœur droit (2) et du dôme hépatique (1)
Syndrome de Reynolds (4)
Hyperplasie nodulaire hépatique régénérative (HNR) et lupus érythémateux systémique (1)
Maladie de Gaucher (2) dont une associée à une HVC (H.T.P) et une à la conjoncture d’une
splénectomie et d’une grossesse
Maladie veino-occlusive ‘MVO’(2) sur ScS et Dermatomyosite
Les étiologies des HTAP sont diverses et multifactorielles.
L’absence d’un traitement spécifique des stades 4 et 3, la méconnaissance d’une MVO, un
diagnostic tardif de l’HTAP (dyspnée négligée) , les co-morbidités associées et imputables à
l’étiologie causale (cirrhose, splénectomie, saignements, fistules artério-veineuses,
accidents emboliques…), iatrogénie, infections intercurrentes sont à l’origine de 26 % de
décès observés à court terme.
La MVO doit être identifiée car les vasodilatateurs sont délétères et occasionnent un OAP
fatal.
Au cours des affections systémiques, la survenue d’une HTAP constitue un tournant
évolutif dramatique qui compromet le pronostic à court terme.
De ce fait l’HTAP doit être dépistée pour toutes ces affections, à l’instar de la sclérodermie
où les recommandations sont claires et les effets bénéfiques bien établis (qualité de vie).
Il faudra de ce fait déployer les moyens de dépistage, de confirmation du diagnostic et de
l’évaluation pronostique et thérapeutique (cathétérisme cardiaque droit) en attendant la
validation des protocoles thérapeutiques pour chacune des diverses étiologies singulières
d’HTAP observées en médecine interne.
Evolution de l’HTAP
La stabilité et l’amélioration sont obtenues par la combinaison du traitement de l’affection causale,
par la maitrise de la décompensation cardio-pulmonaire (facteurs déclenchants, insuffisance
cardiaque droite, défaillance hémodynamique..) et par le traitement plus spécifique de l’HTAP.
L’évolution est fatale à court terme : (4) soit 18 % et liée directement à l’HTAP dans 50 % (2 : MVO
et HNR...).
A moyen terme et à long terme, elle est désastreuse avec 7 décès (avec une perdue de vue) à 32%
et une altération de la qualité de vie dans 50 % (hospitalisations itératives, décompensations
cardiaques et dysfonction du cœur droit).
Maladies hépatiques non virales
Rendu–Osler avec MAV pulmonaire (2)
MVO sur dermatomyosite (1) et ScS (2)
Pneumopathies infiltrantes diffuses (PID) sur ScS (2)
Syndrome fibro-emphysème sur ScS (1)
•Embolie pulmonaire sur poumon ScS (1)
Hernie diaphragmatique sur ScS et diabète de type 2
Cas
Etiologies
HTP
HTAP
(mm Hg)
Child- Plug
NYHA
TRT
Evolution
Co-morbidités
1- F
51
Rendu Osler
MAV foie =poumon
Dilatation TP:
VO stade 1
55
A
2
Platypnée
Décès
HTAP + anémie
sévère
MAV
pulmonaire et
hépatique
2-F
28
MG1 +HVC + G°
Dilatation TP VO :
stade 2
50
B
2
Stable
Cytopénie.
Avortements
itératifs
3-F
34
HNF + H.T.P
VO : ligature
100
A
3-4
Stable : 2 ans
LES + HTAP +
HNF
IS et IRE1
4-F
55
BBS : Foie + Poumons
Fibrose pulmonaire
Dilatation TP
VO stade 2
52
Pro-BNP
+++
B
3
Stable
Traitement
symptomatique
5-H
57
Syndrome de Reynolds
Cirrhose auto-immune
Sclérodermie
systémique
Dilatation TP
VO ligature
55
B
2
Sclérodermie +
HAI
Survie : 7 ans
Infection
intercurrente
6-H
47
KHF compressif
Dilatation TP
VO stade 2
75
B
3
Chirurgie (KHF)
Décès
7-F
47 ans
Syndrome de Reynolds
Dilatation du TP
KT droit
65
A
3
Embolie
pulmonaire
Reynolds +
MVTE
Hypertension porto-pulmonaire
Maladies pulmonaires
Profil des HTAP
Autres affections associées à une HTAP
Diabète associé à un syndrome néphrotique
Mucinose avec infiltration cardiaque du péripartum
Dysthyroïdie avec tamponnade cardiaque lupique
HTAP révélatrices : 24%
HTAP associées au péri-partum (2)
HTAP associée à une hernie diaphragmatique (1).
Traitement médical de l’HTAP
DISCUSSION
Traitement symptomatique
•Oxygénothérapie, diurétiques, inhibiteurs calciques, IEC, anticoagulants…
•Traitement des facteurs déclenchants et prophylaxie des infections (antibiothérapie, vaccination
anti-pneumoccocique, arrêt de la grossesse, contraception adaptée, hygiène de vie….).
•Anticoagulation en absence de contre-indication (MRO, télangiectasies)
Traitement ciblé de l’HTAP
•Monothérapie
–Inhibiteurs des récepteurs de l’endothéline ‘IRE’
–Anti-phosphodiesterases de type 5
•Bithérapie (association IRE et PDE5 )
•Vasodilatateurs par nébulisation : Ventavis (Iloprost)
•Absence de drogues disponibles pour les stades avancés (4 et 3) à type de prostacyclines
Le traitement spécifique n’a été disponible que dans 29 % (7)
Inhibiteurs des récepteurs de l’endothéline ‘IRE’(5)
IRE ont été associés aux inhibiteurs de la phospho-diesterase (2).
IRE associé au Ventavis (Iloprost inhalé : 2)
IRE associée à des immunosuppresseurs pour LES (1), corticothérapie adaptée
(Takayasu…)…….
Chirurgie des hydatidoses cardiaques (2)
Angio- TDM thoracique d’un sydrome d’Essenmerger révélé par une HTAP à
Angio
scanner
thoracique et
IRM cardiaque
: KH du VD
compliqué
d’une embolie
BIBLIOGRAPHIE
1.Humbert et al. Am J Respir Crit Care Med 2006
2.Barst et al. J of Am College of Cardiology 2004; 43S: 40-7
3.Denton et al Br J Rhumatol 1997
4.D'Alonzoet al. Annals Int Med 1991;115: 343-9
5.S. Jerbi, N. Romdhani, A. Tarmiz, C. Kortas, S. Mlika, N. Khelil, M. Belghith, F. Limayem, K. Ennabli ; Annales de
Cardiologie et d'Angéiologie, 2008;57: 62-5
6.R. Abounadi , A. El Meziane , M. El Biaze, A. Bakhatar ,N. Yassine , A. Alaoui-Yazidi, A. Bahlaoui . Revue de
pneumologie, 2006;62:247-51
1
/
1
100%