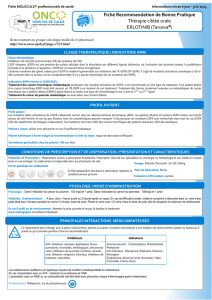
La place du testing dans le développement de médicaments innovants

UNIVERSITE DE NANTES
FACULTE DE PHARMACIE
ANNEE 2012 N° 059
THESE
Pour le
DIPLOME D’ETAT
DE DOCTEUR EN PHARMACIE
par
Paul Marinucci
-----------------------------------------
Présentée et soutenue publiquement le 18 octobre 2012
La place du testing dans le développement de
médicaments innovants :
Le cas des thérapies ciblées dans le
Cancer Bronchique Non à Petites Cellules, au
travers de deux exemples, l’erlotinib et le gefitinib
Président : M. Alain PINEAU, professeur de toxicologie, Université de Nantes.
Membres du jury : M. Jean-Michel ROBERT, professeur de chimie organique et de
chimie thérapeutique, Université de Nantes.
M. Hugues-Olivier LEROUX, pharmacien.

2
Sommaire
Remerciements ................................................................................... Erreur ! Signet non défini.
Table des Figures .............................................................................................................................. 4
Liste des Abréviations ..................................................................................................................... 8
CBNPC : Cancer Bronchique Non à Petites Cellules .............................................................. 8
Introduction .................................................................................................................................... 10
I-
Le Cancer Bronchique Non à Petites Cellules .............................................................. 13
1. Epidémiologie .................................................................................................................................. 13
a. Histoire ........................................................................................................................................................... 13
b. Données essentielles en France métropolitaine ........................................................................... 13
c. Répartition géographique en France métropolitaine ................................................................. 19
d. Facteurs de risque ..................................................................................................................................... 21
2. Physiopathologie ............................................................................................................................ 22
a. Cellule et cycle cellulaire ......................................................................................................................... 22
b. Carcinogénèse ............................................................................................................................................. 26
c. Classification TNM ..................................................................................................................................... 30
d. Classification histologique du cancer bronchique ........................................................................ 32
3. Traitements des stades précoces I, II et IIIa.......................................................................... 33
a. Chirurgie ........................................................................................................................................................ 33
b. Radiothérapie post-opératoire ............................................................................................................. 33
c. Chimiothérapie post-opératoire .......................................................................................................... 33
4. Traitements des stades avancés IIIb et IV ............................................................................. 34
a. Chimiothérapie ........................................................................................................................................... 34
b. Emergence des thérapies ciblées ........................................................................................................ 35
c. Arbre décisionnel ....................................................................................................................................... 40
II-
Le testing, nouvelle étape dans le traitement du CBNPC ........................................ 44
1. CBNPC et biomarqueurs génétiques ........................................................................................ 44
a. Mutations de l’EGFR .................................................................................................................................. 45
b. Mutations de KRAS .................................................................................................................................... 46

3
c. Translocation EML4-ALK ........................................................................................................................ 46
2. Parties prenantes au sein du testing ....................................................................................... 48
3. Mise en place du testing en France ........................................................................................... 50
a. Histoire ........................................................................................................................................................... 50
b. Structuration du dispositif ..................................................................................................................... 51
c. Limites ............................................................................................................................................................ 54
d. Anticiper l’arrivée de nouvelles thérapies ciblées ....................................................................... 56
.............................................................................................................................................................. 57
4. Mise en place à l’étranger ............................................................................................................ 61
a. Aux Etats-Unis ............................................................................................................................................. 61
b. En Europe ...................................................................................................................................................... 62
5. Impact économique ....................................................................................................................... 63
III-
Stratégies de mise sur le marché des thérapies innovantes ............................. 65
1. Contexte stratégique ..................................................................................................................... 65
2. AstraZeneca ou la démarche rétrospective .......................................................................... 67
a. Les laboratoires AstraZeneca ................................................................................................................ 67
b. Stratégies actuelles de développement ............................................................................................ 68
c. Plan de développement du gefitinib Iressa
®
.................................................................................. 69
.............................................................................................................................................................. 75
3. Roche, une société hybride ......................................................................................................... 78
a. Les laboratoires Roche ............................................................................................................................ 78
b. Stratégies actuelles de développement ............................................................................................ 80
c. Plan de développement de l’erlotinib ................................................................................................ 83
4. Discussion et réponse à la problématique ............................................................................ 90
CONCLUSION .................................................................................................................................... 93
Bibliographie .................................................................................................................................. 95

4
Table des Figures
Tableaux :
Tableau 1 – page 17
Incidence et mortalité estimées des cancers en France métropolitaine en 2011
Tableau 2 – page 18
Incidence estimée des cancers en France métropolitaine selon le sexe en 2011
Tableau 3 – page 28
Facteurs de croissance et récepteurs spécifiques
Tableau 4 – page 34
Classification tumorale par stade
Tableau 5 – page 39
Les principaux anticorps thérapeutiques
Tableau 6 – page 40
Les principaux inhibiteurs de tyrosine kinase
Tableau 7 – page 43
Performance Status selon l’OMS
Tableau 8 – page 61
Molécules en développement dans les cancers du poumon
Tableau 9 – page 63
Taux de mutations et de résultats non interprétables dans les cancers du poumon
Tableau 10 – page 67
Rapport coût-efficacité par patient et par stratégie
Cartes :
Carte 1 – page 22
Incidence du cancer du poumon dans les régions française en 2005
Carte 2 – page 20
Mortalité observée par cancer du poumon dans les régions et départements français entre
2004 et 2008

5
Carte 3 – page 55
Les plateformes hospitalières de génétique moléculaire des cancers en 2011
Graphiques :
Graphique 1 – page 19
Incidence et mortalité par cancer en France en 2011
Graphique 2 - page20
Achats de tabac en France par adulte et par jour
Graphique 3 - page 32
Evolution de la taille tumorale en fonction du temps
Graphique 4 – page 50
Classification moléculaire des CBNPC
Graphique 5 – page 68
Nombre d’alliances dans le domaine des biomarqueurs en fonction du temps
Graphique 6 - page75
Etude INTACT2
Graphique 7 – page 76
Etude ISEL
Graphique 8 – page 77
Etude IPASS
Graphique 9 – page 78
Etude IPASS EGFR muté
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
1
/
103
100%