Plan de la présentation - Département d`anesthésiologie de l

2013-11-06
1
HOMME 82 ANS
LA STÉNOSE AORTIQUE
PROSTATECTOMIE RADICALE
BRADYCARDIE À 45
9 octobre 2013
Xue Zou R2
Papu Nath R4
Université de Montréal
Plan de la présentation
Sténose aortique
Introduction
Manifestations cliniques
Diagnostique
Considérations
Préop + perop + post op
Prostatectomie
Techniques
Considérations anesthésiques
Bradycardie
Types de bradycardies
Guidelines
Traitement
Conclusion
Questions
commentaires

2013-11-06
2
Introduction
Aux É-U et en Europe
Valvulopathie la plus fréquente
Aire valvulaire normale
2.5-3.5 cm2
Progresse ≈0.1cm2/an
Pathophysiologie
Acquise
Autres
Manifestations cliniques
Symptômes
Asymptomatique ad
<0.1cm2
Angine Survie ≈ 5 ans
Syncope Survie ≈3 ans
Dyspnée Survie ≈2 ans
Parvus tardus
Choc apexien soutenue
ECG
HVG
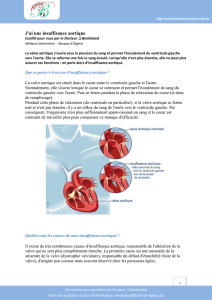
Auscultation cardiaque
Souffle
Crescendo-descrescendo
Max au foyer aortique
Irradiation aux carotides
Splitting B2 … disparition du B2
Syndrome de Heyde

2013-11-06
3
Syndrome de Heyde
Syndrome décrit en 1958 par Dr. Edward C. Heyde
Induction de maladie de von Willebrand (type IIa)
Secondaire à la sténose
Relié à la sévérité de la sténose
Flot turbulent
Déficience en ULVWF
Saignement GI par angiodysplasie
Introduction
Acquise
Dégénérative (60-80 ans)
Endocardite infectieuse
Maladie rheumatismale
atteinte valve mitrale
fusion commissurale
Valve bicupside (30-50 ans)
1-2% de la population
Stoelting’s Anesthesia and co-existing disease 6eédition

2013-11-06
4
Introduction
Valve calcifiée Valve bicupside
calcifiée Valve bicupside
Calcifiée (vue de
l’OG)
Valve calcifiée
(myocarde
sectionné)
Surgical Management of Congenital Heart Diseases,
Dr.Jose C.Gonzales, MD, july 2010
Introduction
Lien étroit avec l’athérosclérose
Facteurs
LDL
Tabac
HTA
Db
hommes
Âge

2013-11-06
5
Traitement
RVA est le traitement définitif
Risque a diminué depuis 30 ans
Décès opératoire
2-5% chez <70ans
5-15% chez les plus vieux
Pas bcp plus élevé si PAC en même temps
TAVI
Plus âgé
C-I à la chirurgie
RVA à haut risque
Traitement
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
1
/
41
100%