exploration fonctionnelle du foie

EXPLORATION FONCTIONNELLE DU FOIE
INTRODUCTION :
Le foie est un organe vital aux multiples fonctions :
* il intervient dans le métabolisme intermédiaire (glucidique, lipidique, protéique)
* Il joue un rôle important dans la désintoxication de l’organisme.
* Il a un rôle exclusif dans la sécrétion de la bile, et son excrétion.
I - RAPPEL ANATOMO-HISTO-PHYSIOLOGIQUE :
1 - ANATOMIE :
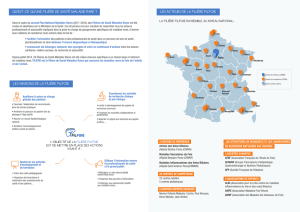
- le foie est l’organe le plus volumineux du corps humain, ayant un poids de 02 kilos.
- le foie est situé dans la loge sous phrénique droite, il ne ressemble à aucune forme géométrique
Il est formé de 02 lobes : - droit volumineux
- Gauche plus petit
Vascularisation du foie
Sur le plan vasculaire, le foie est irrigué par 02 vaisseaux :
- une veine nutritive : veine porte, elle apporte le sang chargé de nutriments de l’intestin.
- une artère nourricière : artère hépatique, elle apporte l’oxygène pour la survie du foie.
Le sang quitte le foie par les veines sushépatiques (droite ,gauche et sagittale) qui se jettent
immédiatement dans la veine cave hépatique.

2 - HISTOLOGIE :
Sur le plan histologique, il s’agit d’un organe plein, parenchymateux qui présente :
- Une capsule conjonctif (capsule de Glisson) qui s’invagine dans le parenchyme hépatique
permettant de déterminer les lobules hépatiques.
- Le parenchyme hépatique est organisé en lobules qui sont des formations hexagones séparés
entre eux par des espaces conjonctivo-vasculaires, ce sont les espaces de Kiernan
Au niveau de l’espace de kiernan, on retrouve une branche de l’artère hépatique, une branche de la
veine porte et une branche du canal biliaire.
Lobules du foie
Au centre de chaque lobule se trouve la veine centrolobulaire.

Les canalicules biliaires : espace intercellulaire (entre 02 hépatocytes) dans lequel s’accumule la bile
puis circule vers le canal biliaire.
Le foie est formé de 02 types de cellules :
• HEPATOCYTES : 75٪ des cellules ,elles sont nuclées et volumineuses ,riches en glycogène et
en lipides.
Leur fonction se résume à l’épuration, siège de nombreuses voies métaboliques
L’hépatocyte possède un pole vasculaire en rapport avec les capillaires sinusoïdes, et un pole
biliaire en rapport avec les canalicules biliaires(s/f de microvillosités)
• CELLULES DES SINUSOIDES : 25 ٪ des cellules ,parmi lesquelles :
Cellules de kupffer (défense) : macrophages tissulaires
Cellules endothéliales (barrière séparant les hépatocytes du flux sanguin) : jouent un rôle actif
dans le transport vers l’ hépatocyte de certaines substances (HDL modifiées, glycoprotéines);
Cellules Ito : impliquées dans le stockage de vitamine A
Membrane
intercellulaire
Membrane
canaliculaire
Membrane
sinusoïdale
Les cellules du foie :hépatocyte

II - Les Grandes Fonctions du Foie :
- fonction biliaire
- fonction métabolique
- fonction de détoxification
1. Fonction Biliaire :
Le foie est une glande digestive exocrine par sa sécrétion de bile, acheminée par les canaux biliaires
vers le duodénum.
Le foie synthétise environ un litre de bile par jour, mais sa sécrétion diffère :
→ Entre les repas : le sphincter d’Oddi est fermé et la bile est stockée dans la vésicule biliaire
ayant une contenance de 80 ml
→ Lorsque la nourriture est placée dans la bouche, le sphincter se relâche, et quand le contenu
gastrique pénètre dans le duodénum, la CCK (CholéCystoKinase : hormone sécrétée par la muqueuse
du grêle) déclenche la contraction de la vésicule biliaire (La cholérèse : sécrétion de la bile).
La bile est un fluide iso-osmotique au plasma, composé d’eau, d’électrolytes, d’acides biliaires,
cholestérol, phospholipides et de bilirubine, de coloration jaune-verdâtre, de PH basique variant
entre 7.6 à 8.6, son rôle dans la digestion se résume :
• La bile neutralise le chyme gastrique acide, grâce à des ions bicarbonates.
• La bile permet la formation de micelles (émulsion) nécessaire à la digestion des graisses par
la lipase pancréatique
• Elle favorise l’absorption des lipides par l'intestin grêle.

Rôle physiologique de la bile
Canal hépatique
Canal cystique
Cholédoque
Vésicule
Sphincter d’Oddi
Les voies biliaires
• Pigments biliaires (Bilirubine) :
L’hémoglobine des GR ( ainsi que les autres protéines héminiques et non héminiques) est
catabolisée en bilirubine au niveau du système réticulo-endothélial (rate, moelle osseuse, cellules de
kuffer du foie), au bout de 120 jours de vie pour les GR de l’adulte et de 90 jours pour le NNé.
Métabolisme de la bilirubine
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
1
/
25
100%