L’évaluation des soins en psychomotricité : la thérapie

Me
´moire
L’e
´valuation des soins en psychomotricite
´: la the
´rapie psychomotrice
base
´e sur les preuves versus la psychomotricite
´relationnelle
Based psychomotor therapy versus relational psychomotor therapy
J. Rivie
`re
EA 4306, laboratoire de psychologie et neurosciences de la cognition, universite
´de Rouen, 76821 Mont-Saint-Aignan cedex, France
Rec¸u le 17 janvier 2007 ; accepte
´le 12 de
´cembre 2007
Disponible sur Internet le 22 avril 2009
Re
´sume
´
L’efficacite
´des traitements des troubles psychomoteurs est un sujet de plus en plus discute
´. Actuellement, nous assistons a
`une vive
confrontation entre deux courants the
´oriques : la the
´rapie psychomotrice base
´e sur les preuves et la psychomotricite
´relationnelle. La the
´rapie
psychomotrice base
´e sur les preuves se caracte
´rise par une e
´valuation des troubles psychomoteurs a
`l’aide de tests et d’e
´chelles e
´talonne
´s, une prise
en charge cible
´e sur le trouble et un souci d’objectivation scientifique de l’efficacite
´du traitement mis en œuvre. Le de
´ficit de prospective
comparative de qualite
´sur les techniques psychomotrices reste toutefois patent. Des e
´tudes contro
ˆle
´es e
´valuant l’impact the
´rapeutique de ces
techniques commencent seulement a
`e
ˆtre publie
´es. Derrie
`re le louable souci de respecter la globalite
´de l’enfant, nombre de psychomotriciens
rejettent cependant toute approche spe
´cifique des troubles psychomoteurs. Il existe en effet dans cette profession parame
´dicale un courant
the
´orique fort qui rejette les ide
´es me
ˆme d’e
´valuation et d’action cible
´e sur le trouble. Ce courant est de
´signe
´sous le terme de psychomotricite
´
relationnelle.
#2009 Elsevier Masson SAS. Tous droits re
´serve
´s.
Mots cle
´s: Me
´decine base
´e sur les preuves ; Troubles psychomoteurs
Abstract
The effectiveness of treatments for psychomotor disorders is becoming an important preoccupation in the field of clinical psychology. This
article discusses the emergence of evidence-based psychomotor therapy. This therapeutic approach aims at reducing psychomotor disorders by
practicing activities that specifically target underdeveloped perceptual-motor skills. Indeed, specific deficits are identified, and then addressed
through careful assessment of these skills, by norm-referenced and standardized measures. Full scale randomized controlled studies of
psychomotor techniques are lacking and the emergence of evidence-based psychomotor therapy is difficult. There are several reasons for this,
not the least of which is the opposition of many psychomotor therapists. Indeed, many psychomotor therapists have negative attitudes concerning
the idea that psychomotor interventions may be evaluated in terms of their benefits and effects, their theoretical movement has been labelled the
‘‘relational psychomotor therapy’’. However, in the present health care climate, it is not sufficient to suggest that an interventionist approach is
appropriate; solid evidence must be provided demonstrating the effectiveness of that approach. Further effort is needed to provide detailed
treatment descriptions and experimental studies that involve at least one randomized control group of an acceptable size. In the future, such studies
may inform the search for the most effective interventions and may guide treatment selection in clinical care of psychomotor disorders. The
development of evidence-based psychomotor therapy should stimulate the use of available knowledge and the use of appropriate instruments for
diagnosis, assessment, and treatment of psychomotor disorders.
#2009 Elsevier Masson SAS. All rights reserved.
Keywords: Evidence-based medicine; Psychomotor disorders
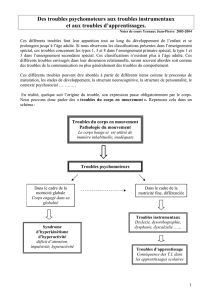
1. Introduction
La psychomotricite
´est une discipline parame
´dicale qui
prend en charge les troubles psychomoteurs. Ceux-ci de
´signent
Annales Me
´dico-Psychologiques 168 (2010) 114–119
Adresse e-mail : james.riviere@univ-rouen.fr.
0003-4487/$ – see front matter #2009 Elsevier Masson SAS. Tous droits re
´serve
´s.
doi:10.1016/j.amp.2007.12.021

des troubles neurode
´veloppementaux qui affectent l’adaptation
du sujet dans sa dimension perceptivomotrice, tels le trouble de
l’acquisition de la coordination (TAC) ou le trouble de
´ficitaire
de l’attention associe
´e ou non a
`l’hyperactivite
´(TDA/H).
D’e
´tiologie plurifactorielle, les troubles psychomoteurs asso-
cient des facteurs ge
´ne
´tiques, neurobiologiques et psychoso-
ciaux. Isolables par l’analyse et se manifestant dans des
situations particulie
`res, ils entravent en priorite
´les me
´canismes
d’adaptation, constituant une source de de
´sagre
´ment et de
souffrance pour le porteur et le milieu social [1].Le
psychomotricien tente d’obtenir, via des techniques et des
mises en situation spe
´cifiques, une re
´duction de ces troubles,
voire leur disparition.
Depuis la promulgation au Journal Officiel, en 1974, d’un
de
´cret de
´limitant le champ de compe
´tences des psychomo-
triciens, le de
´ficit de prospective comparative de qualite
´sur les
techniques psychomotrices est patent. Comment expliquer une
telle carence qui pourrait apparaı
ˆtre au sein d’une profession
parame
´dicale comme un dysfonctionnement ? Il n’y a, bien
entendu, pas de re
´ponse unique a
`cette question. Le manque
d’e
´valuation scientifique des soins en psychomotricite
´trouve
son origine dans une conjonction de facteurs. Le faible nombre
d’outils d’e
´valuation standardise
´s a ainsi longtemps rendu
difficile la recherche et l’e
´valuation en psychomotricite
´. C’est
la raison pour laquelle un effort important a e
´te
´consenti ces
dernie
`res anne
´es pour fournir aux psychomotriciens de tels
instruments.
2. E
´valuation en psychomotricite
´
La the
´rapie psychomotrice base
´e sur les preuves se
caracte
´rise par une e
´valuation du trouble psychomoteur a
`
l’aide de tests et d’e
´chelles e
´talonne
´s, une prise en charge cible
´e
sur le trouble et un souci d’objectivation scientifique de
l’efficacite
´du traitement mis en œuvre. L’e
´valuation des
troubles psychomoteurs pre
´sente
´s par l’enfant joue donc un ro
ˆle
essentiel dans cette approche. La prise en charge psychomotrice
devant de
´boucher sur des re
´sultats objectivables, c’est-a
`-dire
quantifiables, une seconde e
´valuation des troubles psychomo-
teurs est effectue
´e en fin de prise en charge afin de mesurer les
effets de la the
´rapie psychomotrice. Le pre
´alable a
`toute
e
´valuation des effets the
´rapeutiques d’une prise en charge e
´tant
de disposer d’outils fiables, les tests utilise
´s doivent posse
´der
des caracte
´ristiques d’objectivite
´, de standardisation et des
normes reposant sur un e
´talonnage. Ils doivent e
´galement
pre
´senter des qualite
´s psychome
´triques e
´prouve
´es au niveau de
la fide
´lite
´, de la validite
´et de la sensibilite
´.
On assiste depuis quelques anne
´es a
`un effort conse
´quent
pour fournir aux psychomotriciens de tels instruments.
L’institut toulousain de formation en psychomotricite
´s’est
spe
´cialise
´dans le re
´e
´talonnage, la traduction ainsi que
l’adaptation a
`la population franc¸aise de tests psychomoteurs
anglosaxons. La petite e
´quipe de praticiens-chercheurs
enseignant dans cet institut a ainsi publie
´ces dix dernie
`res
anne
´es l’adaptation franc¸aise de la batterie d’e
´valuation du
mouvement chez l’Enfant [30], du BHK – E
´chelle d’e
´valuation
rapide de l’e
´criture chez l’Enfant [10], du test d’appariement
d’images de Kagan [19], de l’e
´chelle de coordinations motrices
de Charlop-Atwell [5], du test des ba
ˆtonnets de Butters et
Barton [3], du test de rotation mentale de Vandenberg [2] et du
Purdue Pegboard [8].A
´noter e
´galement la constitution de
grilles d’observation psychomotrice spe
´cifiques a
`une patho-
logie telles que celle e
´labore
´e, a
`Tours, par Pire et al. [23].
Intitule
´eE
´chelle re
´sume
´e du comportement psychomoteur des
enfants autistiques, elle comporte 17 items correspondant aux
particularite
´s pre
´coces du de
´veloppement psychomoteur des
enfants atteints d’autisme. Cette e
´chelle constitue un ins-
trument se
´miologique utile autant dans le de
´pistage des
troubles autistiques que dans l’appre
´ciation des effets
the
´rapeutiques de la prise en charge.
Cette premie
`re e
´tape e
´tant en train d’e
ˆtre franchie, il est
le
´gitime d’espe
´rer la mise en place dans un avenir proche
d’essais cliniques de qualite
´en psychomotricite
´.De
`sa
`pre
´sent,
des e
´tudes contro
ˆle
´es e
´valuant l’impact the
´rapeutique de
techniques psychomotrices commencent a
`e
ˆtre publie
´es. Il
en est ainsi dans le domaine du TAC.
3. Me
´thode Bon De
´part et the
´rapie d’inte
´gration
sensorielle dans la prise en charge du TAC
Une e
´tude re
´cente [18] compare l’efficacite
´de deux
me
´thodes de re
´e
´ducation, la me
´thode dite Le Bon De
´part et
la the
´rapie d’inte
´gration sensorielle, sur les habilite
´s motrices
d’enfants atteints d’un TAC. La me
´thode Bon De
´part [21]
sollicite la rythmicite
´de l’exe
´cution motrice en associant des
chants a
`des mouvements et a
`des dessins. Elle a longtemps e
´te
´
enseigne
´ea
`l’Institut de formation en psychomotricite
´de la
Pitie
´-Salpe
ˆtrie
`re. La the
´rapie d’inte
´gration sensorielle [7]
propose des stimulations vestibulaires, proprioceptives et
tactiles via des exercices de balancement et d’e
´quilibration.
En raison de l’he
´te
´roge
´ne
´ite
´de la symptomatologie clinique
associe
´e au TAC, les auteurs adoptent la me
´thodologie du cas
unique avec traitements alterne
´s associe
´ea
`de multiples
e
´valuations initiales. Six enfants diagnostique
´s comme atteints
d’un TAC participent a
`l’e
´tude. Ils sont re
´partis au hasard dans
diverses conditions expe
´rimentales. En effet, afin de contro
ˆler
le facteur « ame
´lioration spontane
´e », les auteurs varient la
dure
´e de la condition « ligne de base », phase durant laquelle
l’enfant ne be
´ne
´ficie d’aucun traitement. Pour contro
ˆler l’effet
placebo, les enfants be
´ne
´ficient, durant cette condition « ligne
de base », d’une attention soutenue de la part d’un adulte. Afin
de contro
ˆler une e
´ventuelle interaction entre les deux me
´thodes,
l’ordre de leur administration est contrebalance
´entre les
enfants. La dure
´e du traitement est e
´galement contro
ˆle
´e : elle
s’e
´chelonne entre 12 et 18 semaines afin de ve
´rifier si ce facteur
exerce e
´galement une influence sur l’ame
´lioration des
sympto
ˆmes.
Chaque enfant est e
´value
´avec deux tests : le test de
Mouvement ABC (batterie d’e
´valuation du mouvement chez
l’Enfant) qui e
´value la qualite
´des coordinations motrices chez
l’enfant et plus particulie
`rement la dexte
´rite
´manuelle,
l’e
´quilibre ainsi que la re
´ception et le lancer de balles ; le
test des praxies qui e
´value, entre autres, la capacite
´a
`re
´aliser
des actions motrices sur imitation et sur consignes verbales. Les
J. Rivie
`re / Annales Me
´dico-Psychologiques 168 (2010) 114–119 115

enfants sont e
´galement e
´value
´s avec deux autres outils : une
e
´preuve de rythme dans laquelle l’enfant doit reproduire en
simultane
´diffe
´rents rythmes ; un questionnaire, rempli chaque
semaine par les parents et contenant les items suivants : « Les
mouvements de mon enfant sont plus maladroits que ceux de
ses pairs. » « Je suis pre
´occupe
´de l’avenir de mon enfant a
`
cause de ses difficulte
´s motrices. » « Mon enfant est maladroit
dans plusieurs situations. »
La nature subjective de cette e
´valuation parentale doit e
ˆtre
ici souligne
´e. Elle n’intervient pas, cependant, dans la
diffe
´renciation des deux me
´thodes e
´value
´es. En effet, lorsque
l’on compare les gains the
´rapeutiques apporte
´s par ces deux
me
´thodes sur chacune des variables mesure
´es, on note une
ame
´lioration similaire obtenue au niveau du questionnaire. En
revanche, l’administration de la me
´thode Bon De
´part engendre
une ame
´lioration plus importante que la the
´rapie d’inte
´gration
sensorielle au test de mouvement ABC, au test des praxies ainsi
qu’a
`l’e
´preuve de rythme. L’avantage du Bon De
´part au niveau
de l’e
´preuve de rythme est statistiquement significatif. Les
auteurs concluent a
`la plus grande efficacite
´the
´rapeutique de la
me
´thode Bon De
´part par rapport a
`la the
´rapie d’inte
´gration
sensorielle dans le domaine de la prise en charge des enfants
atteints d’un TAC.
Il est assez cocasse de constater que la seule e
´tude
scientifique e
´valuant l’efficacite
´the
´rapeutique de la me
´thode
Bon De
´part, enseigne
´e en France pendant des de
´cennies, date
de 2000 et e
´mane de chercheurs ne
´erlandais. Encore plus
cocasse est d’apprendre que l’une des rares techniques
psychomotrices dont l’inte
´re
ˆt the
´rapeutique est objective
´
scientifiquement semble actuellement n’e
ˆtre plus enseigne
´e
dans plusieurs instituts de formation en psychomotricite
´.Ce
constat est d’autant plus surprenant lorsque l’on sait l’inte
´re
ˆt
que repre
´sentent les protocoles pour la mise en place de
proce
´dures d’e
´valuation des soins en psychomotricite
´.
4. Protocoles the
´rapeutiques en psychomotricite
´
Un protocole the
´rapeutique de
´finit une prestation de soins en
termes de description technique, de dure
´e pre
´visionnelle du
traitement, de dure
´edelase
´ance ainsi que de sa fre
´quence et de
son de
´roulement. L’e
´laboration de protocoles the
´rapeutiques en
psychomotricite
´participe a
`la mise au point de moyens
d’interventions spe
´cifiques, oriente
´s vers des objectifs pre
´cis
et re
´alistes. Elle constitue e
´galement un pre
´alable indispensable a
`
la re
´alisation d’e
´tudes contro
ˆle
´es portant sur l’efficacite
´
the
´rapeutique des techniques psychomotrices. En effet, la
me
´thode des essais cliniques, dits « randomise
´s
1
contro
ˆle
´s»,
requiert l’administration des the
´rapies dans des conditions quasi
expe
´rimentales. Des protocoles de
´crivant minutieusement le
contenu d’un nombre limite
´de se
´ances ainsi que la progression
des exercices a
`respecter dans la prise en charge d’un trouble
spe
´cifique apparaissent en psychomotricite
´.Lede
´veloppement
des connaissances scientifiques contribue a
`leur e
´mergence.
Ainsi, a
`la conception unitaire et centralise
´e de l’organisation
spatiale se substitue actuellement une repre
´sentation fragmente
´e
de syste
`mes de traitements modulaires. Cette conception
modulaire de l’organisation spatiale ge
´ne
`re de nouvelles
strate
´gies the
´rapeutiques impliquant la psychomotricite
´. Des
programmes de re
´e
´ducation psychomotrice spe
´cifiques sont ainsi
associe
´sa
`certains troubles spatiaux [25,26].
En psychomotricite
´, nous sommes encore loin de la
traduction concre
`te dans le champ the
´rapeutique de l’accu-
mulation des connaissances issues de la psychopathologie et de
la neuropsychologie de
´veloppementales. A
`la lumie
`re de ces
connaissances, les psychomotriciens sont amene
´s, cependant, a
`
rede
´finir les modalite
´s classiques de leurs prises en charge.
Ainsi, l’e
´laboration de protocoles de stimulations psychomo-
trices spe
´cifiquement adapte
´sa
`certaines de
´ficiences et a
`
certains troubles chez le nourrisson devient se
´rieusement
envisageable [27]. Des programmes de re
´e
´ducation psychomo-
trice articule
´s autour du de
´veloppement des habilete
´s sociales
commencent a
`se mettre en place aupre
`s d’adolescents
schizophre
`nes [16,17]. D’importantes avance
´es dans l’e
´valua-
tion et la prise en charge psychomotrices des enfants porteurs
d’un TDA/H [20] ou d’un TAC [4,13] permettent e
´galement de
nourrir de solides espoirs dans la mise au point de protocoles
the
´rapeutiques cible
´s sur ces pathologies. De
`sa
`pre
´sent, des
recherches a
`cas unique de bonne qualite
´me
´thodologique
2
[9,29], ainsi qu’une e
´tude portant sur 27 sujets d’a
ˆge moyen de
neuf ans neuf mois et be
´ne
´ficiant de l’administration d’un
programme de re
´e
´ducation psychomotrice cible
´sur la motricite
´
manuelle [6] ont e
´te
´publie
´es.
Bien entendu, les protocoles, proposant une se
´rie d’exerci-
ces organise
´e logiquement, doivent autoriser une certaine
souplesse dans la the
´rapie. Un protocole rigide ne peut qu’e
ˆtre
inadapte
´devant la diversite
´tant qualitative que quantitative des
pathologies rencontre
´es. Mais, si une place doit e
ˆtre accorde
´ea
`
la modulation de la the
´rapie, une me
´thodologie rigoureuse est
ne
´cessaire au psychomotricien pour optimiser ses re
´sultats
the
´rapeutiques. En psychomotricite
´, l’individualisation des
programmes d’intervention est aussi ne
´cessaire que leur mise
en place. Ainsi, seule la disposition d’outils d’e
´valuation
standardise
´s associe
´ea
`l’e
´laboration de protocoles the
´rapeu-
tiques peut permettre la conduite d’essais cliniques contro
ˆle
´sen
psychomotricite
´. Un proble
`me demeure cependant : celui de
leur utilisation effective par les professionnels concerne
´s. En
psychomotricite
´, l’absence de consensus entre les profession-
nels porte moins sur l’utilisation pre
´fe
´rentielle de tel ou tel test
ou protocole que sur la ne
´cessite
´d’utiliser des tests et des
protocoles. Il existe en effet dans cette profession parame
´dicale
un courant the
´orique fort rejetant les ide
´es me
ˆme d’e
´valuation
et d’action cible
´e sur le trouble. Ce courant est de
´signe
´sous le
terme de psychomotricite
´relationnelle.
1
La randomisation renvoie a
`l’utilisation d’un tirage au sort dans l’attribution
des traitements.
2
L’e
´tude de cas scientifique est a
`distinguer de la simple vignette clinique : la
premie
`re s’accompagne de pre
´cautions me
´thodologiques permettant de ve
´rifier
l’e
´volution d’un sujet en fonction de variables spe
´cifiquement re
´pertorie
´es alors
que la seconde est un exemple de situations particulie
`res illustrant une supposi-
tion the
´orique [31].
J. Rivie
`re / Annales Me
´dico-Psychologiques 168 (2010) 114–119116

5. La psychomotricite
´relationnelle
Le de
´veloppement de la the
´rapie psychomotrice base
´e sur
les preuves se heurte a
`un puissant courant the
´orique de
´signe
´
sous le terme de « psychomotricite
´relationnelle ». Derrie
`re le
louable souci de respecter la globalite
´de l’enfant, nombre de
psychomotriciens rejettent toute approche spe
´cifique des
troubles psychomoteurs. Selon eux, la spe
´cificite
´du ro
ˆle de
la the
´rapie psychomotrice dans une e
´quipe soignante « re
´side
dans son e
´clairage original centre
´sur une vision globale de la
personne, permettant de restituer les sympto
ˆmes dans une
perspective psychosomatique en reconnaissant l’importance de
la souffrance exprime
´e par le corps » ([15], p. 139).
Ce cadre the
´orique, se re
´fe
´rant quasi exclusivement a
`la
psychanalyse, conside
`re le trouble psychomoteur comme un
signifiant renvoyant a
`un signifie
´enfoui dans les replis
caverneux de l’inconscient. Sympto
ˆme d’un conflit psychique
inconscient, le trouble psychomoteur ne constitue pas en tant
que tel un objectif prioritaire de la the
´rapie. Il doit pluto
ˆte
ˆtre
regarde
´comme un te
´moignage, un message provenant d’un
lointain univers conflictuel. Quantifier le trouble en confrontant
les performances de celui qui en est porteur a
`une norme n’a pas
de sens dans cette approche. En fait, la nature me
ˆme du trouble
semble peu importer. On observe, en effet, une certaine unicite
´
des modalite
´s de prise en charge quelles que soient les
caracte
´ristiques des sympto
ˆmes pre
´sente
´s par le patient. Les
me
ˆmes moyens the
´rapeutiques pourraient e
ˆtre mobilise
´s pour
traiter une dysgraphie, un retard d’inte
´gration des notions
spatiales e
´le
´mentaires ou un trouble de l’attention. L’expression
corporelle, le jeu libre, la danse-the
´rapie et la relaxation
partagent un me
ˆme objectif : favoriser l’expression de ve
´cus
archaı
¨ques, d’angoisses primitives et d’e
´prouve
´s corporels. Ce
qui prime ici n’est pas d’agir sur le trouble mais de mettre au
jour le conflit pulsionnel qui s’y rattache. L’essentiel du travail
the
´rapeutique se situe a
`ce niveau. La disparition des
sympto
ˆmes est secondaire. En effet, en psychomotricite
´
relationnelle, « Une technique reste un leurre si elle n’est
pas marque
´e du sceau de la castration, du manque. Nous
tricotons avec la castration qui en passe en partie par le corps.
Travailler sur le corps n’est pas re
´parer le corps, mais entendre
les mots accroche
´sa
`celui-ci » ([14], p. 73).
Cette pratique de la psychomotricite
´est base
´e sur la
dialectique transfe
´rentielle et contre-transfe
´rentielle e
´motion-
nelle. Dans cette dialectique, le psychomotricien tente « de lier
en lui des ressentis disjoints et par la
`me
ˆme fournir une trame
identificatoire possible a
`l’enfant. Cette tentative de liaison
repose sur la reviviscence de situations toniques et e
´motion-
nelles qui demandent a
`e
ˆtre partage
´es, puis a
`e
ˆtre mises en
forme, c’est-a
`-dire en repre
´sentation » ([22], p. 30). Selon
Vigne : « L’analyse de notre contre-transfert, a
`partir du ressenti
de notre propre corps, du ressenti du corps du patient et des
modifications qu’entraı
ˆne l’interaction the
´rapeutique, c’est la
pierre angulaire de ce dispositif d’e
´coute. Un des ro
ˆles que peut
s’octroyer le psychomotricien serait d’e
ˆtre « un facilitateur »
pour son patient, afin que ce dernier puisse acce
´der a
`cette
ve
´ritable me
´moire sensorielle qui est reste
´e dissocie
´eet
isole
´e du reste de la personnalite
´; par son origine, cette
me
´moire est se
´pare
´e des mots et de la capacite
´de
communiquer » ([32],p.68).
La psychomotricite
´relationnelle se fixe des objectifs
the
´rapeutiques tre
`s ambitieux. La transformation de soi et la
restructuration de l’ensemble de la personnalite
´semblent en
faire partie. Dans un style re
´dactionnel caracte
´ristique de la
litte
´rature consacre
´ea
`la psychomotricite
´relationnelle, nous
pouvons ainsi lire les deux passages suivants issus d’articles
re
´cemment publie
´s dans deux revues de psychomotricite
´:
« Notre travail fondamental est un travail de terrassier car les
tensions et les sensations sont les bases de la construction de
l’espace corporel et psychique et la perte de vitalite
´observable
et sensible dans toute sa souffrance psychomotrice s’origine au
niveau tonique. Avec l’e
´motion, nous communiquons de la
manie
`re la plus primaire, au sens de premier, nous pre
´parons le
terrain d’ouverture a
`la symbolisation, a
`la prise de conscience
de soi et du monde et c’est la
`qu’est la vertu the
´rapeutique de la
psychomotricite
´»([28], p. 66–67).
« Le psychomotricien sera celui qui, a
`partir de sa propre
dynamique psychomotrice, dont il a pris conscience a
`partir de
son propre processus de de
´veloppement, va accompagner
l’autre, soit dans sa construction, soit dans sa prise de
conscience, soit par le de
´nouement de conflits internes pouvant
s’exprimer toniquement, corporellement. Dans l’agir, son
attention se porte sur le tonico-e
´motionnel a
`partir son propre
tonico-e
´motionnel. Son premier objectif vise l’E
ˆtre essentiel »
([33], p. 90).
L’intelligibilite
´de certains e
´crits ne s’impose pas d’emble
´e.
Le discours tenu par les adeptes de la psychomotricite
´
relationnelle peut ainsi e
ˆtre juge
´e
´sote
´rique par un non-initie
´.
Un observateur exte
´rieur pourrait, en effet, ressentir l’impres-
sion d’un discours intuitif et confus ou
`la pense
´e magique
tiendrait lieu et place du raisonnement logique. On peut
ne
´anmoins noter que les pre
´tentions the
´rapeutiques de la
psychomotricite
´relationnelle sont inversement proportionnel-
les aux preuves scientifiques de ses re
´ussites. Il est vrai que dans
un syste
`me de pense
´eou
`la norme semble synonyme
d’oppression, la mise en œuvre d’e
´tudes contro
ˆle
´es est de
´licate.
Quoi qu’il en soit, l’objectivation scientifique des effets
the
´rapeutiques de la prise en charge psychomotrice ne semble
pas constituer le souci majeur de la psychomotricite
´
relationnelle. Parmi les diplo
ˆme
´s issus des centres ou
`domine
ce courant de pense
´e, l’insuffisance de formation me
´thodolo-
gique a
`l’e
´valuation des pratiques professionnelles en
psychomotricite
´n’est donc gue
`re e
´tonnante.
6. La the
´rapie psychomotrice base
´e sur les preuves
Soucieux d’obtenir des re
´sultats objectivables, c’est-a
`-dire
quantifiables, des psychomotriciens se fixent des objectifs
the
´rapeutiques pre
´cis et re
´alistes. Ils conside
`rent plus judicieux
de baser leur intervention the
´rapeutique sur le re
´tablissement des
potentialite
´s perceptivomotrices que d’essayer de lever un
« blocage » en guettant chez le patient l’e
´mergence de ses de
´sirs.
C’est dans cette logique que s’inscrit la the
´rapie psychomotrice
base
´e sur les preuves privile
´giant la prise en charge spe
´cifique,
c’est-a
`-dire cible
´e sur les difficulte
´s psychomotrices mises en
J. Rivie
`re / Annales Me
´dico-Psychologiques 168 (2010) 114–119 117

e
´vidence lors de l’e
´valuation initiale. Cette approche vise la
re
´duction, ou a
`de
´faut la compensation, du de
´ficit pre
´sente
´par le
patient. L’e
´valuation est inte
´gre
´ea
`la de
´marche me
ˆme de la
the
´rapie psychomotrice base
´e sur les preuves qui commence par
une e
´valuation des troubles psychomoteurs au moyen de tests et
d’e
´chelles valides d’un point de vue psychome
´trique. La
re
´fe
´rence au DSM-IV ou a
`la CIM-10 comme outils diag-
nostiques est sollicite
´e. En fin de the
´rapie, une deuxie
`me
e
´valuation permet d’objectiver l’importance de l’ame
´lioration
concernant les difficulte
´straite
´es. Il convient e
´galement de
s’assurer de la stabilite
´des re
´sultats the
´rapeutiques via une
troisie
`me e
´valuation a
`distance de quelques mois de la fin de la
prise en charge. En effet, seul un post-test diffe
´re
´
3
peut ve
´rifier un
maintien dans le temps des effets de la the
´rapie. L’e
´valuation
ope
`re donc a
`deux niveaux en permettant, d’une part, d’identifier
avec pre
´cision les troubles psychomoteurs pre
´sente
´s par le
patient, et d’autre part, d’appre
´cier sur une base objective
l’efficacite
´des soins prodigue
´s par le psychomotricien. Cette
e
´valuation joue e
´galement un ro
ˆle essentiel dans le choix des
strate
´gies the
´rapeutiques mises en œuvre. En effet, les modalite
´s
the
´rapeutiques employe
´es sont choisies en fonction du tableau
se
´miologique et de l’analyse des re
´sultats obtenus aux diffe
´rents
tests. La perspective de
´veloppementale est bien entendu prise en
compte dans cette approche : l’e
´laboration d’une strate
´gie
the
´rapeutique est e
´troitement lie
´e aux spe
´cificite
´sinhe
´rentes au
de
´veloppement de chaque enfant et a
`son niveau actuel de
compe
´tence. L’approche clinique mise en œuvre est ainsi a
`la fois
quantitative et qualitative. L’emploi d’une me
´thodologie
rigoureuse n’empe
ˆche pas la finesse clinique de s’exprimer.
Dans cette approche, des notions et concepts fre
´quemment
utilise
´s par la psychomotricite
´relationnelle sont abandonne
´s.
Des termes tels que « dialogue tonico-e
´motionnel » et des
concepts psychanalytiques tels que le « Moi-peau » recouvrent
en effet des significations trop inde
´termine
´es pour permettre
d’apporter des re
´ponses pre
´cises a
`des questions pre
´cises [11].
Ici, l’empathie du clinicien est conside
´re
´e comme une
condition ne
´cessaire au changement, mais non suffisante. En
effet, dans la the
´rapie psychomotrice base
´e sur les preuves,
l’e
´tablissement d’une relation de qualite
´entre le patient et le
soignant constitue un pre
´alable indispensable a
`la the
´rapie et
non son but ultime. Les propos du Pr Corraze, ancien directeur
d’un institut de formation en psychomotricite
´, sont a
`cet e
´gard
tre
`s clairs : « Il y a quelques anne
´es, a
`la suite de l’introduction
des travaux de Rogers en France, on insista sur la relation, sans
prendre la peine de mettre le mot au pluriel, ignorant par la
`que
les relations the
´rapeutiques sont he
´te
´roge
`nes, e
´tant fonction de
plusieurs parame
`tres. Encore une fois, il convient de pre
´ciser
que si la qualite
´de la relation est bien la condition ne
´cessaire de
l’action the
´rapeutique, elle ne saurait en e
ˆtre la condition
suffisante, et le the
´rapeute qui se contente de la premie
`re, pour
autant qu’il posse
`de ce dont il pre
´tend faire be
´ne
´ficier autrui, ce
qui malheureusement n’est pas toujours manifeste, est, dans
le meilleur des cas, un gourou et, dans le pire, un charlatan »
([12], p. 142).
La the
´rapie psychomotrice base
´e sur les preuves e
´merge
pe
´niblement depuis quelques anne
´es. L’opinion selon laquelle
la spe
´cificite
´de la profession de psychomotricien l’autorise a
`
faire l’e
´conomie de l’e
´valuation de ses pratiques reste, en effet,
largement re
´pandue. Des changements s’ave
`rent cependant
perceptibles. Selon Probst et van de Vliet : « Les nouvelles
tendances (au niveau de l’organisation et du contenu) en
matie
`re de sante
´publique conduiront a
`augmenter dans un
proche avenir le nombre d’e
´tudes consacre
´es a
`la qualite
´de la
the
´rapie psychomotrice et a
`l’effet de celle-ci sur le traitement
des patients. L’expression « the
´rapie psychomotrice base
´e sur
les preuves » (evidence-based approach) sera banalise
´e d’ici
quelques anne
´es. Il est probable que d’autres termes comme
« protocoles » et « modules » feront biento
ˆte
´galement partie
inte
´grante de la the
´rapie psychomotrice [...]. Ces termes se
re
´fe
`rent a
`des successions d’interventions fixe
´es, structure
´es et
e
´crites au pre
´alable, ne
´cessaires pour traiter les proble
`mes
spe
´cifiques du patient dans un de
´lai limite
´»([24], p. 13).
Eu e
´gard a
`la re
´alite
´actuelle, de tels propos peuvent
apparaı
ˆtre tre
`s optimistes. En effet, bien des progre
`s restent a
`
re
´aliser avant que la the
´rapie psychomotrice base
´e sur les
preuves ne de
´passe le stade embryonnaire dans lequel elle se
trouve. Jalonne
´de diffe
´rentes e
´tapes, le processus pre
´sidant a
`
l’instauration de cette praxis psychomotrice sera long. Une de
ces e
´tapes est cependant en train d’e
ˆtre franchie. En effet, nous
assistons actuellement a
`la mise sur le marche
´d’outils
d’e
´valuation standardise
´s en psychomotricite
´. Expliciter les
techniques de traitement, c’est-a
`-dire les de
´crire objectivement
afin de les rendre reproductibles par d’autres psychomotriciens
pour des patients pre
´sentant des pathologies similaires
constitue une prochaine e
´tape. La diffusion aupre
`s des
psychomotriciens d’instruments d’e
´valuation fiables et de
ve
´ritables protocoles the
´rapeutiques apparaı
ˆt, en effet, indis-
pensable a
`la mise en place d’e
´tudes contro
ˆle
´es e
´valuant
l’impact the
´rapeutique des techniques psychomotrices.
7. Conclusion
La psychomotricite
´, comme toute discipline parame
´dicale,
ne peut s’abstraire du contexte social dans lequel elle se trouve.
Elle doit e
´voluer avec son temps, s’adapter aux mutations et
re
´pondre aux sollicitations du monde me
´dical. Actuellement,
cette e
´volution s’acce
´le
`re et la psychomotricite
´est confronte
´ea
`
de nouveaux concepts, de nouveaux proble
`mes et de nouvelles
approches. L’un des de
´fis majeurs que la psychomotricite
´devra
relever est celui de l’e
´valuation de son efficacite
´the
´rapeutique.
Aussi, le de
´veloppement de la the
´rapie psychomotrice base
´e sur
les preuves devrait, de
`sa
`pre
´sent, e
ˆtre encourage
´par les
professionnels eux-me
ˆmes. Force est de constater l’absence de
consensus a
`ce sujet. La the
´rapie psychomotrice base
´e sur les
preuves se heurte, en effet, a
`l’opposition farouche de
nombreux psychomotriciens qui rejettent toute approche
spe
´cifique des troubles psychomoteurs. Mais le souci e
´thique
3
La me
´thode pre
´test–post-test consiste a
`e
´valuer le patient avant (la phase de
test proprement dite, e
´galement appele
´e pre
´test), puis apre
`s (la phase de retest,
e
´galement appele
´e post-test) l’administration d’un protocole the
´rapeutique. Le
post-test peut e
ˆtre imme
´diat, c’est-a
`-dire re
´alise
´juste apre
`s la dernie
`re se
´ance
de re
´e
´ducation, ou diffe
´re
´, c’est-a
`-dire exe
´cute
´apre
`s un laps de temps e
´coule
´
depuis la dernie
`re se
´ance de re
´e
´ducation.
J. Rivie
`re / Annales Me
´dico-Psychologiques 168 (2010) 114–119118
 6
6
1
/
6
100%