Coarctation et interruption arche aortique Ph Mauriat

Anesthésie –réanimation :
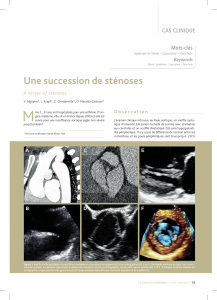
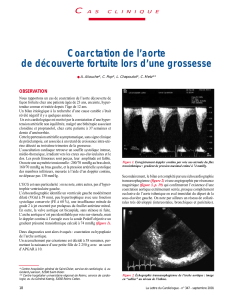
Coarctation isthmique
Syndrome de coarctation
Interruption de l’arche aortique
Dr Ph Mauriat
CHU Bordeaux

Coarctation isthmique : évaluation préopératoire
l
Prise en charge + fréquente en néonatale
l
Dysfonction VG : systolique, diastolique (HVG)
l
HTAP postcapillaire
l
Perméabilité du canal artériel
l
Risque de paraplégie si absence de collatéralité
(Backer, ATS 2006)
- coarctation peu serrée < 36mmHg
- imagerie
l
Scoliose, l ’insuffisance respiratoire restrictive

Coarctation isthmique : anesthésie
Prostine potentialise les vasodilatateurs
Ne pas diminuer les RVP à l ’induction
Modifications brutales de la postcharge au clampage :
-⇑RVS, risque de défaillance VG (surtout si coarct peu
serrée), intérêt des halogénés, vasodilatateurs
Modifications brutales de la postcharge au déclampage :
-⇓RVS, risque d ’hypotension
=> remplissage ±reclampage temporaire

Monitoring
⇒PA sanglante radiale droite
⇒±BPNI membres inf
⇒Cathéter central : PVC ±SvcO2
⇒SpO2 pré et postductale
⇒NIRS rénale et cérébrale

Compression du poumon inférieur en per op
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%