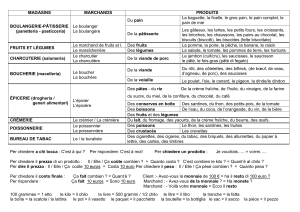
Méthodologie L`analyse en intention de traiter et analyse per protocole

Méthodologie
L’analyse en intention
de traiter et analyse per
protocole
Sylvie Chabaud , Michel Cucherat
EA3736, Faculté Laennec, rue Guillaume Paradin, BP 8071, 69 376 Lyon Cedex 08
Les essais thérapeutiques contrôlés font souvent état, lors de leur publication, d’une analyse en
intention de traiter (ITT) et d’une analyse per protocole. Ces deux approches se distinguent par
le nombre de patients pris en compte dans l’analyse. Cet article montre à travers différents
exemples que seule l’analyse en intention de traiter donne des résultats non biaisés de l’effet du
traitement. Nous verrons également que l’exclusion de patients présentant des données
manquantes ne permet en rien de se rapprocher d’une analyse en intention de traitement.
Mots clés :intention de traiter, per protocole, essai clinique
Lorsque l’on réalise un essai rando-
misé comparant deux traitements,
chaque patient est inclus et suivi selon
un protocole d’étude bien défini,
ayant été approuvé par un CCPPRB
(Comité consultatif de protection des
personnes se prêtant à la recherche
biomédicale). Néanmoins, malgré
toute la vigilance des médecins inves-
tigateurs, il n’est pas impossible
d’avoir quelques patients inclus à tort,
des patients qui arrêtent l’étude en
cours de route, des patients traités non
conformément à ce que le tirage au
sort avait décidé... Même si l’objectif
de tous les intervenants de la recher-
che est de limiter de tels cas, la ques-
tion demeure : comment doit-on
analyser ces patients ? Différentes
solutions sont possibles, notamment
l’intention de traiter, qui consiste à
prendre en compte tous les patients de
l’essai, quel que soit leur écart au pro-
tocole. Pourtant, le maintien dans
l’analyse de patients qui n’ont pas été
traités en conformité avec le proto-
cole, qui ont reçu par erreur le traite-
ment de l’autre groupe ou qui ont eu
un suivi incomplet, peut paraître dé-
raisonnable et ne pas permettre une
estimation correcte de l’effet du traite-
ment évalué. C’est ainsi que l’on défi-
nit une analyse dite per protocole, ba-
sée sur l’exclusion de tous ces patients
pouvant « perturber » l’estimation de
l’effet du traitement.
L’objectif de cet article est de mon-
trer que seule l’analyse en intention de
traiter est synonyme d’absence de
biais d’estimation de l’effet du traite-
ment dans les études cherchant à met-
tre en évidence une différence entre
des thérapeutiques.
Populations analysées –
Définitions
Lorsque un patient est inclus dans
un essai thérapeutique randomisé, il
est alloué par tirage au sort à un
groupe de traitement (nouvelle molé-
cule ou traitement de référence). Il
doit ensuite être suivi et évalué selon
un protocole d’étude bien précis,
identique pour tous les patients. Dans
la vraie vie, les règles de traitement, de
suivi et d’évaluation décrites dans le
m
t
Tirésàpart:S.Chabaud
mt, vol. 10, n° 5, septembre-octobre 2004
350
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 24/05/2017.

protocole ne sont jamais totalement respectées pour tous
les patients. Ilya:
•les patients qui n’ont pas été traités ou ceux qui ont
reçu le traitement A alors qu’ils auraient dû recevoir le
traitement B ;
•les patients qui, à un moment du suivi, ont arrêté
prématurément le traitement de l’essai ;
•les patients qui ont reçu la moitié de la dose prévue ;
•les patients qui ont pris un traitement concomitant
interdit par le protocole ;
•les patients qui n’auraient jamais dû être inclus dans
l’essai car ils ne faisaient pas partie de la population cible
de l’étude, etc.
En fait, il existe de multiples raisons expliquant que le
déroulement idéal n’existe pas. La question sous-jacente
est finalement la suivante : Que fait-on de ces patients au
moment de l’analyse de l’essai ? Doit-on tenir compte
d’un patient traité deux mois sur les six prévus ? Ne va-t-il
pas fausser les résultats du nouveau traitement ? Ou au
contraire, s’il a reçu deux fois la dose préconisée, ne va-t-il
pas surestimer l’effet du traitement ? La première idée
venant à l’esprit serait de ne pas tenir compte de ces
patients tous regroupés sous le terme de patients ayant au
moins une « violation de protocole ». Une autre idée
intéressante pourrait être de réaliser plusieurs analyses
distinctes, avec puis sans ces patients, ou sans les patients
ayant un type de violation précis et de comparer les
résultats obtenus. Mais, on pourrait ainsi définir un grand
nombre de populations d’analyse et, par conséquent, mul-
tiplier les résultats d’un même essai. Parmi toutes les
populations que l’on peut définir, trois sont couramment
utilisées. C’est ainsi que l’on différencie l’analyse en « in-
tention de traiter » (intention-to treat) de l’analyse « per
protocole » (per protocol) ou de l’analyse en « traitement
reçu » (on treatment) :
•l’analyse en intention de traiter consiste à analyser
tous les patients dans le groupe où ils ont été randomisés ;
•l’analyse per protocole consiste à analyser un sous-
groupe de la population totale, c’est-à-dire de l’intention
de traiter, incluant uniquement les patients en parfaite
conformité avec le protocole ;
•l’analyse en traitement reçu consiste à analyser les
patients en fonction de la nature du traitement qu’ils ont
réellement reçu.
La figure 1 illustre la manière dont les patients sont pris
en compte dans ces trois types d’analyse en fonction de la
concordance ou non entre le traitement alloué par la
randomisation et le traitement réellement pris par le pa-
tient. On voit bien que le nombre de patients dans l’ana-
lyse varie en fonction du type d’analyse, et que, par
conséquent, les résultats seront différents d’une analyse à
l’autre. Par exemple, les patients alloués A mais ayant reçu
B sont considérés comme ayant reçu A dans l’analyse en
intention de traiter. Pourquoi une telle idée ?
Pourquoi analyser en ITT ?
Intention de traitement et conservation
de la comparabilité des groupes
L’analyse en intention de traiter comme nous l’avons
vu précédemment concerne tous les patients randomisés
dans le groupe où ils ont été randomisés :
•qu’ils aient ou non reçu le traitement,
•qu’ils aient ou non suivi le protocole,
•qu’ils soient ou non évaluables pour le critère étudié.
De par sa définition, il n’existe qu’une et qu’une seule
analyse en intention de traiter pour un essai contrôlé
donné et cette définition n’est en aucun cas subjective. La
première conséquence issue de cette définition est le
respect du tirage au sort. La randomisation dans un essai
comparatif est le seul moyen d’assurer, en moyenne, la
comparabilité des groupes à l’inclusion et par conséquent
d’attribuer uniquement au traitement la différence obser-
vée en fin d’essai [1]. Pourquoi randomiser tous les pa-
tients et ainsi créer des groupes équitables en termes de
risque si ensuite on supprime certains patients ?
Le premier biais potentiel engendré par l’exclusion de
sujets comme dans l’analyse per protocole est l’éventuelle
destruction de cette comparabilité initiale des groupes de
traitement. Afin d’éviter ce biais, on conserve tous les
patients dans l’analyse : c’est la justification première de
l’analyse en intention de traiter.
Exclusion des écarts au protocole
et biais d’attrition
Dans la pratique courante, malgré certaines précau-
tions, il est fréquent d’observer au cours de l’essai des
patients présentant une ou plusieurs déviation(s) de proto-
cole. L’exclusion des patients qui, à un moment donné de
l’essai, n’ont pas été traités ou suivis en conformité avec le
protocole, est très souvent basée sur des informations
obtenues après la randomisation, voire même après l’ini-
tiation du traitement. Mais, dans ce cas particulièrement,
est-on sûr que ces informations sont indépendantes du
traitement reçu ? On peut par exemple envisager que les
arrêts prématurés de traitement soit dus à une mauvaise
Randomisation
Allocation au
traitement A
Intention de traiter
Per protocole
Traitement
A reçu
A
A
ATraitement reçu
A
-
B
Traitement
B reçu
B
-
A
Traitement
A reçu
B
B
B
Traitement
B reçu
Allocation au
traitement B
Figure 1. Les différentes populations d’analyse pour la même
étude.
mt, vol. 10, n° 5, septembre-octobre 2004 351
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 24/05/2017.

tolérance au nouveau traitement et donc plus importants
dans le groupe testé [2]. À l’inverse, ces mêmes arrêts de
traitement peuvent par exemple être plus fréquents dans le
groupe contrôle et principalement dus à un manque d’effi-
cacité. Une illustration du biais entraîné par la suppression
des patients qui arrêtent prématurément leur traitement est
présentée dans l’exemple 1.
Exemple 1
Un nouvel antidépresseur est comparé à un traitement
de référence chez 2 000 patients équitablement répartis.
Le critère de jugement utilisé pour l’analyse est le taux de
patients ne répondant pas au traitement donc en échec
thérapeutique. Il se trouve en réalité que ces deux traite-
ments ont la même efficacité mais que le nouveau traite-
ment entraîne plus d’événements indésirables tels que des
nausées. Comme on arrête plus facilement un traitement
lorsqu’on ne ressent pas d’effet positif, les arrêts de traite-
ment sont deux fois plus fréquents chez les patients en
échec thérapeutique. L’essai est résumé au tableau 1.
En analysant les données de cet essai selon le principe
de l’intention de traiter, il s’avère que le nouveau traite-
ment n’est pas différent du traitement standard. Par contre,
en retirant de l’analyse les patients ayant arrêté prématu-
rément leur traitement, c’est-à-dire en réalisant une ana-
lyse per protocole, le nouveau traitement montre une
meilleure efficacité que le traitement standard. On perçoit
ici toute l’importance du choix de la population d’analyse
dans la validation d’une nouvelle thérapeutique.
L’exemple 2 montre comment l’exclusion des patients
ne recevant pas le traitement auquel ils ont été alloués
peut biaiser les résultats de l’analyse [3].
Exemple 2
Supposons que dans un essai clinique, 200 patients
sont randomisés entre deux groupes :
•100 patients alloués traitement A : traitement per os
+ chirurgie 1 mois après inclusion ;
•100 patients alloués traitement B : traitement per os
uniquement.
Il s’agit d’un essai en ouvert, comparant deux stratégies
thérapeutiques. Supposons enfin que la chirurgie n’ap-
porte rien de plus que le traitement oral sur le critère
principal d’efficacité, à savoir la mortalité totale. Les résul-
tats de cet essai sont résumés (figure 2).
Selon le principe de l’intention de traiter, tous les
patients sont inclus dans l’analyse. Dans ce cas, le traite-
ment A n’est pas différent du traitement B. Par contre, en
retirant de l’analyse les patients qui n’ont pas reçu le
traitement de l’étude, on conclut que la chirurgie diminue
le risque de mortalité de près de 50 %. L’exclusion des
patients décédés avant la chirurgie introduit un biais dans
les résultats, dans le sens où les patients les plus à risque
du groupe A sont exclus. De plus, dans cet exemple où les
traitements A ou B sont donnés en ouvert, on pourrait
imaginer que les sorties d’étude soient plus fréquentes
dans un des deux bras selon la conviction du médecin
investigateur en faveur de l’une ou l’autre des thérapeuti-
ques testées. L’intention de traitement permet donc aussi
de garantir l’absence d’influence des attitudes volontaires
ou involontaires qui pourraient favoriser un traitement.
Ces deux exemples illustrent le principe selon lequel
l’analyse en intention de traiter donne un résultat non
biaisé de l’effet du traitement. Les violations de protocole
qui surviennent après randomisation peuvent avoir un
Tableau 1.Description de l’essai illustrant l’exemple 1
ITT Per protocole
Nouveau
traitement
Traitement
standard
Nouveau
traitement
Traitement
standard
Patients randomisés 1 000 1 000 1 000 1 000
Hypothèse : même efficacité
Taux d’échec thérapeutique 10 % 10 % 10 % 10 %
Soit effectif Répondeurs 900 900 900 900
Non-répondeurs (a) 100 100 100 100
Hypothèse : nouveau produit moins bien toléré
Taux d’arrêt prématurés 13 % 2 % 13 % 2 %
Hypothèse : arrêt prématuré 2 fois plus fréquent chez non-répondeurs
Taux d’arrêt prématurés chez les non-répondeurs 26 % 4 % 26 % 4 %
Soit : nombre patients avec arrêt prématuré
Parmi les répondeurs (b) 117 18 117 18
Parmi les non-répondeurs (c) 26 4 26 4
Soit : nombre de patients sans arrêt prématuré du traitement (1000-b-c) 857 978 857 978
Effectif analysé (d) 1 000 1 000 857 978
Résultat donné par l’analyse (a/d) 10 % 10 % 8,6 % 9,8 %
Soit : Risque relatif 1,0 0,88
Le risque relatif est calculé par le rapport de l’incidence d’événements du nouveau traitement par rapport au traitement standard.
Méthodologie
mt, vol. 10, n° 5, septembre-octobre 2004
352
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 24/05/2017.

impact sur les données et les conclusions, particulière-
ment si leur occurrence est liée à l’efficacité et à la
tolérance du traitement assigné. Dans la plupart des cas, il
est donc approprié d’inclure les données de tels sujets
dans l’analyse. Lorsque l’effectif de l’essai analysé est
réduit par rapport à l’effectif randomisé, on parle d’attri-
tion de la cohorte. En cas d’exclusion de patients durant
l’essai, on génère un risque de conclure à tort à une
différence entre les traitements comparés, car l’exclusion
de patients peut introduire un biais en faveur d’un des
groupes : c’est le biais d’attrition. L’analyse en intention de
traiter évite donc d’entacher les résultats d’un biais d’attri-
tion.
L’exemple 2 permet également d’illustrer le fait que si
une forte proportion de patients du groupe A reçoit le
traitement du groupe B, l’intention de traiter conduit à
comparer deux groupes qui sont identiques. En effet, si un
nombre important de patients n’est pas opéré, on se rap-
proche du groupe « pas de chirurgie ». De même,
lorsqu’une majorité de patients du groupe « nouveau trai-
tement » arrêtent prématurément celui-ci, la mise en évi-
dence de l’effet traitement n’est pas optimale.
L’analyse en intention de traiter, par manque de puis-
sance du fait des bruits accumulés dans les deux groupes
de traitement, bruits correspondant au non-respect strict
du protocole, ne permettra pas aisément la mise en évi-
dence d’un réel effet du traitement. Mais c’est la seule
analyse qui fournit des résultats non biaisés. Pour éviter
une telle situation, les violations de protocole doivent
rester des situations marginales. Le protocole doit être
respecté au plus près sans pour autant nuire à l’intérêt du
patient.
Analyse en intention de traiter
et représentativité de la réalité
Une autre justification de l’analyse en intention de
traiter est qu’elle permet d’analyser l’essai conformément
à ce qui se passe dans la pratique médicale courante [4]. Si
l’on reste sur l’exemple 1, la mauvaise tolérance au nou-
veau traitement peut limiter l’intérêt de celui-ci et il est
impératif que les patients qui arrêtent prématurément leur
traitement soient pris en compte dans l’analyse. Cela est
particulièrement vrai par exemple en cancérologie où les
chimiothérapies sont très souvent mal supportées par les
patients. Est-il intéressant de traiter 100 patients si le
traitement n’est efficace que chez les 10 patients qui le
tolèrent ?
Une autre présentation de l’importance de la représen-
tativité de la réalité est montré dans l’exemple 3.
Exemple 3
Pour être efficace, l’administration de fibrinolytiques à
la phase aiguë de l’infarctus du myocarde (IDM) doit être
Randomisation
Chirurgie
1 moisT0 1 an
10 DC 10 DC
10 DC 10 DC
ITT
20/100 = 0,2
RR = 0,55
20/100 = 0,2
Per Prot.
10/90 = 0,11
RR = 1
20/100 = 0,2
Trait
A
Trait
B
Figure 2. Description de l’essai illustrant l’exemple 2.
mt, vol. 10, n° 5, septembre-octobre 2004 353
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 24/05/2017.

effectuée le plus précocement possible. Une reperfusion
trop tardive, survenant au-delà du stade d’ischémie réver-
sible, ne permet pas de limiter la taille de la nécrose et ne
peut donc pas avoir un effet sur la mortalité. Ainsi, ce
traitement doit donc être administré au stade de suspicion,
avant que le diagnostic n’ait pu être confirmé par une
élévation enzymatique. Ces patients pourraient donc être
inclus dans un essai concernant des patients en phase
aiguë d’IDM puis considérés comme inclus à tort car ne
présentant pas la pathologie étudiée.
Or, parmi les tableaux cliniques pouvant se présenter
comme une suspicion d’infarctus, figurent les péricardites
et les dissections aortiques, pathologies à hauts risques de
complications graves après administration de fibrinolyti-
ques. Pourtant, en pratique courante, ces patients seront
effectivement traités. Il est donc indispensable de vérifier
que les effets délétères observés sur ces patients « traités à
tort » sont contrebalancés par l’effet bénéfique du même
traitement chez des patients avec confirmation d’IDM.
Cet exemple illustre le fait que l’on ne cherche pas à
mettre en évidence l’effet théorique d’un nouveau traite-
ment dans des conditions idéales d’utilisation (diagnostic
confirmé, pas d’oubli de prise, pas de surdosage...). L’ana-
lyse en intention de traiter produit une estimation la plus
proche de la réalité. L’analyse per protocole, en suppri-
mant ces patients inclus à tort, ne permet pas cette estima-
tion.
Comment sont gérés les perdus
de vue dans les différentes
populations d’analyse ?
Une des implications de l’analyse en intention de
traiter est que tous les patients inclus dans un essai doivent
être suivis jusqu’à la fin de l’étude ou jusqu’à leur décès,
indépendamment du fait qu’ils poursuivent ou non le
traitement de l’étude. L’analyse étant réalisée sur toute la
population randomisée, la récupération d’un maximum
de données pour chaque patient est importante. La moin-
dre donnée manquante sur un critère d’évaluation biaise
autant l’analyse que la suppression des patients présentant
une violation au protocole. En effet, en présence de don-
nées manquantes, on s’éloigne de l’analyse en intention
de traiter. Aussi, il existe souvent une confusion entre
population d’analyse et patients perdus de vue, probable-
ment parce que l’intention de traiter permet de limiter le
biais d’attrition alors que la présence de perdus de vue
l’introduit. On imagine qu’en excluant les perdus de vue,
on évite aussi le biais ! Mais exclure les patients présentant
des valeurs manquantes notamment sur le critère principal
ne réduira pas le biais d’attrition : les perdus de vue
existant, un biais potentiel d’attrition existe aussi. La solu-
tion, c’est une lapalissade : éviter d’avoir des données
manquantes.
En réalité, le choix de la population d’analyse ne règle
en aucun cas le problème des données manquantes.
Aussi, il faut être particulièrement prudent lorsque l’on
décide d’exclure de l’analyse per protocole les patients
avec des données manquantes sur le critère principal.
L’exemple 4 peut illustrer ce phénomène.
Exemple 4
200 patients sont inclus dans un essai randomisé en
double aveugle. Le critère principal est défini par le taux
de thromboses veineuses profondes (TVP) phlébographi-
ques 10 jours après randomisation. L’étude s’intéresse
aussi aux événements thromboemboliques après 3 mois
de traitement pour la prévention des thromboses post-
opératoires. Sur les 200 patients randomisés, 40 n’ont pas
eu de phlébographie à J10 (20 patients par groupe), ce qui
entraîne une évaluation manquante du critère principal.
En fait, dans le groupe A, les patients n’ont pas eu la
phlébographie car leur état général critique ne permettait
pas éthiquement parlant de réaliser l’examen. La preuve,
tous ont présenté par la suite une embolie pulmonaire (EP)
au cours du suivi. L’illustration est donnée au tableau 2.
L’analyse per protocole consiste à exclure les patients
dont le suivi diagnostique n’est pas conforme au proto-
Tableau 2.Description de l’essai illustrant l’exemple 4
ITT Per protocole (exclusion des manquants
sur le critère principal)
Nouveau
traitement
Traitement
standard
Nouveau
traitement
Traitement standard
Patients randomisés 100 100 100 100
Hypothèse : 20 % de phlébographies manquantes
Soit : Nombre de patients évaluables 80 80 80 80
Nombre de phlébographies positives à J10 (TVP) 10 20 10 20
Patients avec EP à 3 mois 20 0 0 0
Effectif analysé 100 100 80 80
Total événements thromboemboliques 30 20 10 20
Soit : 30 % 20 % 12,5 % 25 %
Conclusion Traitement standard meilleur Nouveau traitement meilleur
Méthodologie
mt, vol. 10, n° 5, septembre-octobre 2004
354
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 24/05/2017.
 6
6
1
/
6
100%