3- Les traumatismes du membre inféri e u r

Lésions osseuses de la ceinture
p e l v i e n n e
Les fractures de la ceinture pelvienne sont fréquentes mais
ne représentent que 2 à 3% de l’ensemble des fractures
au cours des accidents de la voie publique. Le bassin consti-
tue un anneau continu qui présente trois points de fai-
b l e s s e: en avant, le complexe ischiopubien; latéralement,
les cotyles; en arrière, le complexe ilio-sacré.
Le bilan radiographique standard repose essentiellement
sur quatre clichés: bassin de face; hémibassin traumatisé
de face, oblique alairequi déroule l’aile iliaque, explore le
bord postérieur de l’os iliaque et le bord antérieur du coty-
l e; oblique obturatrice qui étudie le détroit supérieur, le
bord postérieur du cotyle et le cadre obturateur. Deux cli-
chés complémentaires peuvent être réalisés: “outlet” ou
face ascendante qui dégage les branches supérieures et infé-
rieures du pubis; “inlet” ou face descendante qui permet
une bonne visualisation du sacrum (1).
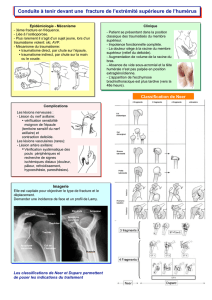
Fractures du bassin( 2 )
Elles sont secondaires à un traumatisme violent et résul-
tent de forces de compression directe antéro-postérieure
ou latéro-latérale et/ou de forces de cisaillement vertical
par chute d’un lieu élevé (il faut rechercher des lésions des
apophyses transverses associées). Les associations lésion-
nelles, homo latérales ou croisées, sont multiples et facteurs
d’instabilité. Elles présentent un risque hémorragique
majeur et pour certaines des risques viscéraux ou neuro-
l o g i q u e s .
Lésions postérieures
Les lésions des articulations sacro-iliaques comportent les
disjonctions pures et les fractures-disjonctions. Ces deux
entités constituent des équivalents de fracture verticale
postérieure. Les fractures verticales du sacrum (posté-
rieures du bassin) sont toujours associées à des fractures
verticales antérieures de l’anneau pelvien. La gravité dépend
du retentissement sur les racines sacrées. Le diagnostic sur
les radiographies standard est inconstant.
Lésions de l’arc antérieur
Ce sont les fractures et disjonctions symphysaires
pubiennes. Elles sont de diagnostic facile sur les radiogra-
phies standard. Les fractures isolées sont stables mais
e x c e p t i o n n e l l e s; leur constatation impose donc la réali-
sation d’une TDM pour rechercher une lésion associée de
l’arc postérieur. Ces associations sont facteurs d’instabili-
té d’autant plus qu’elles sont souvent croisées.
Lésions de l’aile iliaque
L’hématome sous-péritonéal est particulièrement fréquent
dans ce contexte. Les fractures isolées, par choc direct,
sont plus rares (choc direct lors des accidents de moto).
27
Le membre inférieur a pour mission de supporter le poids du corps et de permettre de se
m o b i l i s e r; toute irrégularité art i c u l a i r e entraîne une art h rose rapide et des séquelles fo n c-
tionnelles. Le bilan initial doit être précis pour permettre d’effectuer une réduction anatomique
des fractures art i c u l a i res et de préserver la longueur et l’axe de chaque segment du membre.
En urgence, la vitalité du membre traumatisé et son état vasculaire doivent être la préoccupa-
tion pre m i è re.
3-Les traumatismes
du membre inféri e u r
C. Cyteval*, A.Cotten*, M-P.Sarrabère*, N. Tixedor*
*Service d’Imagerie Médicale, Hôpital Lapeyronie, Montpellier

Que faire?
La TDM a un triple intérêt en urgence ou de façon diffé-
r é e: le bilan plus précis des lésions (fracture postérieure
méconnue ou discordance radioclinique); la recherche de
déformations de l’anneau pelvien génératrices de cals
vicieux hautement invalidants chez la femme jeune pour
les grossesses futures; la recherche d’hématome et de
lésion viscérale.
Les traumatismes uro-génitaux sont associés aux ruptures
de l’arc antérieur avec cisaillement du plancher pelvien.
L’embrochage vésical par une esquille osseuse est anec-
dotique alors qu’une déchirure, voire une section de l’urètre
sont fréquentes chez l’homme.
Les lésions directes des vaisseaux iliaques ou de l’hypo-
gastrique par cisaillement ou par perforation osseuse sont
en fait assez rares. Une hémostase en urgence ou un ges-
te d’embolisation de l’artère fessière ou du tronc de l’hypo-
gastrique sont alors nécessaires. Parfois la stabilisation en
urgence par un fixateur externe permet, à elle seule, de
stabiliser l’hémorragie.
Les fractures du cotyle (3)
Lors des chocs postérieurs du bassin, les forces traumatiques
sont transmises à la tête fémorale qui se comporte com-
me “enclume”; dans les impacts antérieurs transmis à
travers le col fémoral, la tête se comporte comme “butoir”.
Le siège des lésions dépend alors du degré d’abduction
et de flexion de la hanche au moment de l’impact (frac-
tures postérieures), ou de son degré de rotation externe
(fractures antérieures).
Quatre types de fractures constituent plus de 75 % des
fractures du cotyle (paroi postérieure 27 %, transverse
9%, associées entre elles 20%; colonne antérieure 5% ,
colonne postérieure 4%, associées entre elles 20% ) .
Fracture de la paroi postérieure
En raison de leur mécanisme de survenue, elles sont sou-
vent secondaires à une luxation fémorale postérieure
( F i g .3-2). La constatation d’une fracture de la paroi pos-
térieure doit faire penser à une luxation spontanément
réduite. Le trait de fracture est sagittal oblique alors que
tous les autres repères sont intacts. La découverte d’une
tête fémorale luxée ou excentrée doit faire rechercher une
zone d’impaction ou un fragment incarcéré (Fig.3 -3) .
Fracture de la colonne postérieure
Les luxations postérieures de la tête fémorale y sont fré-
quentes ainsi que les risques de lésion du nerf sciatique.
Le trait de fracture frontal court généralement de la région
de la grande échancrure sciatique vers la partie posté-
rieure de l’arrière fond du cotyle pour finir sur la branche
ischiopubienne. La colonne postérieure est déplacée en
arrière et en rotation interne.
Fracture de la paroi antérieure
Comme les fractures de la colonne antérieure, cette lésion
résulte de forces latérales appliquées sur le grand tro-
chanter. Le trait naît au niveau du sourcil cotyloïdien anté-
rieur et se termine sur la partie externe de la branche ilio-
pubienne. Le trait est en général comminutif et emporte
la partie antérieure du toit. Souvent, cette fracture est
associée à un volet de surface quadrilatère refoulé en
dedans et en arrière, alors que la paroi antérieure se dépla-
ce en avant et en dedans.
28
Fig 3-1: Fracture comminutive du toit du cotyle gauche.
a: 3/4 obturateur
b: TDM du cotyle, coupe axiale
c: Reconstruction frontale; absence d’impaction osseuse de la
tête fémorale. Présence d’un petit corps étranger intra-articu-
laire inférieur.
a
b c

Fracture de la colonne antérieure
Le plus souvent, elle est associée à une fracture de la colon-
ne postérieure ou une fracture transversale. L’intégrité de
la branche ischiopubienne permet d’éliminer une fractu-
re de la paroi antérieure. Le trait a une orientation fron-
tale. Il descend et coupe le toit (Fig.3-1) sur son secteur
antérieur, l’arrière-fond et l’échancrure ischiopubienne.
Il existe parfois un refend dans l’arrière-fond aboutissant
à un large volet endopelvien. Cette fracture se caractéri-
se essentiellement par son déplacement en rotation exter-
ne avec enroulement vers le haut et en avant.
Fracture transversale
Son trait divise l’os iliaque en deux segments: un segment
supérieur, iliaque, rattaché au sacrum et donc stable, et un
segment inférieur, ischiopubien, instable. Ce plan de cli-
vage passe toujours par le centre de la tête fémorale qui
peut venir se luxer en dedans (luxation centrale). La
recherche d’une lésion des articulations sacro-iliaques doit
être systématique; en effet, cette fracture transversale
interrompt l’anneau pelvien en un seul point et la dis-
jonction (même minime) de la sacro-iliaque est constan-
te et réalise le second point de rupture.
Les fractures associées
Elles associent au moins deux des formes élémentaires
déjà décrites et divisent l’os iliaque en plus de deux frag-
m e n t s: fracture transversale plus fracture de la paroi pos-
t é r i e u r e; fracture des deux colonnes; fracture en T qui
peut être assimilée à une fracture transversale avec un
pied vertical qui interrompt l’arrière-fond du cotyle et la
branche ischiopubienne; fracture de la paroi ou colonne
antérieure plus hémitransversale postérieure; fracture des
colonnes plus paroi postérieure.
Que faire?
L’arrière-fond du cotyle est difficilement exploré en radio-
graphie standard; le scanner est la technique de choix pour
évaluer les fragments osseux et leur déplacement, les impac-
tions, les diastasis, les fragments intra-articulaires; il sera
au mieux effectué après traction. Les complications précoces
sont relativement rares (compression du nerf sciatique)(4 ).
À long terme, la coxarthrose est en règle générale la
conséquence d’une incongruence articulaire persistante.
Le devenir de la tête fémorale est pratiquement fixé au
moment du traumatisme et quelle que soit la qualité de
la réduction chirurgicale, la nécrose peut apparaître.
29
Traumatismes du membre inférieur
Fig 3-2:Luxation postérieure
de la tête fémorale associée à
une fracture de la paroi pos-
térieure du cotyle.
a) Radiographie du bassin de
f a c e; aspect raccourci et rota-
tion du col fémoral faisant
évoquer la luxation
b) TDM du cotyle. Coupe axia-
le transverse millimétrique qui
confirme la luxation posté-
rieure de la tête fémorale.
Fracture de la paroi posté-
rieure. Hémarthrose avec
niveau liquide.
Fig 3-3: Contrôle radiographique après réduction d’une luxa-
tion postérieure de la tête fémorale
a: Radiographie du bassin de face qui montre la fracture dépla-
cement de la paroi postérieure qui se projette en arrière de la tête
fémorale
b: Coupe axiale TDM; le fragment de la paroi postérieure du coty-
le est intra articulaire
c: Reconstruction sagittale qui visualise la zone d’arrachement
sur le cotyle et la position du fragment intra-articulaire.
a b
a b
c

Les luxations de hanche (5)
Elles ne posent en principe pas de difficulté diagnostique
sur les 4 clichés standard systématiquement réalisés. Elles
doivent être réduites en urgence avant l’exploration TDM,
notamment en raison du risque de paralysie du nerf scia-
t i q u e .
Les fractures parcellaires
La douleur est au premier plan souvent sans impotence
fonctionnelle majeure (marche possible). Le bilan radio-
logique doit être guidé par la clinique qu’il s’agisse d’un
arrachement tubérositaire, d’une fracture parcellaire de
l’aile iliaque ou du cadre obturateur chez le sujet âgé. Les
traits horizontaux du sacrum peuvent être isolés et sont
bien vus sur les radiographies de profil.
Les fractures d’un seul point de l’anneau pelvien, dites
élémentaires, sont rares, et ne doivent être considérées
comme telles qu’après avoir éliminé une autre interrup-
tion de l’anneau, si besoin par TDM.
Fra c t u r es du fému r
Extrémité supérieure du fémur (6)
Elles surviennent essentiellement chez les sujets âgés, de
sexe féminin, à l’occasion d’une simple chute (fragilité
osseuse par ostéoporose), rarement chez les sujets jeunes
lors d’un violent traumatisme (accident de la voie publique).
Le bilan radiographique standard est dans la majorité des
cas suffisant au diagnostic associant un bassin de face et
une hanche de face et de profil (profil chirurgical d’Arcelin).
Le trait peut être sous-capital, transcervical (le plus fré-
quent) ou basicervical. Le déplacement est apprécié de
face selon la classification de Garden (Type 1: en coxa
v a l g a; type 2: sans déplacement; type 3: en varus accro-
c h é; type 4: tête totalement libre) ou en confrontant les
deux incidences. Les fractures cervico ou pertrochanté-
riennes simples sont stables, tandis que les fractures inter
ou sous-trochantériennes, pertrochantériennes complexes
ou trochantéro-diaphysaires sont instables. Le risque de
nécrose du fragment céphalique est d’autant plus impor-
tant que le déplacement est marqué (Garden 3 et 4).
Rarement les fractures engrenées sont de diagnostic plus
difficile sur les clichés standard et c’est la discordance radio-
clinique qui nécessite la réalisation d’un scanner.
Diaphyse fémorale
Elles présentent un risque hémorragique important. Le
bilan radiologique doit être effectué après traction. Il doit
comporter deux incidences orthogonales et visualiser les
articulations sus et sous-jacentes.
Traumatisme du genou (7)
Les fractures de l’extrémité inférieure du fémur
On peut distinguer les fractures supracondyliennes méta-
physaires, des fractures condyliennes épiphysaires (8). Le
diagnostic radiographique des fractures unicondyliennes
est parfois difficile. Elles nécessitent une ostéosynthèse
solide pour éviter raideur, désaxation ou arthrose.
Les fractures de la patella
Elles sont consécutives à un choc direct. Les fractures trans-
versales (comme les ruptures du tendon quadricipital ou
du tendon rotulien) interrompent l’appareil extenseur,
elles sont de diagnostic évident sur le profil. Les fractures
sagittales sont moins évidentes sur le cliché de face.
30
Fig 3-4:TDM du genou qui permet une bonne approche morphologique de l’enfoncement d’une fracture du plateau tibial latéral
a: coupe axiale,
b: reconstruction coronale,
c: 3D vue postérieure.
a b c

Fracture des plateaux tibiaux (9)
Ce sont des fractures fréquentes qui ont un pronostic fonc-
tionnel articulaire grave (fig.3-4) et peuvent compromettre
la déambulation et la station debout. Ces fractures sont
secondaires à des mécanismes indirects de compression
axiale ou latérale. L’ensemble de ces lésions s’accompagne
très fréquemment de lésions ligamentaires. La fracture spi-
notubérositaire médiale avec comminution du massif spi-
nal est l’équivalent d’une désinsertion osseuse du ligament
croisé antérieur. Un niveau hémato-lipidique sur le profil
de genou à rayon horizontal, dans le cul de sac sous-qua-
dricipital, signe la fracture articulaire. Le bilan anatomique
précis passe souvent par la réalisation d’une TDM (analy-
se des fragments et de leur déplacement, de l’importance
du tassement associé).
Luxations du genou
Elles sont rares. Les radiographies standard suffisent à
montrer le sens du déplacement. Il faudra surtout s’atta-
cher à rechercher une complication vasculaire (lésion inti-
male) par un Doppler ou une artériographie même si les
pouls réapparaissent.
Les entorses du genou et les lésions méniscales
Elles sont fréquentes. En cas de doute clinique, l’explo-
ration radiologique retrouvera l’absence de fracture. Le
bilan des lésions ménisco-ligamentaires sera effectué par
l’IRM dans un second temps, en dehors du contexte
d’urgence. L’encoche du condyle externe, secondaire à
un tassement ostéochondral, doit faire évoquer une lésion
du croisé antérieur. Un arrachement latéral d’un plateau
tibial évoque une lésion ligamentaire associée. (Fracture
de Second)( 1 0 ).
Les traumatismes de la chev i l l e(11)
Les fractures malléolaires
On distingue les fractures sus-ligamentaires par abduc-
tion ou par rotation dans lesquelles le ligament tibio-fibu-
laire est toujours rompu, des fractures sous-ligamentaires
par adduction dans lesquelles le ligament reste intact. La
rotation entraîne des fractures interligamentaires.
Les clichés de face, profil et 3/4 interne et externe suffi-
sent à faire le diagnostic. Le traitement est, en principe, chi-
rurgical précoce pour permette la réduction parfaite.
Fractures du pilon tibial
Elles correspondent à un mécanisme de séparation ou
d’enfoncement. Toutes ces fractures sont marginales
(antérieures, postérieures ou bi-marginales), et presque
toutes comminutives, d’exploration standard difficile. Le
degré d’urgence est directement lié à l’amplitude du dépla-
c e m e n t; il est nécessaire de rétablir l’anatomie de la pin-
ce malléolaire.
Entorses de cheville
Elles concernent dans 95% des cas le ligament collatéral
latéral. Le bilan doit rechercher un arrachement de la poin-
te d’une malléole ou une lésion ostéochondrale du dôme
talien (fig.3 - 5 ) .
31
Traumatismes du membre inférieur
Fig 3-5:Douleurs mécaniques de l’arrière-pied persistantes après une immobilisation pour entorse de la cheville.
a) radiographie standard de face
b)IRM: séquence frontale T1 confirmant la fracture ostéochondrale non déplacée de la partie supéro-interne du dôme talien.
a b
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%