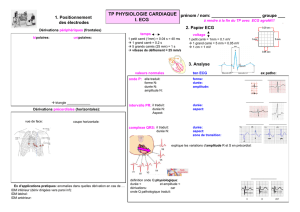
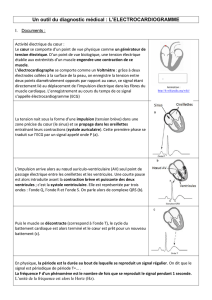
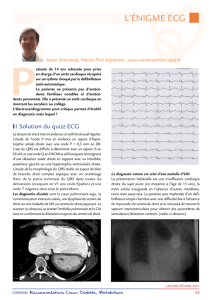
Visite de non contre indication à la pratique sportive

Visite de non contre
indication à la pratique
sportive
FMC Saverne
Dr ARNOLD
19/04/2012

Introduction –de la part des
patients…
•Il y a 2 ans, un greffé rénal de 37 ans, hypertendu sévère,fistule AV
tjs présente vient au cabinet : je souhaite m’inscrire dans un club
pour faire un peu de sport cool ; j’ai choisi le Badminton….
•Samedi dernier, en fin de consultation, vers 13h00, une jeune
femme de passage, inconnue du cabinet, venue consulter pour une
RP : vous me mettrez encore un certificat pour la course à
pieds en compétition….
•Un partenaire de tennis et badminton : me dis pas que tu dois
m’examiner, je gagne presque toutes les fois contre toi !
•Et presque tous les jours au téléphone : c’est pas pour une
consultation, c’est juste pour faire signer la licence… (ou la
version en groupe : vous pouvez passer ce soir au club signer
les licences ?)

Introduction –de la part des
médecins…
•Celui là je n’ai plus à l’examiner : je le
connais, il est surentraîné et joue super
bien !
•Je vous signe le certificat pour le
marathon, mais de toute façon, c’est vous
qui prenait vos responsabilités…
•Mais qu’est ce que vous avez à courir
autant ?

VNCI et non certificat d’aptitude
• Le rôle du médecin n’est pas de juger l’aptitude
d’un individu à une gestuelle sportive
particulière, mais de vérifier l’absence
d’éventuelles CI liées à la santé du sportif.
•Le médecin engage sa responsabilité lors de la
signature de ce certificat, au même titre que lors
de la rédaction d’autres certificats médico-
légaux : ne signez pas de « chèque en blanc » !
•La VNCI existe « officiellement » depuis octobre
1964 en France.

Loi n°99-223 du 23/03/1999
•La première délivrance d’une licence sportive
est subordonnée à la production d’un certificat
médical attestant l’absence de CI à la pratique
des activités physiques et sportives, valable
pour toutes les disciplines à l’exception de celles
mentionnées par le médecin…La délivrance de
ce certificat est mentionnée dans le carnet de
santé prévu par l’article L163 du CSP…La
participation aux compétitions (pour les licenciés
et non licenciés) est subordonnée à la présence
de ce certificat…qui doit dater de moins de 1 an.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
1
/
40
100%