SIDE = dl post op

Douleur post opératoire
Dr M.M. FEHR
Anesthésiste Réanimateur Parc
Algologue Pasteur
Mme D. MESSMER
Infirmière Anesthésiste Parc
Infirmière du CLUD
20 mars 2009
Cours I.F.S.I. 2ème année
Hôpitaux civils Colmar

PLAN
DEFINITION
COMPOSANTES DE LA DOULEUR POST OPERATOIRE (D.P.O.)
EPIDEMIOLOGIE
CONSEQUENCES PHYSIOPATHOLOGIQUES
EVALUATIONS :
QUALITATIVES DE L’ANALGESIE
QUANTITATIVES
SURVEILLANCE DES EFFETS SECONDAIRES DES MORPHINIQUES
EVALUATION DES EFFETS DES ALR
RYTHME
REGLES GENERALES DU TRAITEMENT DE LA D.P.O.
LES ANALGESIQUES
CONCLUSION

La prise en charge de la douleur post
opératoire est une mission essentielle pour
les médecins et les personnels de santé en
lien avec le service d’anesthésie
Plan de lutte contre la douleur du Ministère de la
Santé
accent sur la prévention et le traitement de
douleurs provoquées par les soins et la chirurgie
Le décret du 29 /07/2004 sur le rôle de
l’infirmier

DOULEUR : expérience sensorielle et émotionnelle
désagréable liée à une lésion tissulaire réelle ou
potentielle ou décrite comme telle.
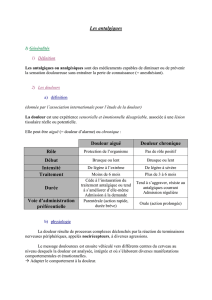
AIGUE : douleur signal d’alarme
CHRONIQUE : douleur évoluant depuis plus de 3
à 6 mois et/ou susceptible d’affecter de façon
péjorative le comportement ou le bien être du
patient - CANCER
DEFINITION
la DOULEUR selon l’IASP
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
1
/
45
100%