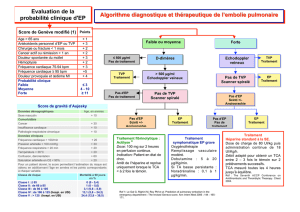
Ttt antico initial hep relais avk

Traitement anticoagulant initial
par héparines et relais AVK
de la
maladie thrombo-embolique veineuse
Bruno TRIBOUT
Médecine Vasculaire
CHU AMIENS

Introduction au traitement de la MTEV (1)
• MTEV : “une seule et même maladie qui associe EP et TVP”
• Traitement absent ou inadapté = risque EP fatale ou récidive TE
• Objectifs du traitement : rapport bénéfice <—> risque
récidive TE hémorragies
Prévenir extension locale thrombus
embolisation
récidive thrombose et/ou embolie
• Quatre modalités pour MTEV traitement anticoagulant
traitement thrombolytique
interruption cave
chirurgie

TVP surale TVP proximale EP clinique
extension 20-30% embolie 50% ou asymptomatique
1 semaine massive, extensive
rare
phlegmasia cerulea dolens EP fatale
gangrène veineuse
Introduction au traitement de la MTEV (2)

Traitement anticoagulant initial (1)
• Traitement anticoagulant
Baritt 1960 : EP suspectée cliquement
HNF10 000 U iv / 6h pendant 36h puis nicoumalone 2 semaines
traitement contrôle sans traitement
décès 0 % 26 %
• Traitement initial par héparine
Brandjes 1992 : TVP proximale
HNF 7 j + coumarine placebo + coumarine
récidive TE 4/60 7% p=0,058 12/60 20%
hémorragies 3% NS 5%

Traitement anticoagulant initial (2)
• Traitement initial par héparine à dose adéquate
Hull 1986 : TVP proximale —HNF iv continue versus HNF sc
réponse anticoagulante
thérapeutique infrathérapeutique
récidive TE 1/62 1,6% p< 0,001 13/53 24,5%
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
1
/
30
100%