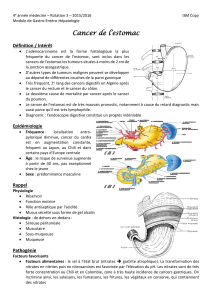
Le cancer gastrique

Le cancer gastrique

Epidémiologie
•2°cancer digestif en France
•En France : 7000 cas/an. A diminué de 50% en 25
ans (modif alimentaire, réfrigération, diminution
de la salaison et du fumage)
•Augmentation des cancer du cardia
•3 Hommes/1 femme
•Age my 70 ans pour les H, 75 pour les F
•Fortes variations géographiques
•France Pays à faible incidence

Facteurs favorisants
Lésions précancéreuses
•Gastrite chronique atrophique avec métaplasie
intestinale due à hélicobacter pylori avec
survenue de lésions de dysplasie (évolution du
bas vers le haut grade) nécessité de
surveillance par endoscopie et biopsies
•Ulcère chronique
•Moignon de gastrectomie
•Polypes adénomateux : 10% dégénèrent
•Prédisposition génétique : association à d’autres
cancers, famille de cancer gastrique dépistage

Facteurs favorisants 2
Facteurs exogènes
•Alimentation :
–F protecteurs : légumes fruits, réfrigération,
–F aggravant : salaison, nitrates et nitrites
•Helicobacter pylori

Clinique
• Pas de signe spécifique d’appel
•Syndrome ulcéreux : douleur épigastrique à type
de faim douloureuse de brûlure ou de crampe
survenant 2 h après les repas et calmée par
l’alimentation
• Altération de l’état général, anorexie
•Douleurs épigastriques,
•Syndrome dyspeptique
•Nausées
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
1
/
22
100%