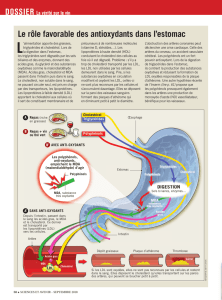
Les oméga-3 à longue chaîne

Nous comprenons ainsi que le taux de cholestérol dans le sang soit au
cœur de l’axe de prévention des maladies cardiovasculaires
PREVENTION NUTRITIONNELLE ET TRAITEMENT
D’ATHEROSCLEROSE
Cette relation s’explique essentiellement par une élévation du taux de
mauvais cholestérol dans le sang (le LDL- cholestérol) due à une
alimentation trop riche en graisses saturées.
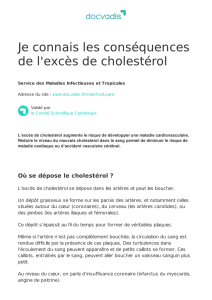
Les maladies des artères du cœur (les artères coronaires) représentent
une cause importante de mortalité à travers le monde.
Des relations très claires entre la survenue de maladies des artères du
cœur et une alimentation trop riche en graisse et cholestérol ont été
établis.

Le but de la prévention primaire est d'éviter le développement et les complications
de l'athérome chez des patients ayant des facteurs de risque, mais pas de maladie
cardio vasculaire déclarée.
Cette prévention passe par l'estimation du risque cardiovasculaire et, en fonction
de cette estimation, par des mesures d'intervention sur le mode de vie et par les
médicaments. Un problème actuel est l'existence de différentes recommandations
(américaine, européenne, française), basées sur des estimations différentes du
risque et aboutissant à des conclusion (légèrement) différentes. Les mesures
d'intervention sont comparables à celles de la prévention secondaire, mais avec
des objectifs moins stricts .
Prévention primaire
Prévention secondaire
prévention secondaire " destinée aux, patients ayant déjà eu un accident vasculaire
(infarctus, angor stable ou instable, artérite des membres inférieurs ou accident
vasculaire cérébral).
L'objectif des mesures de prévention est, par le biais de la réduction des facteurs
de risque, de réduire la progression de la maladie athéromateuse et d'en éviter les
complications aiguës.

L'hypercholestérolémie est le principal facteur de risque de l'athérome. Il existe une
relation curvilinéaire entre le taux de cholestérol plasmatique et la morbidité-mortalité
cardiovasculaire.
Prévention primaire
Lipides plasmatiques
Le cholestérol et ses fractions
- Un taux de cholestérol supérieur à 3 g multiplie par 3 le risque de la maladie
cardiovasculaire. Pour 2.40 g le risque est multiplié par 2. Jusqu'à 2.20 g le risque est
modéré. Un taux de cholestérol inférieur à 2 g/l n'augmenterait pas le risque
cardiovasculaire par athérosclérose. Inversement, la réduction du taux de cholestérol
au sein d'une population s'accompagne d'une diminution de risque cardiovasculaire.
- L'hypercholestérolémie est sous la dépendance de facteurs génétiques
mais également sous la dépendance du régime alimentaire : un régime riche en
graisses saturées augmente les chiffres de cholestérolémie.

Prévention primairePrévention primaire
- Le risque d'athérome est plus lié aux mécanismes de transport qu'au cholestérol
lui-même : le cholestérol est transporté par trois types de lipoprotéines : HDL
(High Density Lipoprotein), LDL (Low Density Lipoprotein) et VLDL (Veryl Low
Density Lipoprotein) inégalement athérogènes. On considère que seules les
lipoprotéines de basse densité LDL et VLDL ont un pouvoir athérogène
lorsqu'elles sont présentes en excès.
- Par contre, les lipoprotéines de haute densité HDL ont un pouvoir protecteur
vasculaire car cette fraction assure l'excrétion par la paroi artérielle des autres types
de lipoprotéines. C'est donc plus le rapport cholestérol total/HDL que le chiffre
absolu de cholestérol sérique qui doit être pris en compte pour l'estimation du risque
athérogène. Cette notion permet d'expliquer certaines constations épidémiologiques
la consommation d'alcool stimule la synthèse de HDL cholestérol, par contre la
consommation d'oestroprogestatifs la déprime (pilule).

Prévention primairePrévention primaire
L'hypertriglycéridémie est également une dyslipidémie considérée comme
athérogène encore que son rôle demeure controversé dans la littérature.
Enfin, le rôle réel de la lipoprotéine a (Lpa) demeure très discuté. Un taux élevé est
associé à une fréquence accrue d'événements coronariens.
Enfin, le HDL est plus élevé chez la femme non ménopausée que chez l'homme du
même âge, ce qui rendrait compte de la différence d'incidence de maladie artérielle
dégénérative chez la femme avant la ménopause.
- Lipides plasmatiques : Les objectifs sont
Cholestérol total < 5.0 mmol/l (1.9 g/l).
LDL cholestérol < 3.0 mmol/l (1.15 g/l)
Les concentrations de HDL cholestérol et de triglycérides ne sont pas considérées
comme un objectif thérapeutique. Néanmoins, un HDL cholestérol < 1.0 mmol/l
(0.40g/l) et de triglycérides > 2.0 mmol/l (1.8g/l) sont associés à une augmentation
de risque et peuvent donc justifier une intervention thérapeutique.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
1
/
40
100%