la glycémie - Latapiebio

REGULATION DE LA GLYCÉMIE
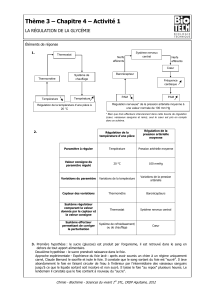
Objectifs :
•en s'appuyant sur des résultats expérimentaux, construire un schéma mettant en place : le
stimulus, la glande endocrine, l'hormone sécrétée, les organes effecteurs, les mécanismes
cellulaires mis en jeu : glycogénolyse et néoglucogenèse hépatiques, lipolyse.
I. La glycémie
1. Définitions
L a glycémie est un exemple de régulation de l'homéostasie permettant de maintenir la
concentration sanguine en glucose constante, même en cas de jeûne.
Le glucose est un nutriment énergétique utilisé par toutes les cellules. Les neurones et les
hématies n'utilisent même que lui. Quand on mange, il y a pratiquement toujours de l'amidon dans
notre ration alimentaire, il est découpé par l'amylase puis la maltase et ce glucose est absorbé et
passe dans le sang. Alors, la glycémie augmente pendant la période qui suit le repas, période
qu'on appelle postprandiale.
Glycémie (g/L)
1 valeurs normales : entre 0,8 et 1,2 g/L
temps (heures)
repas
Quand on mesure la glycémie d'un patient, on doit le faire lorsqu'il est à jeun (le matin). Cette
mesure se fait sur le sang du patient. On compare ensuite le résultat aux normes : "le résultat
obtenu est dans les normes donc la glycémie est normale", ou alors :
Hypoglycémie = concentration de glucose sanguin d'un sujet à jeun inférieur à 0,8 g/L .
Le sujet a des maux de tête, des troubles nerveux pouvant aller jusqu'au coma (si inf à 1 mmol/L).
L'hyperglycémie = concentration de glucose sanguin d'un sujet à jeun supérieur à 1,2 g/L .
Remarque : l'hyperglycémie peut s'accompagner de glycosurie, cad de présence anormale de
glucose dans les urines.
Elle caractérise les diabètes (qui touchent 3 millions de personnes en France).
1
3

2. Expérience à analyser
On fait des prises de sang toutes les heures à un individu pendant 24 heures dans le but de
mesurer sa glycémie. Analyser la courbe sachant que les normes pour la glycémie sont de 0,8 à
1,2 g/L.
Consignes pour analyser une courbe :
-
-
-
-
Ainsi :
Cette courbe représente
A t = 7h,
Observation :
Interprétation :
Conclusion :
2

II. Rôle du foie dans le maintien de la glycémie
1. première expérience
Après un repas riche en glucides, on mesure la glycémie à l'entrée du foie (site A = veine porte) et
à la sortie du foie (site B = veines sus-hépatiques).
veine porte veines sus-hépatiques
2,55 g/L 1 g/L
-Sur le schéma ci-dessous, indiquer le site A et le site B. Indiquer également le sens de
circulation du sang.
site
site
http://img.over-blog.com/392x447/3/26/59/56//vascULARISATION-foie.jpg
lequel des deux sites présente une glycémie normale ?
quel est le rôle du foie dans la régulation de la glycémie ?
observation :
interprétation :
conclusion :
3

2. deuxième expérience
Toujours chez cet individu, on mesure la quantité de glycogène hépatique. Les mesures sont
données dans le tableau suivant. Après avoir rappelé la structure du glycogène, analyser les
résultats.
teneur (= concentration) de glycogène hépatique
3 heures après le repas riche en glucides 80 g/Kg de foie
après 2 jours de jeûne 38 g/Kg de foie
La structure du glycogène : c'est un polymère de glucose.
observation :
interprétation :
conclusion :
3. bilan de ce qui se passe dans le foie ?
à connaître, les préfixes suivants : glyc(o)/gluc(o) = glucose
glycogén(o) = glycogène
lyse = destruction, dégradation
génese = fabrication
néo = nouveau
Après digestion des aliments, le glucose passe dans le sang au niveau des entérocytes : il se
retrouve dans la veine porte et se dirige vers le foie.
Là, le foie fabrique du glycogène à partir de ce glucose , cette étape s'appelle la
glycogénogénèse. Le foie stocke le glucose sous forme de glycogène.
Puis, pendant les périodes interprandiales (entre les repas), quand la glycémie commence à
baisser, l'organisme a besoin de glucose. Le foie va dégrader un peu de glycogène en glucose et
4

le relâcher dans la circulation sanguine. Cette étape s'appelle la glycogénolyse. La glycémie
remonte.
Si tout le glycogène présent dans le foie a été dégradé et que l'organisme a encore besoin de
glucose pour maintenir sa glycémie, le foie réalise alors la fabrication de glucose à partir d'autres
molécules comme par exemple l'acide lactique, le glycérol, les acides-aminés. C'est la
néoglucogénèse.
BILAN : à l'aide du texte ci-dessus, compléter en rouge le schéma ci-dessous :
glucose glycogène
acide lactique, glycérol, acides aminés
(tous les mots en rouge s'appellent "des voies métaboliques")
III. Rôle du pancréas
On se rappelle que le pancréas est amphicrine (exocrine + endocrine). Les hormones qu'il fabrique
sont l'insuline et le glucagon.
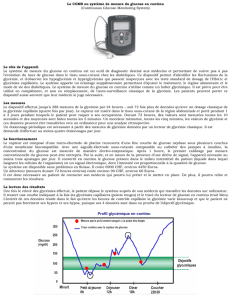
1. première expérience : action de l'insuline
La courbe suivante montre l'effet d'une perfusion d'insuline sur la concentration de glucose dans le
sang (la glycémie) . Analyser la courbe.
Cette courbe montre l'évolution de la glycémie en fonction du temps.
A t = 0min, la glycémie est de 1,05 g/L, ce qui est une valeur normale.
observation :
interprétation :
conclusion :
5
 6
6
 7
7
 8
8
1
/
8
100%